Tidsskrift for anestesi- og intensivsykepleiere Bukleie - gammeldags ...
Transcript of Tidsskrift for anestesi- og intensivsykepleiere Bukleie - gammeldags ...
in
spira
2
20
10
S
IDE
1
Tidsskri f t for anestesi- og intensivsykepleiere
inspira0210
Bukleie - gammeldags eller provinsielt? Kunnskapsbasert praksis i anestesisykepleierfaget Sedasjonsstopp til respiratorbehandlede intensivpasienter? Anestesisykepleier under en rotor, over et krigsherjet Afganistan Faglig seminar for anestesi, intensiv og operasjon
I SSN 0809 9707
Inspira forside 2-2010.indd 1 31.05.10 16.39
in
spira
2
20
10
S
IDE
2
LederAnne Marie Gran Bruun, Leder ALNSFHildegunn Synnevg, Leder NSFLIS
in
spira
2
201
0
Kjre kollegaer!
Anestesisykepleiere innehar en spesialistkompetanse som er etterspurt p mange arenaer, bde i og utenfor sykehus, men ogs langt utenfor landets grenser. Ydmykhet og respekt for faget, et pent og rlig engasjement i forhold til vre omgivelser og et kritisk blikk p den praksis som utves er noen av de verdier vi som anestesisykepleiere alltid har nsket etterleve.
Anestesisykepleie er et fag i stadig endring, og vi som anestesisykepleiere m flge med og bidra aktivt inn i utviklingen av blant annet ny teknologi og nye behandlingsmetoder. Samtidig er det ndvendig rette oppmerksomheten p pasientens opplevelser og erfaringer med den tjenesten vi utfrer. Det er en forventning i samfunnet om at helsepersonell er bevisst sitt ansvar om at det er pasientens behov og interesser som skal vre styrende for de veivalg som taes. Og anestesisykepleiere har med sine brede kunnskapsbase en unik mulighet til vurdere effekten av de intervensjoner som iverksettes i lys av pasientens perspektiv. En pen og rlig refleksjon over den praksis som utves er et godt grunnlag for sikre pasienten faglig forsvarlig praksis og samtidig bevare fagets integritet.
Anestesisykepleiefaget er identitetsskapende, med en sterk binding til bde fag og funksjon. Snn har det alltid vrt, og snn kommer det etter all sannsynlighet til fortsette. Vr historie kan fortelle om faglige engasjerte anestesisykepleiere, som har vrt stolt av faget sitt, og som p hver sin mte har vrt bidragsytere til at vi er der vi er i dag.
Det flge anestesisykepleiefagets utvikling har for meg vrt et privilegium helt fra jeg som anestesielev startet min praksis ved sykehuset i Tnsberg 1982, til i dag hvor jeg har blitt kjent med store deler av anestesisykepleiemiljet i Norge. Bare arbeidet med spesialistgodkjenningen har samlet anestesisykepleierne over det ganske land, og det faglige engasjement og den entusiasme som har preget landsgruppens arbeid har vrt en sterkt medvirkende faktor til at dette arbeidet har vrt s fascinerende. Ingen ting er umulig, bare man vet i hvilken retning man vil. Derfor er det med et visst vemod jeg takker av etter 12 spennende og innholdsrike r som leder av ALNSF. Jeg vil takke hver og en for et fantastisk samarbeid, og uten den dugnadsnden som ALNSF er preget av hadde vi helt klart ikke hvert der vi er i dag. Etter min vurdering er ALNSF en typisk lrende organisasjon, hvor veien p mange mter blir til mens vi gr. rets GF i Fredrikstad vil i s mte ogs bli en spennende arena hvor vi skal diskutere hvordan vi som landsgruppe skal arbeide i tiden fremover for kunne n de ml vi har satt oss.
vre leder for ALNSF har vrt en utrolig givende og utviklende periode for meg, og jeg vil benytte anledningen til takke ALNSFs medlemmer for at jeg har blitt vist den tilliten.
Anne Marie Gran Bruun
Vrens vakreste eventyr er her, og for oss som arbeider i sykehusene endte det i skrivende stund med streik. Da vre intensivavdelinger har yeblikkelig hjelp, er det f medlemmer der i streik. Men det er viktig huske at de som er i streik streiker for oss alle og vi m sttte opp om dem. For at vi skal ha nok intensivsykepleiere i fremtiden s m vi snart oppn likelnn, med tanke p rekruttering.
Jeg leser et innlegg i Klassekampen 27. mai med noe bekymring. konomiprofessor Steinar Strm uttaler at pensjonsalder br heves opp til 70, kanskje opp mot 75 r. Dette for mte eldreblgen og den betydelig kning i offentlige utgifter. Han foreslr ogs tiltak som at flere br ke stilling fra deltid til heltid, flere ufre inn i arbeid, bruk av flere oljepenger, import av mer utenlandsk arbeidskraft, kte skatter og effektivisering av offentlig sektor.
I en debatt p TV 2 om samme tema ble det heldigvis nevnt noe om holde seg faglig oppdatert og sertifisering.
Ut fra dette vil utfordringer vre store i fremtidens hyteknologiske intensivavdelinger med hy vaktbelastning, mange seniorer som skal arbeide til de er 70-75 r (uten nattevakter for de over 55 r), mange som m ha faglig oppdateringskurs /sertifisering /resertifisering og behov for mange unge intensivsykepleiere.
Da er likelnn viktig. I tillegg er det viktig at vi fr likestilt skift- og turnusarbeid. Skiftarbeidere arbeider frre timer enn turnusarbeidere pr uke, slik at de med stor vaktbelastning kan f noe mer fritid.
Om vi i tillegg skal importere utenlandsk arbeidskraft, s er spesialistgodkjenning svrt viktig for oss. Det er viktig at vi fr en myndighetsgodkjenning av vr videreutdanning, slik at den kan vre kvalitetssikret til beste for pasientene. De som er ferdig med sin videreutdanning skal vre funksjonsdyktig.
I begynnelsen av mai fikk jeg en e-mail fra NSF forbundsleder Lisbeth Normann om at hun skal delta i en prosjektgruppe i HOD og avdeling for spesialisthelsetjenester, der blant annet fokus er om ordningen med spesialistgodkjenning skal omfatte flere enn de som har det i dag. Vi er fornyd med at dette arbeidet endelig er kommet videre. Landsstyret og utdanningsutvalget vil ha et fokus p dette, og vil absolutt vre en pdriver for at vi skal f en spesialistgodkjenning for intensivsykepleiere.
Faglig oppdatering er viktig og vi hper vi ser mange av vre medlemmer p vrt rlige arrangement i Oslo 8.-10. september 2010. NSFLIS Oslo har lagt en flott ramme rundt arrangementet. Det er fortsatt mulighet til melde seg p.
Nyt sommeren og ferien, slik at dere fr ladet batteriene, og er opplagt til en hst med nye aktiviteter. Vi sees i Oslo til diskusjoner og faglig pfyll.
Hildegunn Synnevg
in
spira
2
20
10
S
IDE
3
inspiraTidsskrift for anestesi- og intensivsykepleiere
Innhold i artikler str for forfatterens egen mening. Dette samsvarer ikke ndvendigvis med synet til styrene i ALNSF og NSFLIS eller redaksjonen. All redaksjonell korrespondanse til ALNSF og NSFLIS sendes til:
Ansvarlig redaktrKarin JensvoldGauselvgen 47, 4032 StavanagerT arbeid: 51 51 33 26M: 99 32 88 48E: [email protected] ALNSFs redaksjonsutvalgRagna KleppaT privat: 51 58 27 93T arbeid: 51 83 41 66E: [email protected] Astrid Hie BeT arbeid: 51 51 86 98E: [email protected] NSFLISs redaksjonsutvalgInger Emilie VrlandT privat: 51 86 10 90T arbeid: 51 51 84 91E: [email protected] Helga K. Langhelle FreyerT arbeid: 51 51 91 38E: [email protected] Anna KarlsenT privat: 51 66 85 06T arbeid: 51 51 91 38 E: [email protected] AbonnementGratis distribuert til medlemmene av NSFLIS og ALNSF.Andre abonnenter i Norge: 200,-Abonnenter i andre nordiske land: 250,-
Bestilling av abonnement: [email protected]
AnnonserKjell O. [email protected]: +47 932 41 621
DesignAkuttjournalenAyna Camilla EnoLiv K. [email protected]: +47 99 59 16 86
MateriellfristerNr 1 1. februarNr 2 1. maiNr 3 1. septemberNr 4 1. november
UtgivelsesdatoNr 1 15. marsNr 2 15. juniNr 3 15. oktoberNr 4 15. desember
ALNSF p internettwww.alnsf.no
NSFLIS p internettwww.nsflis.no
INN
HO
LD
0210
18
145
Leder 2 Anne Marie Gran Bruun, Leder ALNSF, Hildegunn Synnevg, Leder NSFLIS Bukleie - gammeldags og provinsielt? 5 Bernt H. Thorsen Kunnskapsbasert praksis i anestesisykepleierfaget 9 Aslaug Laurantsen Sedasjonsstopp til respiratorbehandlede intensivpasienter 14 Ann-Marie Storsveen Anestesisykepleier under en rotor, over et krigsherjet Afghanistan 18 Anne Strand Finstad og Bjrn Eivind Halvorsen Faglig seminar p Klkken for anestesi, intensiv og operasjon 26 Heidi Berg ALNSF nytt 30 NSFLIS nytt 31
NSFLIS-styretLeder, NOSAM representant
Hildegunn Synnevg [email protected]
Nestleder,Medlemsansvarlig
Siw fstegaard Heimdal [email protected]
Kasserer Grete Sandve Lapin [email protected], Web ansvarlig Erik Bonesmo [email protected] / [email protected] Tove A. Gulbrandsen [email protected] kontakt, EfCCNa kontakt
Tor Magnus Molund [email protected] / [email protected]
1. varamedlem Siv Karlsson Stafseth [email protected] / [email protected]. varamedlem Helene Andreassen [email protected]
ALNSF-styretLeder Anne Marie Gran Bruun [email protected]/1.nestleder Beate Stock [email protected]/2.nestleder Gunn Glimsdal [email protected] Ellen Lunde [email protected] Carla Migliosi Nilssen [email protected] ystein Hen [email protected] Stine Thorvaldsen Smith [email protected] utdanningsutvalg Marit Vassbotten Olsen [email protected] etterutd.utvalg Nils Ivar Trondsen [email protected]
GE Healthcare
Carescape B850Overvkingsmonitor
General Electric CompanyGE Healthcare Clinical Systems Norway AS Postboks 6022, Etterstad - 0601 Oslo Tlf 23 18 50 50 Produktansvarlig: [email protected] www.gehealthcare.no [email protected] Tlf mobil 928 69 111
GE Healthcare introduserer CARESCAPE B850 Overvkingsmonitor.
I CARESCAPE B850 har vi integrert teknologi, parametre og algoritmer fra GE/Marquette og Datex-Ohmeda.
CARESCAPE B850 kombinerer lang tradisjon og erfaring innen pasientovervkning med visjonr nytenkning.
CARESCAPE B850 har ett intuitivt brukergrensesnitt der du selv velger hva og hvordan informasjon skal vises p skjermen. Monitoren kan enkelt optimaliseres for ulike kliniske spesialiteter.
in
spira
2
20
10
S
IDE
5
Ved enkelte intensivavdelinger har bukleie aldri vrt et reelt tilbud,
andre steder er det kanskje p vei ut. I anledningen influenzae
H1N1, svineinfluensa, var det bare en av 7-8 pasienter som ikke
ble snudd i bukleie p intensivavdelingen, Oslo Universitetssykehus,
Aker. Det er ikke noe grunnlag for si om bruk av bukleie bedret
overlevelsen eller ikke, men bukleie ket deres compliance og FiO2/
PaO2 ratio. Dette forsinker mulig behov for hyere FiO2 og bruk av
hye luftveistrykk. Hensikten med artikkelen er vise at bruk av
bukleie ikke er ut p dato.
Tre vanlig behandlingsstrategier ved akutt
alvorlig oksygeneringssvikt ALI/ARDS.
Det er srlig tre forskjellige behandlingsstrategier som benyttes for
bedre oksygeneringen til pasienter med ARDS.
1. Bukleie er ofte regnet som et tiltak som ikke gir lavere mortalitet
eller frre intensivdgn hos pasienter med ARDS. Dette p tross
av klinisk gevinst som bedret compliance og oksygenering.
Likevel blir det sett p som et bra alternativ for pasienter med
alvorlig hypoksi (2). Spesielt aktuelt har bruk av bukleie vrt
p de intensivavdelinger som ikke har NO-gass eller ECMO-
behandling tilgjengelig, med andre ord de aller fleste av landets
intensiv-avdelinger. Der bukleie inngr som et naturlig
behandlings alternativ, brukes det tidlig der en erfaringsmessig
vet at pasienten vil bli respiratorisk drligere.
2. NO-gass blir brukt til svrt drlige pasienter med ARDS. Det
er stort sett de samme erfaringene som ved bruk av bukleie. En
ser klinisk effekt, men ingen sikker dokumentert forskjell/
bedring ved bruk av NO-gass til pasienter med ARDS/ALI.
Ekspertgruppen, European expert recommendations. uttaler
at det er forsvarlig bruke NO som en rescue behandling til
pasienter med alvorlig refraktr hypoxemi (3). At NO-gass
senker et kt pulmonalarterietrykk er vel dokumentert (3), og
brukes med tilfredsstillende resultat til barn.
3. ECMO-behandling er livreddende for en del av de drligste
pasientene, men er ressurs og kompetansekrevende.
Behandlingen er tff og har en del ekskluderende kriterier som;
alder > 60 r, disseminert intravascular coagulation - DIC, mange
dgn med respiratorbehandling, klinisk hjertesvikt og kroniske
systemsykdommer (4). I tillegg er det begrenset
behandlingskapasitet og ofte kompliserte transporter.
I artikkelen omtales ikke forhold som respirator modes, graden av
egen respirasjon, lungerekruttering, PEEP niv, bruk av steroider,
sederingsregimer, vertikalt leie og mer sofistikerte behandlingstiltak
som bruk av surfactant, liquid ventilation med mer. Dette vil bli for
omfattende.
Bukleie
Det er srlig pasienter med primr ARDS som har effekt av
bukleie. 50 -70 % av pasientene som blir snudd fr blant annet bedret
oksygenering (5,6). Mange som arbeider i klinikken har ogs denne
erfaringen. Bukleie kan brukes ved andre tilstander med alvorlig
sviktende oksygenering, for eksempel pasienter med kronisk
obstruktiv lungelidelse, KOLS (7,8). Der det er mye ekspektorat vil
bukleie kunne fungere som drenasjeleie, og srlig etter frste gangs
snuing kan det komme mye ekspektorat (8).
Nyere studier av bukleie viser bedre resultater enn tidligere,
blant annet lavere mortalitet. En viktig grunn er sannsynligvis at
P tross av teknisk og medisinsk utvikling er resultatene ved overtrykksbehandling for pasienter med eller uten
acute lung injury, ALI, eller acute respiratory distress syndrome, ARDS, relativt drlige (1). Derfor er det viktig
minimalisere komplikasjoner relatert til overtrykksbehandling. Bukleie som tiltak for bedre oksygeneringen til
drlig intensiv- pasienter har hatt en tendens til vre underkjent.
Bernt H. Thorsen Ledende spesialsykepleier, intensivavdelingen,Oslo universitetssykehus, Aker
BUKLEIE gammeldags og provinsielt?
in
spira
2
20
10
S
IDE
6
pasientene har ligget lengre i bukleie enn det som har vrt vanlig, fr
6 timer mot n oftere 17-20 timer per dgn. I tillegg har pasientene
blitt lagt i bukleie raskere og i flere dager (9,10). Tidlig bruk av
bukleie og lunge-rekruttering til pasienter med ARDS ble vektlagt
p Intensiv kongressen i Wien, European Society of Intensive Care
Medicine ESICM, oktober 2009.
En har regnet med at det bare er de drligste pasientene som vil
profitere p bukleie (6). Dette tilbakevises da en har sett at ogs
pasienter med moderat ARDS har nytte av bukleie (9).
Hva skjer ved bukleie?
Det er til dels svrt kompliserte fysiologiske prosesser i lungene
avhengig av blant annet; leie, overtrykksventilering, graden av
PEEP og sykdomstilstander som ARDS og pulmonal hypertensjon.
Selv om sirkulasjonen varierer avhengig av leie vil dorsale
lungeavsnitt motta store deler av det pulmonale lungesirkulasjonen
uavhengig av lungens posisjon. Med andre ord; ikke s avhengig
av gravitasjonen, som i lungene spiller en mindre rolle enn ellers
i kroppen. Dette forklares blant annet med anatomiske forskjeller
i antall blodkar, diameter og forgreninger (11,12). Bukleie kan
rekruttere de dematse lungene bedre enn lunge-rekrutterende
manvre ved at overstrekningen av lungevevet reverseres og frer til
en mer homogen/jevn luftdistribusjon (13). Lungesirkulasjonen er
ogs mer jevn og ensartet i bukleie enn i ryggleie (14).
Komplikasjoner og vanskeligheter.
Som kontraindikasjoner til bukleie regnes srlig tilstander med
fare for kt intrakranielt trykk, store sirkulasjonsforstyrrelser og
alvorlige arytmier.
Bukleie kan utfres p de fleste, men regnes ofte som risikofylt
fordi det kan medfre komplikasjoner som; acidentell ekstubasjon,
tubeforskyvning, kt intraabdominalt trykk - IAP, unormale
trykk/presspunkter med fare for trykksr, kt intraocculrt
trykk og kt intrakranielt trykk, ICP. Det er et vanskelig leie ved
resusciteringssituasjoner og ved pleie av pasienten (15,16,17). Dette
er reelle problem og skal ikke bagatelliseres, men er samtidig et
sprsml om trening, kunnskap omkring snu prosedyren og om
behandling av pasient i bukleie. Det kan synes som om at det snu
pasienten i bukleie oppleves som et stort tiltak, med bruk av mye
ressurser og med et personale som ofte har liten trening i denne
prosedyren. Samtidig kan det virke som det har blitt en sannhet
at bukleie er et tiltak som ikke nytter likevel, med sttte i mange
studier. Med dette som bakgrunn er det ikke rart at terskelen for
snu pasienten kan bli svrt hy.
Bukleie bedrer pasientens situasjon og gir mer tid.
Det faktum at bukleie gir klinisk effekt p drlig oksygenerte
pasienter, bedre FiO2/PaO2 ratio, br alene vre en god motivasjon
til bruke bukleie oftere. En ser ogs ofte at sirkulasjonen bedres.
I tillegg har studier vist bedre overlevelse under forutsetning av
at bukleie brukes tidlig og at pasientene ligger lenger i bukleie av
gangen (9,10). Det er vanskelig sammenligne mange av resultatene
omkring effekten av bukleie fordi det er mange variabler i studiene.
P bakgrunn av nye og mer opplftende resultat ved bruk av
bukleie, sammen med en mer offensiv holdning med blant annet
tidlig lungerekrutteringer, m det foretas nye stor studier for se om
bukleie reduserer mortaliteten (18).
Bukleie medfrer ikke bruk av ekstrautstyr og er derfor et tiltak
som kan gjres ved alle intensivavdelinger. Det er imidlertid
utviklet spesialutstyr, blant annet forskjellige typer puter, men
disse er ikke ndvendig for at pasienten skal kunne leires bra.
Bukleieprosedyren krever vanligvis ikke flere enn 3-4 personer
og trenger ikke ta lang tid (19). Det er lett trene p prosedyren slik
at alle forstr hva som skal gjres og ser at det ikke kreves s mye.
Bruk av sideleie/variererende leie.
Variasjon av leie er vel kjent innen intensivsykepleien for bedre og
utnytte V/Q forholdet for best mulig oksygenering. Leieendring er
bra for alle som er immobilisert noe som har vrt kjent i mer enn
2500 r;
It is well when the patients is .reclining upon either his right
or left side and the body lying in a relaxed state, for thus
the most of persons of health recline. But to lie on one s
back, with the hands, neck and the legs extended is far less
favourable. Hippocrates 500 r f. Kr.
Gjennom mer enn 15 r har vi p Aker benyttet bukleie etter det vi
har tillatt oss kalle Aker-metoden. Den bestr av to elementer;
leiring av pasienten og aktiv bruk av pasientsengen. Pasienten
in
spira
2
20
10
S
IDE
7
leires i bukleie, men legges noe over p siden og snues fra side til
side etter 2-3 timer. I tillegg legges pasienten med overkroppen i
sengens fotende slik at pasienten kan vippes oppover med bena ned.
Fotenden p sengen legges ned til overkroppen ligger sttt. Ved
bruke sengen p denne mten reduseres, demdannelse i ansiktet,
ICP og det intraocculre trykket.
Leieendringer er lette foreta, minker IAP, gir frre trykkpunkt
og bedrer trykkavlastningen. God plassering av ansiktet gir lett
tilgang til suging av luftveiene og munnstell (19). Leieendring er
viktig ogs for pasienter i bukleie og gjr det greit la de ligge
>20 timer i bukleie. Leie og muligheten for leieendring kan selvsagt
vre begrenset av traumer pasienten mtte ha, men bukleie kan ogs
anvendes til disse (20).
Bukleie kan redusere ventilator assosiert
pneumoni - VAP
Frre tilfeller av ventilator assosiert pneumoni -VAP har blitt sett ved
bruk av bukleie (21). Aspirasjon av sekret som har samlet seg rundt
cuffen er et stort problem. Sekretet aspireres via follene i trakea tross
riktig trykk i cuffen. Ved bukleie vil sekretet i stor grad dreneres bort
nr pasienten ligger flatt (22). Det er ingen indikasjoner p at enteral
ernring gir mer aspirasjon i bukleie (23). Retensjonproblemer
oppstr uavhengig av leie. P grunn av rotasjonen av pasienten ved
leieendring til og fra bukleie br enteral ernring stanses en time
fr prosedyren (24,25). Ventrikkelaspirasjon utfres i forkant av
leieendringen.
Konklusjon
Bruk av bukleie har f kontraindikasjoner, krever ikke ekstra utstyr,
koster ikke noe, gir f komplikasjoner, bedrer oksygenering hos de
fleste pasientene og vinner tid. I tillegg er det mye som tyder p
lavere mortalitet hos pasienter med ARDS.
Det er vanskelig forst at bukleie ikke oftere blir sett p som et
alternativt tiltak ved akutt, alvorlig oksygeneringssvikt.
For prosedyre av bukleie henvises til referanse 19, Intensivsykepleie,
kapt. 17, eller forfatter.
Referanser
1. Putens C, Theuerkauft N, Muders T, et al. Patient safety and respiratory
support. Chiche JD, Moreno R, Putens C, Rhodes A. 2009. Patient
safety and Quality of Care in Intensive Care Medicine. Medizinische
Wissenschaftliche Verlagsgesellschaft, Berlin
2. Sud S, Sud M, Friedrich JO, et al. 2008. Effect of mechanical ventilation
in the prone position on clinical outcomes in patients with acute
hypoxemic respiratory failure: a systematic review and meta-analysis.
CMAJ.April 22; 178(9): 11531161
3. Germann P, Braschi A, Della Rocca G, et al. 2005: Inhaled nitric therapy
in adults: European expert recommendations. Intensive Care Med,
31:1029-1041
4. Jensbak B, Aaland AM. Intensivsykepleie til ECMO-pasienter. 2010.
Inspira 3, 16-20
5. Pelosi P, Brazzi L, Gattinoni L. 2002: Prone position in acute respiratory
distress syndrome. Eur Respir J 20:1017-1028.
6. Gattinoni L, Tognoni G, Pesenti A, et al. 2001. Prone-Supine Study
Group. Effect of prone positioning on the survival of patients with acute
respiratory failure. N Engl J Med 345:568573.
7. Mentzelopoulos SD et al. 2003. Prone position improves lung mechanical
behaviour and gas exchange efficiency in mechanically ventilated
chronic obstructive disease patients. Anesthesia and Analgesia;
96(6):17561767.
8. Reignier J, Lejeune O, Fiancette M, et al. 2005. Short-term effects of
prone position in chronic obstructive pulmonary disease patients with
serve acute hypoxemic and hypercapnic respiratory failure. Intensive
Care Medicine, 31(8), pp 1128-1131.
9. Mancebo J, Fernandez R, Blanch L, et al. 2006. A Multicenter Trial
of Prolonged Prone Ventilation in Severe Acute Respiratory Distress
Syndrome. Am J Respir Crit Care Med Vol 173. pp 12331239,
10. Fernandez R, Trenchs X, Klamburg J, et al. 2008. Prone positioning in
acute respiratory distress syndrome: a multicenter randomized clinical
trial. Intensive Care Med 34:14871491.
11. Broccard AF, Feihl F. 2008. Interactions Between the Pulmonary
Circulation and Ventilation: An Overview for Intesivists. Lucangelo U,
Pelosi P, Zin WA Aliverti A. Respiratory System and Artificial
Ventilation. Springer.
12. Albert RK. Prone Ventilasjon. Slutsky AS, Brochard L. 2005.
Mechanical Ventilation. Springer.
13. Galiatsou E, Kostanti E, Svarna E, et al. 2006. Prone position augments
recruitment and prevent alveolar overinflation in acute lung injury.
American Journal of Respiratory & Critical Care Medicine, Jul 15; 174
(2): 187-197.
14. Nyren S, Mure M, Jackobsson H, et al.1999. Pulmonary perfusion is
more uniform in the prone than in the supine position: scintigrahy in
healhy humans. J Appl Physiol. 86: 1135-1141.
15. Howell DCJ, Bellingan GJ. 2009. Acute Lung Injury and Acute
Respiratory Distress Syndrome (ALI/ARDS). McLuckie A. Respiratory
Disease and its Management. Competency-Based Critical Care..
Springer-Verlag, London.
16. Hering R, Wrigge H, Vorwerk R, et al 2001: The effects of prone
positioning on intraabdominal pressure and cardiovascular and renal
function in patients with acute lung injury. Anesth Analg , 92:1226-1231.
17. Hering R, Vorwerk R, Wrigge H, et al 2002: Prone positioning,
systemic hemodynamics, hepatic indocyanine green kinetics, and
gastric intramucosal energy balance in patients with acute lung injury.
Intensive Care Med 28:53-58.
18. Blanch L, Lucangelo U. 2008. Prone Positioning of Patients with
ARDS. Lucangelo U, Pelosi P, Zin WA, Aliverti A. Respiratory System
and Artificial Ventilation. Springer
19. Bakkelund J, Thorsen BH. 2005. Kapt. 17 Lungesvikt. Gulbrandsen T,
Stubberud DG. Intensivsykepleie. Akribe (Ny revidert utgave kommer
i lpet av vren 2010).
20. Voggenreiter G. 2008. Prone Ventilation in Trauma patients. Lucangelo
U, Pelosi P, Zin WA Aliverti A. Respiratory System and Artificial
Ventilation. Springer
21. Voggenreiter G, Aufmkolk M, Stiletto RJ, et al. 2005. Prone positioning
improves oxygenation in post-traumatic lung injury a prospective
randomized trial. J Trauma. 59(2): 333-341
22. Beuret P. 2008. Prone Ventilation To Prevent Ventilator- Associated
Pneumonia. Lucangelo U, Pelosi P, Zin WA Aliverti A. Respiratory
System and Artificial Ventilation. Springer.
23. van der Voort, Zandstra PH. 2001. Enteral feeding in the critically ill:
comparison between the supine and prone positions: a prospective
crossover study in mechanically ventilated patients. Critical Care
(London, England). 5(4):216-20, Aug.
24. Vollman KM, 2004. Prone positioning in the patient who has acute
respiratory distress syndrome: the art and science Crit Care Nurs Clin
N Am 16; 319 336.
25. Balas MC. 2000. Prone positioning of patients with acute respiratory
distress syndrome: applying research to practice. Crit Care Nurs ;
20:24 36.
LIFEPAK 20 defibrillator/monitor
Med et enkelt tastetrykk p LIFEPAK
20, gr brukeren fra grunnleggende HLR til avansert HLR. Defibrillatoren kan brukes p en akuttvogn, er srdeles lett bruke og den kan tilpasses ulike pasientmiljer. Den har en smart lsning med en AED-funksjon for personale som sjelden bruker HLR, kombinert med en manuell funksjon slik at personale med avansert HLR-opplring raskt og enkelt kan utfre avansert diagnostisk og gi behandling. Det er faktisk to defibrillatorer i ett apparat.
For mer informasjon og visning av LIFEPAK 20 defibrillator/monitor eller noen av vre andre produkter kontakt oss p telefon 67 10 32 00.
I tillegg til LIFEPAK
defibrillatorer tilbyr Physio-Control andre kompletterende produkter som utgjr viktige elementer i ditt arbeid. Som en del av vre helhetlige lsninger tilbyr vi teknisk service til alle vre produkter, utfrt av kvalifisert personell.
Besk ogs vr hjemmeside www.physio-control.no
a division of Medtronic
Enkel, men samtidig avansert
NO LP20 210 x 148 mm ny.indd 1 10-02-02 14.17.39
SEcOND jOINTScANDINAVIAN cONFERENcEIN cARDIOTHORAcIc SURgERy26. - 28. august 2010, OsloTverrfaglig skandinavisk thoraxkirurgisk kongress.www.sats2010.org
NOKIAS - NORDISK KONgRESS FOR ANESTESI- Og INTENSIVSyKEPLEIERE 3. - 5. september 2010 Trshavn, Frerne www.greengate.fo/nokias
NSFLIS gENERALFORSAMLINg Og FAgLIgE SEMINAR 2010 7. - 10. september 2010 Oslo www.gfoslo2010.no
ALNSF STFOLD NSKER VELKOMMENTIL RETS FAgKONgRESS I FREDRIKSTAD 26. - 29. september 2010Temaet vil vre CAVE ANESTESIwww.alnsf.no :
ak
tivi
tets
ka
len
de
r
Kurs eller andre begivenheter som nskes annonsert under
Aktivitetskalenderen sendes p mail til ansvarlig redaktr:
TNcc 2010 26.10.10 lesund09.11.10 Bergen23.11.10 Trondheim30.11.10 Oslowww.tncc.no
NORDISK BARNEANESTESIKURS FOR ANSTESI Og INTENSIVTERAPI28. - 30. januar 2011 Kbenhavn www.boerneanaestesi.dk og www.alnsf.no
EfccNa, EUROPEISK KONgRESS FOR INTENSIVSyKEPLEIERE24. 26. mars 2011Kbenhavn, Danmarkwww.efccna2011.dk
in
spira
2
20
10
S
IDE
9
Temaet kunnskapsbasert praksis er tidligere omtalt for
anestesisykepleiere i tidsskriftet vrt. Der har forfatterne satt fokus
p hvordan studenter i anestesisykepleie lrer om kunnskapsbasert
praksis i sin videreutdanning. Tidlig i utdannelsen skriver studentene
et fagnotat der de analyserer og reflekterer over en klinisk situasjon,
og belyser sin tolkning med litteratur, forskning og teori (1).
Jeg vil i min artikkel komme med konkrete eksempler og refleksjoner
fra egen praksis.
Innledning
Kunnskapsbasert Praksis (KBP) kom for alvor inn i norsk sykepleie i
2001 (2). Det er fortsatt relativt nytt og derfor fortsatt ukjent for flere
av sykepleierne som er utdannet fr den tid.
KBP har skapt debatt, og det er motargumenter og bekymring for
endring av nvrende tilnrming til faget.
Nasjonal helseplan (3), og strategidokumentet for Helse Sr- st (4)
slr fast at brukermedvirkning og kunnskapsbasert praksis (KBP) m
vre med i utfrelsen av helsetjenesten. Funksjonsbeskrivelsen for
anestesisykepleiere poengterer at: man skal tilegne seg forsknings-
og erfaringsbasert kunnskap (5, 4.3).
I Lov om helsepersonell stadfestes dette: Helsepersonell skal
utfre sitt arbeid i samsvar med de krav til faglig forsvarlighet
og omsorgsfull hjelp som kan forventes ut fra helsepersonellets
kvalifikasjoner, arbeidets karakter og situasjonen for vrig (6:4).
Oslo universitetssykehus, Radiumhospitalet, har startet et prosjekt
der mlet er implementere KBP blant sykepleietjenesten p
sykehuset. Ett av tiltakene var ke kompetansen for nkkelpersoner
p sykehuset. Vren 2009 arrangerte Radiumhospitalet i regi av
Hgskolen i Bergen videreutdanning i kunnskapsbasert praksis
(15 studiepoeng). Undertegnede, som inntil nylig har vrt
avdelingssykepleier ved anestesiavdelingen, deltok.
I denne artikkelen nsker jeg diskutere betydningen av
kunnskapsbasert praksis p anestesiavdelingen. Dette gjr jeg
ved si hva KBP er, hvorfor det er viktig, ved peke p aktuelle
problemstillinger, hvordan det kan brukes og ved gi noen eksempler
p hvordan en kan f det til.
Hva er kunnskapsbasert praksis?
Hvorfor gjr vi det vi gjr p arbeidet? Begrunnelsene og
informasjonskildene er mange. Vi gjr det vi pleier gjre, vi
gjr det vi har erfart virker, vi gjr det regimet vrt sier vi skal
gjre, vi gjr det vi lrte p kurs, vi gjr det pasienten nsker
er eksempler p begrunnelser kollegaer har. Det er riktig at vi
blir bedre fagpersoner etter hvert som vi fr mer erfaring. Det er
forskjell p frste og femtiende gangen tube legges ned. Dette er
ikke i konflikt med kunnskapsbasert praksis. Erfaringer er viktig for
fagutvelsen. Utfordringen, etter mange r i faget, er faren for at
anestesisykepleieryrket kan bli utfrt rutinemessig. Man kan lett tro
at man behersker det, og derfor vre mindre mottagelig for ny viten.
Kunnskapsbasert praksis kan defineres slik: utve kunnskapsbasert
sykepleie er ta sykepleiefaglige avgjrelser basert p systematisk
innhentet forskningsbasert kunnskap, erfaringsbasert kunnskap og
pasientens nsker og behov i den gitte situasjon (7:15).
Modellen for KBP (figur 1) viser syntesen mellom de tre sirklene.
Og hver sirkel har like stor betydning for kunne komme med den
rette sykepleien overfor pasienter. Kunnskapsbasert praksis settes
inn i en kontekst. Dette er sammenhengen vi str i, i det daglige
arbeidet. Nr man er p et kreftsykehus, blir sykepleien tilpasset
denne pasientgruppen. (Nortvedt, M. W. m.fl. (2007)).
Aslaug Laurantsen Anestesisykepleier, anestesiavdelingen,Radiumhospitalet
Daglig str anestesisykepleiere i praksis overfor en rekke situasjoner som innebrer at de m ta faglige beslutninger.
Beslutningene pvirkes av mange faktorer, bevisste og ubevisste. Kunnskapsbasert praksis innebrer basere
fagutvelsen p god og relevant forskningsbasert kunnskap, sammen med erfaring, verdier og preferanser.
Kunnskapsbasert praksis i anestesisykepleierfaget
in
spira
2
20
10
S
IDE
10
KBP er en systematisering og en bevisstgjring av mten vi arbeider
p i dag. Vi har mye god praksis i anestesifaget, som bygger p
forskning. S er sprsmlet om vi flger med p forskning innen
faget for forsikre oss om at vi har kunnskapen, og om vi er kritiske
til dens plitelighet og gyldighet.
Modellen for kunnskapsbasert praksis angir en helhetlig modell hvor
pasienten, sykepleierens erfaringer og forskningsbasert kunnskap i
en kontekst, er likeverdige begreper (se figur). Samtidig tenker jeg
at ulike situasjoner gjr at ulike elementer kan ha forskjellig tyngde,
avhengig av de ulike faglige utfordringer som sykepleieren str
i. KBP setter pasienten i sentrum, og er en viktig faktor i forhold
til kvalitetssikringens krav i vr tid. Mange pasienter krever mye
av helsevesenet i dag. Gjennom internett og media er de ofte godt
orientert om sin sykdom. Til tider vet den syke mer om sin lidelse
enn helsearbeideren. Etter min oppfatning kan metoden KBP gi
sykepleieren kompetanse og mte pasienten med den mest oppdaterte
kunnskap, ved ha lrt hvordan en systematisk kan tilnrme seg
denne.
Hvordan tenke kunnskapsbasert praksis i
anestesiarbeidet?
P Oslo universitetssykehus, Radiumhospitalet, deler sykepleierne
og legene p oppgaven med foreta preoperativ visitt til pasienter
som skal opereres neste dag. For pasienten er det en stressfaktor
bli operert, og vi tror / mener pasienten vil fle seg bedre ved f
relevant informasjon om det som skal foreg. Hvordan informasjonen
gis, og virkningen den har p pasientens usikkerhet og sprsml,
kan vre momenter en nsker svar p ut fra en kunnskapsbasert
tilnrming. I tillegg kan en sprre seg om det har noen virkning at
det er den samme sykepleier som foretar preoperativ visitt dagen fr,
som gir narkosen operasjonsdagen? Eller er dette kanskje ikke s
viktig, men heller at pasienten fr en visitt dagen fr operasjonen,
og p den mten fr sprre om det han / hun har behov for. Sprsml
som dette, er viktig reise og reflektere rundt. Bde kvantitativ
og kvalitativ metode kan gi nyttig kunnskap. Den kvantitative og
kvalitative tilnrmingen kan til sammen gi god og fyldig beskrivelse
av virkeligheten. Det er typen sprsml som bestemmer metoden.
Fra tid til annen hender det at en pasient nekter la seg operere.
rsaken kan vre at pasienten er redd for at operasjonen vil bli
for stor og omfattende, og derav gi drlig livskvalitet. Her er det
pasientdelen /brukermedvirkningen som blir den dominerende, og
som helsepersonell, m en ta pasientens beslutning til etterretning.
Dette til tross for at vi kjenner oss som eksperter, og er vant til at vrt
rd som regel blir tatt til flge.
Et annet eksempel jeg vil trekke frem er sentrale sprsml rundt
smertelindringen etter store gynekologiske operasjoner. Hva er
den beste smertelindringen postoperativt? Hvordan forberedes
denne smertelindringen? Hva er best for pasienten, epidural eller
PCA, en selvadministrerende smertepumpe hvor den syke selv
kan bestemme nr hun trenger smertelindring? Unnlater legene
legge inn epiduralkateter fr operasjonen fordi det da tar ekstra tid
fr operasjonen kommer i gang om morgenen? Antar vi at PCA er
like effektiv som epidural? Vet vi hva pasienten synes er det beste?
Endrer vi praksis p grunnlag av en leges erfaring med at epidural
gir bedre smertelindring? Etterprver vi litteratursket for se om
det er den siste og mest plitelige forskning som er funnet? Kommer
vi anestesisykepleiere med innspill til praksis fordi vi har lest
litteraturen, eller ut fra hva egen erfaring forteller oss? Er vi pne for
meningsytringer?
Hvordan f det til?
Mlet med arbeide kunnskapsbasert, kan frst ns nr personalet,
her anestesisykepleierne, har lrt om det, og begynt tenke i de
banene nr det er konkrete sprsml som dukker opp i hverdagen.
Man kan ikke forvente at alle er like aktive, i alle fall ikke fra starten
av. Utfordringen er utvikle en kultur hvor noen m vre brere.
Her m man begynne i det sm. Betydningen av meningsanfrere
er interessant beskrevet (8). Disse positive yrkesutverne, her
anestesisykepleierne, vil vre personer som er til stole p, og som
nyter faglig og personlig tillit. Disse vil kunne vre med lfte fram
konseptet, for p den mten f med de andre. Det betyr alliere seg
med dem i arbeidsfellesskapet, nr det er nye ting som skal innfres,
slik som konseptet KBP.
KBP beskrives som en arbeidsmetode som gir ny giv i sykepleieyrket,
og at fornyelsen m kommuniseres inn i et sosialt system (9). Det
Figur 1, modell for kunnskapsbasert praksis
in
spira
2
20
10
S
IDE
11
tolker jeg, i min sammenheng, som at en ogs kan lre av hverandre
i personalgruppa, lse problemer sammen og at det kan bli en
utveksling av kunnskap. Min erfaring er at anestesisykepleierne er
flinke til formidle kunnskap til hverandre, og at pasientopplevelser
deles. Reaksjoner, tilbakemeldinger, konstruktiv kritikk og ros
er man raus med. I det ensomme og selvstendige yrket som
anestesisykepleien kan vre, trenger man formidle /drfte sin
egne opplevelser. Lring av dette nye konseptet, kan stimulere
hverandre til se yrkesutvelsen i en mer helhetlig sammenheng. De
nyutdannede anestesisykepleierne har lrt om KBP i sin opplring
(10). Det er derfor avgjrende for dem f tilrettelagt sin praksis slik
at de fr vd seg i denne metoden. Det m skje parallelt med at de skal
utvikle sine ferdigheter overfor pasienter og i sitt kollegafellesskap.
Avdelingen er derfor ansvarlig for utvikle et kunnskapsbasert fokus
for de sykepleierne som har arbeidet et stykke tid og for de nye, for
at alle skal kunne lykkes.
Skeptikerne til konseptet KBP, hres i debatten fra tid til annen.
Det stilles sprsml om sykepleierens egne erfaringer skal miste
mye av sin tyngde, nr statistiske begreper ogs skal telle med (11).
Argumentet er forstelig, og kan uttrykke frykt for at de personlige
erfaringene ikke blir tatt alvorlig nok. Det stilles ogs sprsml
til om det faglige skjnnet er en plitelig faktor. Skjnnet er ogs
en del av erfaringen. P anestesiavdelingen kan vi ved bare se
p ansiktsfasongen til pasienten, anta at intuberingen kan vre
vanskelig, i forbindelse med forberedelsen til narkosen. Fr vi starter
gi anestesi, vil vi derfor srge for ha ekstra utstyr tilgjengelig.
Det er frst nr helsearbeideren er i stand til se egen erfaring opp
mot ny kunnskap, at en virkelig arbeider kunnskapsbasert(12:63).
Flere mener at sunn fornuft er tilstrekkelig i et praktisk yrke som
sykepleien er, men vi har ingen garanti for at det gir den beste
sykepleie. Tablettknusing omtales som et eksempel p at manglende
kunnskaper gjr at denne praksis kan vre direkte skadelig, nr det
gjelder effekt av medikamentet (13). Virkningen kan bli annerledes
enn det som var tilsiktet, og kan delegge den jevne effekt man er
ute etter.
Sykepleierne har en relativt lav organisasjonsmessig plassering, og
derfor er det mye vi ikke selv kan bestemme alene (14). Nr det gjelder
utarbeidelse av nye prosedyrer er dette tydelig da anestesisykepleieren
i sitt virke arbeider veldig nrt til anestesilegene, og det kan ta tid
f godkjent prosedyrer, da en eller flere av anestesilegene m vre
med i denne prosessen. Her gjelder det ta den tiden en trenger for at
anestesisykepleiere og leger i samarbeid skal f mulighet til samle
erfaringer, litteratur og innspill fra pasientene, hvis slike finnes.
Flere mener at KBP er hytsvevende og akademisk, og derfor ikke
passer inn i en praktisk hverdag. Selvflgelig er den akademiske
delen tilstede, men den m komme som en naturlig del. Samarbeid
mellom praksisfelt og forskning synes helt avgjrende for utvikle
sykepleiefagets kunnskapsgrunnlag(12:62).
Konseptet KBP krever tid og personalressurser, og i vr tid er begge
deler en mangelvare (9). Dette gjelder flere land enn Norge. Her
m ledelsen som nsker at kunnskapsbasert praksis skal vre en
rettesnor for sykepleietjenesten og fagutvikling, ogs kunne vre
med som sttte i avdelingen. - at den enkelte sykepleier fr tid til
faglig fordypning(15:45). Den nrmeste daglige leder vil ha et stort
ansvar nr det gjelder prioriteringer av drift /fag. Arbeidsoppgaver
og budsjett kan ellers lett f for stor plass, og vre overordnet i
det daglige. Sykepleieren er ansvarlig for bringe forskning inn i
praksis (16). Om konseptet i utgangspunktet kan se ut til koste
mer her og n, tror jeg det vil betale seg inn ved kt interesse og
innsatsvilje blant de ansatte. Her kan det vre godt og nyttig for
anestesisykepleieren lre mer om helheten og sammenhengen
mellom forskning, erfaringer og pasientens anliggende. I tillegg
tror jeg en kunnskapsbasert tilnrming kan vre med forebygge
utbrenthet, ved at de ansatte opplever engasjement, og fr et faglig
lft.
Avslutning
Vre prioriteringer og handlinger br begrunnes ut fra den beste
kunnskapen vi har p omrdet. Det er en faglig utfordring og etisk
forpliktelse bringe den kunnskapen vi utvikler gjennom forskning
og erfaring ut i den praktiske hverdag.
Referanser
1. Dragset, M., Ellingsen, S., Nortvedt, M. (2007): Kunnskapsbasert praksis
i anestesisykepleie. En syntese av erfaring, teori og forskning. Tidsskrift
Inspira nr.3.
2. Bjrk, I. T., Solhaug, M. (2008): Fagutvikling og forskning i klinisk
sykepleie. Akribe Forlag.
3. Nasjonal helseplan, (2007-2010), Kap 6. Punkt 6.4.3 s 53 og 55.
4. Strategidokument Helse sr-st (2009-2012) 10.3
5. Funksjonsbeskrivelse for anestesisykepleiere (2006) 4.3
6. Lov om helsepersonell m.v. (helsepersonelloven) (2001).
7. Nortvedt, M. m. fl. (2007): arbeide og undervise kunnskapsbasert.
Norsk Sykepleierforbund.
8. Doumit, J. et al. (2009): Local opionion leaders : effects on professional
practice and health care outcomes (Review) The Cochrane Collaboration
Issue 1.
9. Brown, E.C. et al. (2008): Nursing practice, knowledge, attitudes and
perceived barriers to evidence based practice at an academic medical
center. Journal of advanced nursing 65, 2.
10. Mohide, E. A., Matthew Maich, N. (2007): Engaging nursing
preceptor-student dyads in an evidence-based approach to professional
practice. Evidence Based Nursing 10.
11. Mhre, K. Sunde (2008):Kunnskapsbasert praksis den beste?
Tidsskrift Sykepleien nr.3.
12. Nortvedt, M. m.fl.(2004):Metodisk mangfold. Tidskrift Sykepleien nr. 15.
13. Wanebo, W.(2009): Tablettknusing i sykehjem en risiko for pasienten.
sykepleien forskning 01/09: 9-15.
14. Egerod, I., Hansen, G. M. (2005): Evidence based practice among
Danish cardnurses: a national survey. Journal of advanced nursing Issue 5.
15. Nortvedt, M., Hansen, T.A. (2001): Styrke og begrensninger ved
evidensbasert sykepleie. Tidsskrift Sykepleien nr.18.
16. Pipe, T. B. et al. (2005): Implementing Evidence-Based Nursing Practice.
Urologic Nursing volum 25.
SmartX
SmartX sender- for 4 eller 2 transducere.Trykksignalene overfres trdlst fra sender til mottakerenheten.
SmartX mottaker - passer til alle typer monitorer.
www.medinor.no
Trdls invasiv trykkmonitorering fra Smiths Medical
Unik trdls trykkmonitorering basert p bluetooth teknologi.
INSPIRA SMARTX annonse februar 2010.indd 1 12.02.2010 14:38:21
KvinTo ASM e d i s i n s k e Pr o d u k t e r
- for bedre livskvalitet
Brobekkveien 107 0582 Oslo
Tlf: 22 72 03 00 Fax: 22 72 03 01 E-post: [email protected]
www.kvinto.no
NYHE
T!
Hygienisk munnstell redder liv!
q4 reduserer infeksjoner -utfr munnstell hver fjerde time! Enklest
Mest hygienisk
Lik prosedyre
Alt inkludert
in
spira
2
20
10
S
IDE
14
SammendragStudier funnet via metoden systematisk litteraturgjennomgang viser at innfring av daglig sedasjonsstopp til respiratorbehandlede intensivpasienter, kan fre til redusert bruk av sedativa og forkortet behandlingstid p respirator. Det viser seg imidlertid at effekten av daglig sedasjonsstopp kan sammenlignes med bruk av mer generelle sederingsprotokoller og/eller validerte sedasjonsvurderings verkty.
Til tross for at underskelser sterkt sttter bruken av daglig sedasjonsstopp og/eller sedasjonsprotokoll er det fortsatt ikke standard p de fleste intensivavdelinger. Strre studier som inkluderer et bredt spekter med kritisk syke intensivpasientertrengs p omrdet for tydeliggjre effektene av daglig sedasjonsstopp i forhold til sykelighet, mortalitet, liggetid, pasientsikkerhet og pasientopplevelser.
InnledningDe fleste respiratorbehandlede intensivpasienter trenger smertelindrende og sederende legemidler. Hensikten med smertelindring og sedering av intensivpasienter er at de skal akseptere respiratorbehandling, medisinsk behandling og sykepleietiltak. Mlet er oppn sikkerhet, velbehag, amnesi og svn, redusere angst, irritasjon og smerte, og forebygge utvikling av intensivdelirium hos den kritisk syke pasienten (1,2,3). Oversedering kan dekke over symptomer p angst, delirium og smerte, og fre til forlenget periode med redusert bevissthet. Det kan ogs fre til immobilitet, alvorlige bivirkninger av medikamenter, kt risiko for komplikasjoner, forlenget rehabilitering og dermed kte helsekostnader (1,2,3). Undersedering og for lite smertestillende kan p den andre siden medfre alvorlig utvikling av smerte, angst, kende ubehag, svnmangel og psykotiske opplevelser (3,4,5). Bakgrunnen for
daglig sedasjonsstopp hos intensivpasienter er optimalisere sedasjonsnivet, unng for mye og for lite smertelindring og sedering, og redusere behandlingstiden p respirator og liggetiden i intensivavdeling (1,2,3).Hensikten med denne artikkelen er belyse forskningsresultater vedrrende daglig sedasjonstopp hos sederte, respiratorbehandlede intensivpasienter; Hvilken effekt vil oppns ved at det innfres daglig sedasjonsstopp til respiratorbehandlede intensivpasienter?
DefinisjonerSederingSedasjon oversettes i ordbok til bruk og virkning av beroligende middel. Sdre kommer fra latin og betyr berolige (6). Sedering kan sees p som bde en prosess og en tilstand. Det kan vre en prosedyre som bestr av administrasjon av medikamenter, og bruk av ikke-medikamentell behandling for at pasienten skal kunne tolerere medisinske prosedyrer og sykepleietiltak. Sedasjon som en tilstand kan forklares med pasientens varierende grad av vkenhet og svn, samt som et redusert niv av irritabilitet og angst (7). Sedasjon brukes ofte som et felles begrep for bde sedering og smertelindrig selv om disse begrepene strengt tatt er adskilte. I de fleste artikler vedrrende daglig sedasjonsstopp brukes sedasjon
Ann-Marie Storsveen Undervisningssykepleier, generell intensiv, RH
Kunnskapen om at tung sedering til intensivpasienter ser ut til gi kt sykelighet og ddelighet har kt interessen
for sedasjonpraksis og videre forskning.
Hensikten med denne artikkelen er vurdere forskningsartikler for se p effekten av innfre daglig
sedasjonsstopp til sederte respiratorbehandlede intensivpasienter.
Sedasjonsstopp til respiratorbehandlede intensivpasienter?
in
spira
2
20
10
S
IDE
15
som en medikamentelt fremkalt tilstand ved bruk av bde analgetika og sedativa.
Daglig sedasjonsstoppDaglig sedasjonsstopp betyr stenge av sedering og analgesi daglig, frem til pasienten vkner. Dersom pasienten blir urolig, fr smerte eller ubehag startes det p nytt med sedering og smertestillende, men forsksvis i lavere dose enn fr sedasjonsstoppet. I noen studier presiseres det at man ved daglig sedasjonsstopp fr anledning til flge pasientens mentale status (1,4,8).
MetodeI litteraturgjennomgangen ble databasene Cochrane Library, Cinahl og Medline benyttet. Sket var begrenset til engelsk litteratur og til tittel, abstrakt og nkkelordsfelt, samt tidsrommet 1990-2009. Flgende skeord ble brukt: daily interruption, daily awakening, sedatives, sedation interruption and analgetics. Hvert enkelt av de ovenstende skeordene ble skt p og siden krysset med AND og skordene critical care, critical care unit, intensiv care, og intensiv care unit. De ble ikke funnet systematiske oversiktsstudier vedrrende daglig sedasjonsstopp, men 7 enkeltstudier ble funnet relevante for kritisk gjennomgang og diskusjon. Ytterligere 8 artikler ble brukt til understtte funn.
ResultatStudien til Kress et al. fra 2000 er en kjent randomisert, kontrollert studie som inkluderte 128 voksne respiratorbehandlede medisinske intensivpasienter (1). Kontrollgruppen fikk kontinuerlig sedasjon og i intervensjonsgruppen ble sederingen avstengt daglig til pasienten var vken. En pasient ble bedmt som vken nr hun/han kunne utfre 3 av flgende 4 handlinger: pne ynene p verbal tiltale, flge med ynene p oppfordring, klemme hnden p oppfordring og/eller stikke ut tungen p oppfordring. Hvis pasienten ble urolig eller viste tegn til smerte og ubehag startet man sederingen igjen. Sederingen som ble brukt var midazolam eller propofol sammen med morfin. Resultatene fra Kress et al. sin studie viste at pasientene i intervensjonsgruppen l signifikant kortere tid p respirator og p intensivavdelningen, men tiden pasientene l p sykehus var den samme i de to gruppene. I intervensjonsgruppen ble det tatt frre diagnostiske tester for oppdage forandringer i mental status som foreksempel CT og MR. En komplikasjon som selvekstubering var lik i begge gruppene
For kunne si noe om de langsiktige psykologiske konsekvensene og forekomsten av post traumatisk stress (PTSD) hos de pasientene som hadde ftt daglig sedasjonsstopp, ble 32 pasienter fra Kress et al sin studie fra 2000 inkludert i en kvalitativ studie (9). Metoden var strukturert intervju i tillegg til utfylling av egenrapporterings skjema. Pasientene skulle ha vrt utskrevet fra sykehuset i minst 6 mneder for kunne delta i studien. Ingen av pasientene i intervensjonsgruppen husket at de hadde vknet p intensivavdelingen til tross for daglig sedasjonsstopp. Resultater fra studien viste at tegn p PTSD var statistisk lavere hos de som hadde daglig sedasjonsstopp sammenlignet med de pasientene som mottok konvensjonell sedasjonsbehandling. Det ble konkludert med at daglig sedasjonsstopp til respiratorbehandlede intensivpasienter ikke pfrer pasienten noen langsiktige psykologiske konsekvenser
I en studie fra 2004 s man p eventuelle medisinske komplikasjoner knyttet til daglig sederingsstopp, p bakgrunn av en retrospektiv chart review basert p Kress et al sin studie fra 2000 (10).
Forekomsten av komplikasjoner som ventilator assosiert pneumoni (VAP), vre gastrointestinale bldninger, bacteremi, barotraume, vens trombembol sykdom, cholestasis og sinusitt ble studert. Mlet med studien var underske om daglig sedasjonsstopp var assosiert med reduksjon av disse komplikasjoner. Resultater viste at pasienter som fikk daglig sedasjonsstopp, fikk frre komplikasjoner enn pasientene i kontrollgruppen (13 komplikasjoner hos 12 pasienter i intervensjonsgruppen versus 26 komplikasjoner hos 19 pasienter kontrollgruppen).
I en multisenter pilotstudie med 65 medisinske/kirurgiske intensivpasienter fra tre universitetssykehus, ble respiratorbehandlede intensivpasienter randomisert til en sedasjonsprotokoll- og daglig sedasjonsstopp gruppe eller en sedasjonsprotokoll gruppe (11). Studiens hensikt var underske om voksne intensivpasienter som ble behandlet etter en sedasjonsprotokoll og daglig sedasjonsstopp hadde kortere behandlingstid p respirator enn pasienter som ble behandlet etter kun en sedasjonsprotokoll. Mlet med studien var bestemme sikkerheten og gjennomfrbarheten av intervensjonen med tanke p en fremtidig strre randomisert studie. Sederingsregimet for disse pasientene var midazolam og morfin som kontinuerlig infusjon. Det ble ikke pvist forskjell i liggetid p respirator, liggetid p intensiv og p sykehus, eller mortalitet mellom de to gruppene. Det var heller ikke pvist forskjell mellom gruppene i bruken av alternative ventilasjons strategier, forekomsten i barotrauma og/eller organsvikt. Studien viste at det var trygt behandle pasientene med en kombinasjon av sedasjonsprotokoll- og daglig sedasjonsstopp. Studien hadde strenge inklusjonskriterier, og av 648 pasienter ble bare 65 pasienter randomisert til de to gruppene. Det er tatt hensyn til de restriktive inklusjonskriteriene i den planlagte multisenterstudien, og flere eksklusjonskriterier fra pilotstudien er strket.
I en randomisert kontrollert studie med 97 sederte, respiratorbehandlede intensivpasienter ville man underske om en sykepleieimplementert protokoll med daglig sedasjonsstopp kunne redusere tiden pasientene l p respirator (12).
I kontrollgruppen ble beslutningen angende sedasjon og smertelindring tatt av legen p vanlig mte p den medisinsk-kirurgiske avdelingen der studien foregikk. Standard sedering p avdelingen var propofol og remifentanyl, og til pasienter som trengte en dyp sedasjon la man til midazolam. Man nsket se p liggetid p respirator, liggetid p intensiv og p sykehus, mortalitet, samt total dose av sedativa og analgetika i de to gruppene. Studien kunne ikke pvise forskjell mellom gruppene i forhold til tid p respirator, tid p intensiv, tid p sykehus eller overlevelse. Till tross for at man i intervensjongruppen gjorde daglige sedasjonsstopp der pasientene var uten sedering flere timer, var det heller ikke noen forskjell mellom de to gruppene i den totale mengde legemidler per dgn.
Brook et al sammenlignet bruken av en sykepleiestyrt sedasjonsprotokoll med vanlig behandlingsstrategi p 322 voksne sederte respiratorbehandlede pasienter (13). I sedasjonsprotokollgruppen skulle sykepleierne avgjre om smertestillende, sedative eller begge trengtes for optimalisere behandlingen av pasienten. Avvenning fra respirator og nedtrappning av sedasjon var ogs styrt med hjelp av protokollen basert p responsen fra pasienten og av legeordinert sederingsniv. Studien foregikk p en avdeling for medisinske intensivpasienter. Resultatene viste at pasienter som ble behandlet med protokoll hadde kortere liggetid p respirator og kortere liggetid bde p intensiv og
in
spira
2
20
10
S
IDE
16
p sykehus. I 2008 ble det i Lancet publisert en multisenterstudie der 336 av 1658 pasienter ble randomisert til to grupper (8). Pasientene i intervensjonsgruppen ble testet med spontane pusteforsk etter protokoll og i tillegg behandlet med daglig sedasjonsstopp. I kontrollgruppen ble pasientene bare testet for spontane pusteforsk med samme protokoll som i intervensjonsgruppen. Med spontane pusteforsk menes at pasientene fikk puste p t-stykke eller trykksttte p respiratoren, med sttte p 7 eller mindre og peep p 5. Pasienten klarte ikke pusteforsket hvis han/hun fikk en respirasjonsfrekvens p mer enn 35 eller mindre enn 8 etter 5 min eller lengre. Studien viste at pasientene i intervensjonsgruppen oppndde flere dager uten respiratorbehandling, og de ble utskrevet tidligere fra bde intensivavdelingen og sykehuset sammenlignet med pasientene i kontrollgruppen. Tiden pasienten l i koma var signifikant kortere i intervensjonsgruppen, mens utviklingen av delirium var den samme i begge gruppene.
Diskusjon Resultatene i studiene som er gjort p daglig sedasjonstopp viser at man kan redusere risikoen for at legemidler akkumuleres. Dette frer til kortere tid p respirator, kortere liggetid p intensiv og p sykehus og redusert ddelighet (1,8,15). En annen viktig konsekvens av lettere sedering er at man kan bedmme pasientens mentale status og kognitive funksjoner (1,4). I og med at respiratorbehandlingen kortes ned og tiden p intensiv forkortes, minsker ogs komplikasjoner som er knyttet opp mot forlenget respiratortid og intensiv behandling (10). I flere studier der man bruker benzodiazepiner og fentanyl / morfin vises det til signifikant kortere tid p respirator og liggetid p intensiv hvis man bruker daglig sedasjonsstopp (1,8,16).Der man derimot som frste valg bruker remifentanyl og propofol ser det ikke ut til at daglig sedasjonsstopp har noen effekt p antall respiratordgn eller liggetid p intensiv. Dette beror trolig p at remifentanyl og propofol ikke akkumulerer i kroppen p samme mte som fentanyl og midazolam og at remifentanyl ogs minsker behovet for propofol (12).
De fleste studier som har sett p daglig sedasjonsstopp opp mot sedasjonsprotokoll har ikke kunnet vise til noen signifikant forskjell i gruppene angende tid p respirator eller liggetid p intensiv (1,13,15). I en studie fra 2008 (16) har man imidlertid funnet at de pasienter som fikk daglig sedasjonsstopp l signifikant lengre p respirator p intensiv og p sykehus sammenlignet med de pasienter som ble sedert etter en sykepleiestyrt sedasjonsprotokoll. Det har ogs vist seg at de studier der implementering av sedasjonsprotokoll har vrt vellykket, har ansvaret for medikamentadministreringen ligget hos sykepleieren ved pasientsengen. I underskelsene understrekes det at det m vre en god kommunikasjon mellom lege og sykepleier for sette optimale ml for sederingen (3,5).Det er begrenset hvilke konklusjoner som kan trekkes ut fra disse studiene. Mange pasienter ble ekskludert fra studiene uten entydig og / eller overbevisende begrunnelse, noe som gjr at resultatene
br tolkes med varsomhet. Smerte er lite problematisert, til tross for at man i flere studier stenger av bde sedering og smertestillende medikamenter. De fleste pasientene i studiene er medisinske pasienter, der smerte muligens ikke er et s stort problem som hos kirurgiske pasienter. I noen av studiene er ogs medikamentmengden av sedering pfallende lav. Med dgnsdoser p 2-3 mg lorazepam, kan man stille sprsml om det er behov for daglig vekking i det hele tatt. P generell intensiv p Rikshospitalet, OUS har vi mange pasienter som har gjennomgtt operasjoner og dermed har akutte smerter. Hvis man skulle innfre daglig sedasjonsstopp blir det en viktig oppgave for sykepleierne vre forberedt p at pasienten kan f smerter, og ha en strategi klar for lse dette, fr man stenger av sedering og smertelindring. Mengde medikament gitt hver enkelt pasient p vr avdeling er hyere, og kan trolig ikke sammenlignes med de mengder det refereres til i nevnte studier.
P bakgrunn av studienes resultater kan det tyde p at bde daglig sedasjonsstopp, og bruk av sedasjonsprotokoll og/eller - verkty kan bidra til redusere bruken av sedativa og forkortet behandlingstid p respirator (1,8,11,15). Det viktigste ser ut til vre at pleiepersonell fr et bevisst forhold til og kunnskap om sedasjon, og p det kontinuerlig vurdere intensivpasientens individuelle behov for smertelindring og sedering (16,17). Praksis p Generell intensiv Rikshospitalet, OUS i dag er at legen ordinerer legemidler og sederingsdypde. Sykepleieren ved pasientsengen administrerer sedering og smertestillende med mlsetning om oppn ordinert sederingsniv og skrer med hjelp av sederingsverktyet Richmond Agitation-Sedation Scale (RASS), smerteniv ved hjelp av Numerical Rating Scale (NRS), og forekomst av delirium ved hjelp av The Confusion Assessment Method for the ICU (CAM-ICU) minst en gang per vakt.
Det ideelle sedasjons- og analgesiregimet skulle tilsi en vken og samarbeidende pasient, eventuelt en lett sovende pasient som tolerer medisinsk behandling og ndvendige sykepleietiltak. Medikamentene skal ha en rask innsettende effekt og kort virketid, minimum av akkumulasjon, minimale bivirkninger og uten ke helsekostnadene. Remifentanyl og dexmedetomidine ser ut til vre hyaktuelle analgetika og sedativa i intensivbehandlingen. En studie viser lovende resultater ved bruk av disse medikamenter i forhold til liggetid p intensiv, redusert antall respiratordgn, redusert ddeligheten og lavere forekomst av delirium (15).
Konklusjon Med daglig sedasjonsstopp viser flere studier at risikoen for at legemidler akkumulerer i kroppen reduseres og dermed oppns kortere tid p respirator, kortere liggetid p intensiv og p sykehus samt redusert ddelighet (1,8,15).Ved innfring av sykepleiestyrt sedasjonsprotokoll har man ndd de samme resultatene og man har ikke kunnet bevise at daglig sedasjonstopp gir bedre resultat enn det anvende en sedasjonsprotokoll (11,16,17).
Til tross for at underskelser sterkt sttter daglig sedasjonsstopp, bruken av sedasjonsprotokoll og/eller valide sedasjonsvurderingsverkty er det fortsatt ikke standard rutine blant sykepleiere og leger ved mange intensivavdelinger. Ytterligere forskning p kritisk syke intensiv pasienter trengs p omrdet for sikre mer solide og generaliserbare resultater.
Takk til hyskolen i Bergen for veiledning i forbindelse med videreutdanningen arbeide og undervise kunnskapsbasert, stort
takk ogs til Hilde Wien for god hjelp og sttte.
Referanser1. Kress, J P., Pohlman, A,S., OConner, M,F., Hall, J,B. (2000) Daily interruption of sedative infusions in critically ill patients undergoing mechanical ventilation. The new England journal of medicine vol. 342:1471-1477 no 202. Kress, J P., Hall, J. B. (2006) Sedation in the mechanically ventilated patient. Critical Care Medicine. 34(10):2541-2546 3. Devlin, J.W. (2008) The pharmacology of oversedation in mechanically ventilated adults. Current opinion in critical care. 14:403-4074. Jacobi, J., Fraser, G.L., Coursin, D. B., Riker, R.R. el al (2002) Clinical practice guidelines for the sustained use of sedatives and analgesics in the critically ill adult. Critical care medicin. Vol. 30, no.5. Scheweickert, W. D., Kress, J. P.(2008) Strategies to optimize analgesia and sedation. Critical care vol. 12 suppl 36. The American Heritage Dictionary of the English Language, 4th edition. (2004). Boston, Houghton Mifflin Co. Retrived on April 22, 2006 from http://www.bartleby.com/61/ 7. The National Commission on Sleep Disorders (1993). Research report. Vol 1. Executive summary and executive report. Bethesda, MD: National Institutes of health.8. Girard, T.G., Kress, J.P., Fuchs, B.D., Thomason, J.W.W. et al (2008)
Efficacy and safety of a paired sedation and ventilator weaning protocol for mechanically ventilated patients in intensive care (Awakening and breathing controlled trial): a randomised controlled trial. The Lancet vol. 3719. Kress,J,P., Gahlbach, BK., Maureen, L., Pliskin, N. et al (2003) The long-term psychological effects of daily sedative interruption on critically ill patients. American journal of respiratory and critical care medicin. Vol 16810. Schewickert,W D., Gehlbach, B K., Pohlman A,S., Hall, J, B., Kress J.P. (2004) Daily interruption of sedative infusions and complications of critical illness in medichanically ventilated patients. Critical care medicin Vol. 32 no 611. Mehta,S., Burry, L., Martinez-Motta,J.C., Stewart, T.E., Hallet, D.et al (2008) A randomized trial daily awakening in critically ill patients managed with a sedation protocol: A pilot trial. Critical care medisin vol. 36.no 712. Anifantaki,S., Prinianakis, G., Vitsaksaki, E., Katsouli, V., et al. (2009) Daily interruption of sedative infusions in an adult medical-surgical intensive care unit: randomized controlled trial. Journal of advanced nursing 65(5), 1054-106013. Brook, AD., Aherens, TS., Schaiff, R., Prentice, D. et al(1999) Effect of a nursing-implemented sedation protocol on the duration of mechanical ventilation. Critical care medicine 27:2609-261516. Wunsch, H., Kress, J,P. (2009) A new era for sedation in ICU patients. American medical association JAMA. 301(5):542-54417. De Wit, M., Gennings, C., Jenvey, WI., Epstein, S. (2008) A randomized trial comparing daily interruption of sedation and nursing-implemented sedation algorithm in medical intensive care unit patients. Critical care vol 12 no 318. Carson, SS., Kress, J.P.,Rodgers,J.E. et al (2006) A randomized trial comparing intermittent bolus of lorazepam and continiuos infusions of propofol with daily sedative interruption in medichanilly ventilated patients. Critical care medicine 34:1326-1332
Hjelp til kt pasientsikkerhet
Treningslsninger fra Laerdal Medical
www.laerdal.no
Et viktig bidrag til bedret pasientsikkerhet er at alt helsepersonell regelmessig og systematisk vedlikeholder og videreutvikler sin kompetanse.
Gjennom mer enn 50 r har Laerdal hjulpet sine kunder med lsninger som mter ulike lringsbehov innenfor bde grunnutdanning og lring p arbeidsplassen.
Med utgangspunkt i lringsml for de ulike fag-gruppene p din arbeidsplass kan vi bist med lsninger som gir de ansatte strre faglig trygghet, noe som igjen vil forbedre pasientsikkerheten.
Ta gjerne kontakt, s vil en av vre konsulenter kunne hjelpe deg med alt fra enkle trenings-produkter til mer omfattende totallsninger.
in
spira
2
20
10
S
IDE
18
I arbeidet rundt understtten av lokale Afghanske
sikkerhetsmyndigheter, i praksis ANP og ANA (henholdsvis Afghan
National Police og Army), er de fleste involverte ISAF-lands styrker
med ut i landskapet og blir med ujevne mellomrom angrepet av
opprrere; les: Taliban.
I 2009 mistet ISAF 520 soldater i Afghanistan, mens Norge isolert har
mistet 5 personer i ulike operasjoner siden 2001, kort oppsummert:
2004 Sjfr sprengt av IED (Improvized Exploding device)
2007 SOF-operatr (Special Operation Force) skutt i bakhold
2007 Sjfr sprengt av IED.
2009 Sjfr drept av selvmordsbomber..
2010 Vognfrer CV 90 sprengt av IED
Med tanke p evakueringsmuligheter til sykehus ved sykdom og
traume, er alternativene stort sett pansret ambulanse (SISU) og
luftbren evakuering, i tillegg til lokale upansrede ambulanser og
improviserte lsninger av andre kjretyer i AO (ansvarsomrdet).
I 2008 ble det via det norske Forsvaret besluttet bidra med en
luftevakueringsressurs i RC-Nord (Region Command) som en
etterlengtet ressurs for korte ned evakueringstiden til traumemottak,
da veinettet tidvis er vanskelig fremkommelig og faren for natur
og eller menneskeskapte hindringer er uforutsigbare. Lsningen
ble et detasjement med to helikopter, en AE-maskin (Aeromedical
Evacuation) og en eskortemaskin (oppsatt med minigun mitraljse
for beskytte AE-maskinen) samt alt personellet som trengs for
sttte dette bidraget i form av teknikere, brannfolk, stabspersonell,
etterretningspersonell, stttepersonell, piloter, systemoperatrer,
skyttere og sist men ikke minst helsepersonell. Bidraget lyder navnet
NAD (Norwegian Aeromedical Detachment) og er administrativt
underlagt PRT (Provincial Reconstruction Team) som styrer
operasjonene i nordomrdene av Afghanistan med base i Meymaneh
by i provinsen Faryab.
De fleste av yrkeskategoriene i NAD har Forsvaret i sine egne
rekker, men helsepersonell m i stor grad plukkes fra det sivile, da
helsekompetansen som Forsvaret selv besitter stort sett er besatt med
undervisningsoppgaver, stabsoppgaver og drifting av det daglige
helseapparatet innad i forsvaret.
Anne Strand Finstad ogBjrn Eivind Halvorsen
Norge har siden 2001, da Amerikanerne igangsatte operasjon Enduring Freedom, vrt involvert i Afghanistan
med ulike type styrker. I takt med utviklingen har hovedfokuset av engasjementet dreid fra frata Talibanregimet
makten, via et bekjempelses/sttte fokus for f p plass nytt demokratisk styresett, til forhpentligvis en gradvis
overgivelse av sikkerhetshndteringen til lokale myndigheter. Sistnevnte er ikke minst aktualisert i debatten om
hvor lenge utenlandske ISAF (International Security Assistant Force) skal st i landet og hvor mange soldater som
skal bists fra ulike land.
NAD - Norwegian Aeromedical detachment
Anestesisykepleier under en rotor, over et krigsherjet Afghanistan.
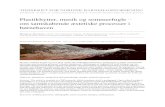
Traumemottaket str klar for nok en medevac p veg inn med pasient.
in
spira
2
20
10
S
IDE
19
Forsvaret og Luftforsvaret i srdeleshet har i utgangspunktet god
erfaring med integrering av sivilt helsepersonell i sine operasjoner
gjennom flere rs erfaring, ikke minst gjennom AE (aeromedical
evacuation)-tjenesten som til daglig har en turnus/beredskapsordning
oppsatt p Hercules C130 og Boeing 737 (blant annet benyttet under
Tsunamikatastrofen i 2004) samt beredskapen p kirurgisk enhet
og diverse enkeltstende lettfeltsykehus-bidrag, senest i Tsjad og
helt tilbake til Koreakrigen p 1950-tallet. Sivile helsearbeidere har
dessuten viktige ressurser supplere forsvarets egne helsearbeidere
med i form av klinisk kompetanse og erfaringer.
PersonellsammensetningPersonellsammensetningen p helsebidraget ble i oppsettingsfasen
diskutert med tanke p tidligere erfaringer, luftambulansetjenesten
i Norge, tilgangen p ulike personellgrupper og kost/nytte kalkyler
p bruk av ulike personellkategorier. Etter to rs erfaring er
sammensetningen i NAD som flger:
- 2 helikoptercrew, hver bestende av en anestesisykepleier og en
medic.
- Stab bestende av en flylege og en AEO (AE offiser/koordinator).
Traumemottaket, som tilhrer PRT`en, har i tillegg helsepersonell
av kategorien intensivsykepleiere, operasjonssykepleiere, offentlig
godkjente sykepleiere, radiograf, bioingenir, tannlege, veterinr,
farmasyt, kirurger, anestesilege og anestesisykepleier. Disse er
makedonske, amerikanske, latviske og norske av nasjonalitet, en
spennende setting for internasjonalt samarbeid (stafettpinnen om en
artikkel derfra er herved sendt intensivsykepleierne p Medical Role
2).
Kort om yrkesbakgrunn for helsepersonell i NADAnestesisykepleieren Stort sett rekruttert fra det sivile, med unntak av noen yrkesansatte i ulike forsvarsgrener. Vedkommende har
tidligere relasjon til Forsvaret gjennom minimum frstegangstjeneste,
og de fleste har i tillegg vrt ute i internasjonale oppdrag tidligere,
gjennomfrt befalsutdanning, sttt/str p beredskap og har
gjennomfrt forkurs av ulike slag. Begge kjnn er representert
med en relativt stor spredning bde innen ansiennitet og fysisk
alder. Anestesibakgrunnen varierer fra et par rs erfaring som
anestesisykepleier til lang og tro tjeneste innen faget. Felles for alle
flygende personellkategorier er at FMI`s (flymedisinsk institutts)
omfattende medisinske krav til egen helse for militr flybesetning
skal bests.
Medic`en Stort sett rekruttert fra sivilt helsevesen og innehar stilling som paramedic, ambulanse fagarbeider, redningsmann,
offentlig godkjent sykepleier med prehospital bakgrunn eller flere
av disse kombinasjonene. Denne kategorien har i utgangspunktet
en lignende militr bakgrunn som anestesisykepleieren, har gjerne
vrt ute i internasjonale oppdrag i noe strre grad og flere fra denne
kategorien har Forsvaret som sin daglige arbeidsgiver ogs hjemme i
Norge. P grunn av stor skning p disse stillingene, er kompetansen
og erfaringsgrunnlaget meget hyt p denne gruppen.
Flylege Utelukkende rekruttert fra Luftforsvarets egne yrkesoffiserer, da disse i utgangspunktet er tilknyttet de ulike
skvadroner hjemme i Norge. I utgangspunktet har legen ansvaret
for den flymedisinske delen av bidraget, eksempelvis tilse at
NAD-personellet er medisinsk skikket til bekle stillingene, og
kan som eneste medisinske instans friskmelde flycrewmedlemmer
m.m. Flylegen er ogs en sentral aktr for AE-personellet i form av
delegeringsmyndighet og faglig instans i operasjonskoordinering.
Sist men ikke minst, er han/hun en faglig sttte i rene pasientfaglige
sprsml, selv om det er traumemottakets leger som er overtagende
ansvarsledd nr pasienten er transportert inn til campen.
AEO Er bindeleddet mellom det medisinske flycrewet og eksterne aktrer som PRT-operasjon og i ytterste ledd patruljen som har en
skade ute i AO. Vedkommende kan sledes sammenlignes med en
AMK-operatr under aksjoner, og en viktig aktr som koordinator
for daglig drift av AE-gjengen da dette er kontinuiteten i AE-gruppen.
AEO er helseutdannet med ulike variasjoner av tilleggsutdanning.
Han/hun har gjerne bred bakgrunn i Forsvaret og internasjonale
operasjoner, og har en god oversikt og bakgrunn innen s vel
prehospitale operasjoner som militre operasjoner.
Hvorfor har man ikke prioritert anestesilege i helikopteret, vil
kanskje noen sprre seg, da det er dette konseptet som er mest kjent
innenfor landegrensene. Dette har vrt diskutert med anestesiolog
inne i prosessen og anestesisykepleier ble foretrukket blant annet p
grunn av flgende faktorer:
1. S lenge man ikke har behandlingstid p bakken er det begrenset
hvilke tiltak som kan utfres av en anestesilege som ikke kan
utfres av en medic/anestesisykepleier. Avanserte tiltak kan ved
behov utfres p traumemottak MERO 2, hvor det er eget
anestesiteam bestende av anestesilege og anestesisykepleier.
AE-crewet har ogs muligheten til kommunisere med denne
anestesiologen p radio under oppdrag.
AE-gjengen bestr av 2 AE-crew (anestesispl og medic), flylege og AE-offiser.
MedCore
MedCore Norge AS | Thoning Owensensgt 35 C | 7044 Trondheim | Telefon +47 91 71 52 20 | www.medcore.no
Vi srger for at livet ikke renner ut.
MedCore er en betydelig nordisk leverandr av et bredt spekter av
medisinske kvalitetsprodukter til sykehus- og pasientmarkedet.
N tar vi blant annet over den norske distribusjonen av temperatur-
reguleringssystemet CritiCool Nordens ledende produktserie
for livreddende pasientnedkjling. Samtidig introduserer vi en ny
generasjon operasjonssug tilpasset fremtidens krav og muligheter.
I lpet av ret vil MedCore tilby et stort sortiment av medisintekniske
produkter i tillegg til utvalgte forbruksartikler. Som en ledende nordisk
aktr vet vi hvilke krav og forventninger det norske helsevesenet har
til sine leverandrer. MedCore lykkes fordi vi tilbyr avansert teknologi
i kombinasjon med brukervennlige og kostnadseffektive lsninger.
in
spira
2
20
10
S
IDE
21
2. Tilgang p leger med militr kompetanse og nske om prioritere
gjennomfringen av ndvendig opptrening i forkant, er begrenset.
3. Lnn og arbeidsbetingelser er noe man ikke kommer utenom, og
erfaringen tidligere i ISAF var at norske kirurger/anestesileger
ikke nsket deployere over lengre perioder av gangen, og
opplegget ble da lite effektivt mlt opp mot kostnadene.
UtstyrssammensetningI likhet med personellsammensetningen har den medisinske
utstyrsportefljen vrt oppe til diskusjon og revisjon flere ganger
etter at satsen ble satt sammen tidlig i 2008, men noen sentrale
kriterier har vrt:
Vekt Rotorbladene p helikopteret genererer mindre lft jo varmere det er og jo hyere terreng man opererer i. I tillegg er helikopteret
bestyrket med pansring enkelte steder som bidrar til ytterligere vekt.
Flysikkerhet Som et minimum m alt av utstyr festes p godkjent mte, i tilfelle hard manvrering og i verste fall ndlanding. MTU m
ogs vre godkjent av flymiljet s det ikke innvirker p navigasjon
og andre sensitive operatrsystemer.
Besetning Utstyret skal benyttes av anestesisykepleier og medic og br sledes ligge innenfor deres kompetanseomrde.
Pasientgrupper Pasienten er i utgangspunktet voksen og skal vre primrbehandlet p skadestedet og kommer inn i helikopteret ferdig
strappet p backboard (bresystem brukt av alle ISAF-enheter).
Flytid Transporttiden ligger p 33 minutter i gjennomsnitt p primroppdragene. Sekundroppdrag kan strekke seg opp mot
halvannen time hver vei, men da med mulighet for pfyll av drivstoff
i campen mellom primr- og sekundroppdrag.
Selv med disse rammefaktorene er det mye utstyr p markedet
og mange meninger om hvorfor akkurat yndlings-kit`et (eller
medikamentet) br vre en del av satsen. Noen har valgt spesielle
tillempninger nr de har vrt p Alfa-vakt, men stort sett jobber man
med det utstyret som finnes om bord i den konfigurasjonen som
gjelder. Kort fortalt er den som flger:
Medisinsk Teknisk Utstyr:Transportabel ventilator
Monitor/defibrillator
Vskevarmer
Transportabelt sug
Modullommer i opphengUtstyr til oksygenbehandling (O2-masker, ventilasjonsbag)
Intubasjonsutstyr; tuber, larynxtuber og larynxmasker.
Alternativ luftvei; minitrach.
Thoraxdren
Overtrykksmansjett
Bandasjer (til bl.a. stapping v/bldninger)
Venekanyleutstyr
Spryter og kanyler
Klessaks
Hodelykt
Medikamenter i modullommer1 medikamentsats, generell
1 medikamentsats anestesi inneholdende:
Ketamin
Thiopental
Suksametonium
Diazepam
Fentanyl
I tillegg:Kjemisk pasientvarmer
Vacumsplint (spjelk med vakumpumpe)
Oksygen 2 kolber 6ltr *200 bar kompositt (i skuddsikker boks)
Water gel
Bobleplast
Ulltepper
OppholdFlycrewet har i utgangspunktet 6-8 uker tjeneste av gangen i
motsetning til stttepersonell som tjenestegjr 4 mneder (dog med
noen uker ferie). Grunnen til dette er at pilot og systemoperatr m
til Norge for f flyet de timene som kreves for vedlikehold av
sertifikater. For AE-crewet er det ogs fornuftig komme hjem
f praktisert p sine arbeidssteder, i tillegg til den sosiale/faglige
gevinsten ved komme hjem til sitt daglige milj. I motsetning til
AE-kabinen brer preg av mye utstyr og lite vekt, derav opphengssystemet p sngg-lommene. Legg merke til ryggsekken (som inneholder etterforsyningsmatr.) festet til backboard, som avgis patruljen i bytte mot backboard med strappet pasient.
in
spira
2
20
10
S
IDE
22
stttepersonell er flycrew ute i 2 omganger, s etter 6-8 ukers tjeneste
er det 18 uker hjemme fr man drar nedover p runde nummer 2.
Ved ankomst til AO er det en del ting som m p plass fr man er
operativ p vakt. Det er derfor lagt inn en overlappingsperiode hvor
kun ett AE-crew reiser om gangen, s nytt personell fr en liten uke
sammen med erfarent crew, og til bli current.
Tidsforskjellen mellom Norge og Afghanistan er 3,5 time og
sammen med en flytur p 9 timer, trenger man litt tid p omstille
seg. Luftfarten i Norge og Luftforsvaret har et srskilt fokus p
at mannskapet skal vre fysisk og psykisk uthvilt ved operativ
flyvirksomhet kanskje noe lre for en del andre bransjer ift
hviletid?
Flytrening er gjennomfrt i Norge gjennom velsesvirksomhet,
men flyvirksomhet i krigsomrde krever litt mer omtanke enn
gjennomfring av selve oppdraget. Personlig utrustning m
utkvitteres, tilpasses og testes. Dette innebrer innskyting av vpen
(primr og sekundr, bde p dag og natt med PEQ-laser), innstilling
av NVG (night vision goggles), pakking av escapesekk, bearvest og
riktig fordeling av mat, ndmedikamenter, sambandsutstyr mellom
disse og flightsuiten. Prinsippet er at hvis man m forlate helikopteret
under oppdrag, skal man ha en viss mengde mat, vann, samband,
medisin, kart osv, selv om man m droppe sekken og i verste fall
vesten i farten. Nr hele escape-oppakningen sitter p kroppen, kan
de fleste legge til ca. 40 kg p egen kroppsvekt.
I tillegg til en del administrative gjreml, prver man ogs tilstrebe
to velsesturer fr man gr p skarp beredskap skalte LAO (local
area orientation) Dag og natt opptreningsturer. Ved nattflyging
gjennomfres det med mrklagt kabin p veg ut for pickup. AE-
crewet benytter da NVG for vre fartysjefens ekstra yne.
Umiddelbart etter pickup, blendes kabinen ned med borrelsfestet
shades (gardiner), og kabinen kan da belyses som normalt uten
forstyrre cockpit og gjre flymaskinen synlig for eventuelle
elementer p bakken.
6-8 uker p vakt i campen kan vre lenge hvis aktiviteten er liten
i AO, s det gjelder legge inn rutiner som gjr at dagene gr og
at man ikke mister fokus p primroppgavene. For eksempel har
det vrt drevet frstehjelpskurs i regi av AE-personellet, faglige
forum internt i AE-gjengen, fysisk trening av ymse slag, klatrekurs,
fotokurs, film, sosiale tiltak som quiz og vafler osv.
Siden NAD ble etablert i april 2008, har man pr. 22.april 2010 hatt
95 skarpe pasientevakueringer (114 pasienter). I tillegg kommer
selvsagt velsesoppdrag. Statistisk skulle det tilsi i underkant av
1 skarp tur i uken. Da kan det vre en utfordring for noen og et
eldorado for andre f tiden til g. De ytre begrensningene er at
man ikke kan bevege seg utenfor gjerdet rundt leiren, ikke kan nyte
alkohol, skal mte p undervisninger og briefer i lpet av dagen og
skal tilfredsstille minstekravet til scrambletid (utrykningstid) som er
henholdsvis 30 minutter p dag og 60 minutter p natt.
OppdragScramble blir annonsert p Icom, bde reelt og velse. Alle i
detachmentet har dedikerte oppgaver under scramble, men for AE-
crewet som er p vakt handler det om f p seg flybekledning
(nomex flightsuit og flysko) og mte i NAD-opsrom for briefing
av oppdraget. AE-crewet som ikke er p vakt klargjr maskinen for
oppdrag (tar av lading p MTU, skrur p oksygenkolbene, klargjr
evt infusjon/spesialsatser og setter inn medikamentsatsen som er
innelst utenom oppdrag) og mter i operasjonsrommet.
NAD kan scrambles etter melding om skade fra personell ute i AO
eller nr situasjonen er s betent ute at man forventer en skade nr som
helst. Det er imidlertid PECC (Patient Evacuation Coordination Cell)
som godkjenner ambulanseoppdraget p bakgrunn av trusselbilde/
andre evakueringsenheter i omrde m.m. Disse sitter i Mazar e Sharif,
en strre flybase 233 km unna. Til sist er det detachmentssjefen og
flycrewene som gir tommel opp p gjennomfring av oppdrag ift
vr, oppdragsinfo, intel.oppdatering, pasientstatus m.m.
For crewene flyes det med skuddsikker vest, bear-vest (vest med
overlevelsesutstyr), hjelm og sekundrvpen p kroppen. Dette kan
gi spesielle utfordringer ift AE-crewets jobb med pasienter da man
blir ganske tnneformet og ca 10 ekstra kilo under arbeidet med
Pasienten har kommet inn i maskinen og shades sikrer at lysene inne ikke kan sees fra utsiden. Anestesisykepleieren sitter ved hodeenden til pasienten med luftveisutstyr p sin side.
Figur: Utrykningskategorier for NAD siden mars. 2008: Non Battle Injuries og Road Trafic Accidents str for 56% av skarpe oppdrag. De krigsrelaterte skadene kan deles i Troops in Contact / Gun Shoot Wounds og Improvised Exploding Device (bomber i kjrety, selvmordsbombere m.m.).
in
spira
2
20
10
S
IDE
23
pasienter i en fra fr relativt trang cabin. Da er det viktig ha trent
med det ustyret man bruker under reelle oppdrag; Train as you
fight, er et ofte brukt uttrykk i Forsvaret og gjelder ikke minst nr
man skal yte behandling til hardt skadde pasienter i trange og ofte
svrt varme omgivelser.
Det er sjelden man har en god oversikt over pasientstatus ved avreise
fra campen (man prver f reaksjonskjeden s rask som mulig), men
fr gjerne melding om dette underveis enten fra operasjonsrom eller
nr man fr kontakt med personellet ute i omrdet p samband. Alt
ISAF-personell som opererer i AO har vrt p NAD helikopterbrief
hvor de har vd p mottak av helikopter, sambandsprosedyrer,
hvordan de skal ta ned maskinen, hvordan pasientene m forberedes
og innlastes m.m. Hvis det ikke er ISAF-personell til ta ned
helikopteret, kan man heller ikke gjennomfre pickup, da dette
innebrer spass mange faremomenter bde for mottakspersonell og
flycrew, hvis ikke prosedyrene flges.
Hvis det er fiender i omrdet hvor pasientpickup skal foreg, vil
ambulansemaskinen holde seg utenfor omrdet (hyt og utenfor
skuddhold), mens eskortemaskinen gr inn for sikre omrdet.
Eskortemaskinen er oppsatt med minigun-gatling og skyttere, som
i ytterste konsekvens kan engasjere fiender med onde hensikter,
men det vanligste er at eskorten sirkler over omrdet mens
ambulansemaskinen er som mest srbar nede p bakken. Nr pickup-
stedet er funnet i orden, kommer ambulansemaskinen ned p det stedet
patruljemedlemmene har plukket ut iht. brief. Mlet er at innlastning
skal ta s kort tid som mulig, s pasienten m vre primrbehandlet,
strappet til backboard, og ha ye- og rebeskyttelse. Medic gr ut p
skid`en (meien), og vinker brelaget mot seg nr han er klar til mottak.
Siden patruljen gjerne skal fortsette oppdraget etter at pasienten
er evakuert, etterlater medic`en et backboard og en ryggsekk med
forbruksutstyr som patruljen kan ha nytte av videre i oppdraget. Nr
pasienten er lastet inn og brelaget har trukket seg tilbake, klatrer
medic`en inn og gir klarsignal for take-off. Det er fysisk forbindelse
mellom medic og helikopter under hele innlastingsprosessen, via
kommunikasjonsledningen og en lftesele, s skulle noe uventet
skje, s piloten m lfte av under bakkeoppholdet, vil medic`en flge
med. Bakkeopphold p over 1 minutt er sjelden og prver unngs
for minske perioden hvor maskinen er som mest srbar.
Pasienten behandles inflight og kan kommunisere gjennom
hrselsvern med intercom. I tillegg leverer ISAF-personell pasienter
med en form for dokumentasjon og ID-brikke (dog-tag) hvor man
kan lese seg til henholdsvis skader, vitale tegn og behandlingstiltak
samt blodtype og fdselsnummer. AE-teamet tilstreber levere en
pasientrapport p sikkert samband ca. 15 minutter fr landing s
mottagende enhet kan forberede seg best mulig.
Ved avlasting i campen, stiller brann/