La santé après un (bon) voyage Health problems post …€¢ Artemisia annua: ... Strongyloides...
Transcript of La santé après un (bon) voyage Health problems post …€¢ Artemisia annua: ... Strongyloides...

La santé après un (bon) voyage Health problems post-travel
Gezondheidsproblemen na een vakantie Die Gesundheit nach einem Urlaub
Kalipa sana Nakuhempula Filip Moerman

Major increase in Intern. Travel

Epidemiology of Travel

http://wwwnc.cdc.gov/travel/yellowbook/2010/chapter-1/travel-epidemiology.aspx
CDC

Fièvre: prise en charge
• RULE OUT the 3 major killers
• Anamnèse de voyage (en détail!) + examen clinique (hépatospléno, peau, poumons)
• IF NEG: start Doxycycline and perform thorough blood analysis (eosinophilia!)
• Doxy treats all tick bite fevers (mainly rickettsiae), Borrelioses, Syphilis, Q-fever, Leptospirosis,…
• If Eosinophilia present: quantify (Very high = Schistosomiasis, Filariasis, Strongyloidiasis, Trichinosis; Fasciolasis); less high (loeffler, …)

Malaria Burden
• Disease Burden
– 300-500 million clinical cases per year • 80% of cases in Africa
– 1 million deaths per year • > 90% of deaths in Africa
– Recent decrease due to better FLHS
– 40 million DALYs lost annually

The Malaria Challenge
• Regional variation in malaria problem - and response. Influenced by climate and health service performance
Significant Significant disease disease
burden: poor burden: poor access to access to
health care health care in the in the
AmazonasAmazonas
MDRMDR falciparumfalciparum malariamalaria
Resurgence in Resurgence in Central Asia & Central Asia & Eastern EuropeEastern Europe
Childhood Childhood dealths in dealths in
subsub--Saharan Saharan
AfricaAfrica
Vast burden of Vast burden of morbidity & morbidity & economic losseconomic loss
Significant epidemics in the last two years: some reflecting climate changeSignificant epidemics in the last two years: some reflecting climate change


Presenting Symptoms

Le diagnostic
• Goutte épaisse (‘Blood slide’) reste le Golden Standard….: palu oui ou non?
• Goutte mince (‘Thin film’) pour identifier le type. Non-falciparum bcp moins dangereux
• ICT / Tests rapides – mais FP et FN.
• PCR pour P. falciparum
• Sérologie (études, pas pour diagn)

15-5-2013 11
Premier groupe: Plasmodium malariae, ovale et vivax
• Infections benignes, rarement lethales. Attaques de fièvre répétitives chaque 3ème (tertiana P. vivax en ovale) ou 4ème jour (quartana P. malariae)
• PAS souvent typique chez touristes
• Graduellement splénomegalie/anémie
• Parfois après des années après le séjour en pays tropicaux.

Treatment – Non severe malaria Plasmodium identification and prophylaxis history
Treatment
No definitive identification – no prophylaxis
Malarone (atovaquone 250 mg/proguanil 100 mg) 4 tablets po daily with food for 3 days
No definitive identification - prophylaxis with Malarone
Riamet (arthemether 20 mg/lumefantrine 120 mg) - ECG! – 4 tablets at 0, 8, 24, 36, 48 en 60 hours
P. vivax, ovale or malariae (except originating from Indonesia and Papua New Guinea)
Nivaquine (chloroquine 100 mg base) 10 base/kg (max 600 mg) loading dose, followed by 5 mg/kg (max 300 mg) at 6, 24 and 48 hours Primaquine 30 mg daily for 14 days (G6PD deficiency)
P. falciparum – no prophylaxis with Malarone
Malarone (atovaquone 250 mg/proguanil 100 mg) 4 tablets po daily with food for 3 days
Adapted from P. De Munter. Pentalfa

Un ‘nouveau’ traitement
EURARTESIM®
Pipéraquine Tetra Phosphate
+
Dihydro Artémisinine
Ind: malaria ‘simple’ (pas prév)
S/4 Co une fois par jour pendant 3 jours (ʃQ-T)

15-5-2013 14
Deuxième groupe: paludisme agressif
• Classique: P falciparum • Récent aussi P knowlesi (Asie SE) (chloroquine-sensible) • Symptômes moins d’un mois après retour (bien que
exceptionellement plus long) • Infections potentiellement et rapidement léthales: shock,
insuffisance rénale, encéphalopathie (‘cerebral malaria’) • Plutôt fièvre irrégulière (pas toujours haute)

15-5-2013 15
Critères Plasmodium falciparum malaria sévère
• Critères cliniques: – Confusion, diminution de conscience, coma, convulsions:
malaria cérébrale – oligurie < 500ml/24hrs – OAP, collapsus circulatoire, ictère, vomissements+++,
diarrhée + déhydratation
• Hématologique/biochimique/parasitologique: – hyperparasitemie:> 5% Glob R infectés ou >250000
parasites/ml – anémie sévère: Hct<20%; Hgb <7 g/dl – Insuffisance rénale: creatinine >3mg/dl – hypoglycémie (<40mg/dl) ou hyponatrémie(<130 mmol/ml)

Traitement – malaria Sévère Treatment
Severe malaria (Preference) Artesunate (60 mg/vial): 2.4 mg/kg IV bolus, folowed by 2.4 mg/kg at 12 and 24 hours, followed by 2.4 mg daily for 6 days Doxycycline 200 mg daily or Clindamycin 5 mg/kg base QID of (if > 60 kg) 300 mg QID (prenancy or children) for 5 days as soon as possible
Severe malaria (Alternative) Quininehydrochloride (amp 250 mg/2ml or 500 mg/2 ml) 20 mg/kg over 4 hours (cardiac monitoring!), followed by 10 mg/kg over 4 hours IV TID Doxycycline 200 mg daily or Clindamycin 5 mg base/kg or (if > 60 kg) 300 mg QID (prenancy or children) for 7 days as soon as possible + quinine sulfate (325 mg) 10/kg salt TID
Adapted from P. De Munter. Pentalfa

Traitement: Quinine
• Cinchonisme – tinnitus – Surdité ‘high pitches’ – nausée – palpitations
• Grossesse – Tocolyse nécessaire
• Surdosage – surdité – amaurose – Bradycardie sévère! – hypotension

Kinabast dans le vin comme traitement malaria (goût amer – Herr Schweppe 1780)

Traitement: l’artémisinine (!)
• Artemisia annua : ‘zoet wormkruid’
• Artémisinine-dérivatives : – artemether – arteether – artesunate – dihydro-artemisinine (+ PQP = Eurartes)
• Agit TRES rapidement
• Actif sur les formes jeunes et formes non matures

Traitement: l’artémisinine (!)
lumefantrine
Traitement combiné est meilleur
•Artésunete IV
• Artemether + mefloquine
•Artesunate + Piperaquine
• Artemether + lumefantrine
Co-artem (Riamet) : 20 mg art. +
120 mg lum. / tablet

Récolte d’Artemisia annua (Vietnam)

Qinghaosu (Artemisinin): The Price of Success, N. J. White et al, Science 320 (2008)

Pyrethrum et pyréthroides

Imprégner la moustiquaire augmente la protection

Mon collègue enseignant: 1998, 2 sem fièvre, puis abdomen aigu

Fièvre Typhoide
• En général
– Salmonella typhi (Daniel Salmon, syn. Eberth’s bacillus)
– Nouveau nom : Salmonella enterica sérotype typhi
– Salmonella paratyphi A, B, C
– L’Homme est le réservoir pour S. typhi
– ≠ Spotted Typhus (= Rickettsia)
• Fièvre Typhoide : nom donné par le Dr Pierre Louis (1827), sur base de l’examen ‘post-mortem’

Clinique
• Grande variabilité
• Incubation 7-14 jours (long!) (range 3-60 j)
• Septicemie ‘densité moyenne: 1 bacterie per ml bloed - 2/3 intracellulair’ ‘densité moyenne 10 bacillen per ml beenmerg’
• Fièvre qui monte progressivement pendant environ 5 j, puis plateau
• Toux seche
• Malaise, céphalées “URTI, LRTI, grippe, malaria”
• Douleurs abdo, diarrhée, constipation (!), vomissements


Diagnostic
• Image clinique peu spécifique, mais…
• …diagnostic par défaut dans la clinique tropicale quotidienne
• Perforation d’ileum terminale = pathognomonique, mais bien sûr trop tard.
• Cultures : sang, copro, urine, moelle (goudstandaard) – Volume de 15 ml de sang: hémoculture 60-80% sensibilité
– Moelle 80-95% sensibilité
– Coproculture 30% sensibilité (plus haute si plus tard dans la maladie)

Traitement
• Chloramphénicol : pas cher
• Quinolones : ofloxacine, ciprofloxacine excellent, minimum 10 jours
• Schémas plus courts existent (3-5 jours) : quid sélection résistance?
• Céphalosporines : ceftriaxone excellent (Asie!)
• Azithromycine
• Ampi, amoxy, cotrimoxazole : résistance!
• Résistance varie entre régions (Asie; Nepal, Inde!)
• Laparatomie si perforation : résection, stomie temporaire, lavage
• Drainage abces
• ? Dexamethasone 3 mg/kg QDS, totale 8 doses : reduction mortalité sévère typhoid 50 10%

Prevention
Vaccination :
– TABC
– Typhim®
– Vivotif® vaccin oral atténué (vivant)
– Typhim Vi®
MAIS: protection 60 à 70%.... Pendant 3 ans


Amoebiasis
Fulminant colitis
– Fever
– Severely ill patient!
– Abdomen swollen and painful
– Perforation and bleeding.

15-5-2013 34
Complication
Liverabcess
Sometimes shortly after infection,… – Months (1/2 – 12) to years after an asymptomatic
period: breakthrough to pericard, pleura, abdominal cavity
– SS: • intermittent fever with anorexia, loss of weight, fatigue,
malaise. Painfull liver, peritoneal irritation
• septisch beeld met pijn in Re hypochondrium bij of kort na terugkeer
– DX: ultrasound liver and serology. Faeces examination very low sensitivity.


Traitement
• Amoebicides Tissulaires
– metronidazole (Flagyl®, Anaeromet®)
– Tinidazole (Fasigyn®)
– Ornidazole (Tiberal®)
SUIVI par Gabbroral (Paromomycine) comme amoebicide de contact.



Eruption 6 semaines après retour Brésil:
Cut L…………………..

Chauffeur de camions
• 6 mois après séjour en Espagne (côté sud)
• Anémie, leucopénie et thrombopénie
• HSM
• Fièvre ‘on and off’.
• Diagnostic:………………………………..

Femme 33 ans
– Myalgies, éruption, fièvre: 5 jours après
Retour du Cambod.

42
Tunga penetrans

43
Severe tungiasis

44
Cordylobia anthropophaga •Enkel in Afrika. •Wijfje legt 100-300 eitjes op grond of kledij (schaduw). •Larve graaft zich in de huid. •Pijnlijke furonkel. •Mechanische verwijdering na verstikking met olie.

45
Myiasis

R. conori
papulovesicular rash
Fièvre Boutonneuse

Löffler (Loeffler) syndrome - Described by Löffler in 1932
- Transient respiratory illness with eosinophilia and Rx infiltrates
- Often 10-16 days after contamination with Ascaris eggs
- Symptoms due to larval lung passage or hypersensitivity reaction ?
- Self-limiting 3 days - 3 weeks
- Dry cough, slight fever, wheezing, dyspnoe
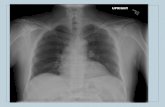
Löffler syndrome
Consolidation with surrounding ground-
glass opacity in the left lower lobe. Dilated
airways are observed within the lesion.

Larva cutanea migrans
Uruguay


Strongyloides stercoralis : larva currens: world travellor

Jeune fille, 18 ans, 2 mois en Zambie
• Plaintes depuis plusieurs semaines
• On and off (parfois bien pendant 10 jours)
• Nausées, flatulence, borborygmes, éructations
• Pas de fièvre
• Parfois diarrée
• Inappétance
• Léger amaigrissement

Instituut Tropische Geneeskunde
52
Giardia op microvilli darmepitheel : fyi…


Mr X: 74 ans ‘last minute’ vers le Malawi
• 6 semaines après retour:
• Fièvre, inappétance, pas de diarrée ni de vomissements, toux++
• Eosinophilie+++
• A eu contact avec de l’eau (étang) (anamnèse!)
• Echographie: splénomégalie, légère hépatomégalie

55
Schistosomiasis
Theodor Maximillian Bilharz
1825-1862

56











![E.- S. Stercoralis[1]](https://static.fdocuments.in/doc/165x107/56d6bf1c1a28ab301694e7a5/e-s-stercoralis1.jpg)







