Leishmania - Manuel ojeda(2).ppt
Transcript of Leishmania - Manuel ojeda(2).ppt
Exploraciones complementarias diagnósticas.
Serología LEISHMANIA, AC (IFI) * Título Alto. Infección reciente 1/320,00
Biopsia Cutánea Amastigotes de LEISHMANIA LEISHMANIA INFANTUM, ADN
Positivo para Leishmania infantum
PARÁSITOS HEMOTISULARES, Tinción de Giemsa (-)
LEISHMANIASISPrevalencia estimada de 12 millones de casos
Incidencia anual de 2 millones de nuevos casos.
500.000 nuevos casos anuales de L.V y 60,000 muertes anuales
> De 20 protozoos del género leishmania
Vector (mosca de arena) hembra Lutzomya Longipalpis(America) Flebotomus (Viejo Mundo)
Roedores y Caninos (reservorios)
L. donovani (no tiene reservorio animal)
DISTRIBUCIÓN EN EUROPA
Scientific Working Group, Report on Leishmaniasis, 2–4 February 2004, Geneva, Switzerland, Copyright © World Health Organization on behalf of the Special Programme for Research and Training in Tropical Diseases, 2004,
L. CUTÁNEA
Síndromes ClínicosMayoría AsintomáticosDiferencias Intrínsecas y de virulencia del parásitoFactores genéticosRespuesta inmune
Inicio de entre 7 a 10 días a incluso muchos años
L. Cutánea Localizada
Pápula roja → úlcera con tejido granulomatoso en la base, con márgenes confluentes y elevados Usualmente no
dolorosas Sin induración
circundante Adenopatías regionales Usualmente
Desaparecen espontáneamente
Área deprimida hipopigmentada residual
Ulcer with sporotrichoid extension into local lymphatics.Reproduced from: Centers for Disease Control and Prevention and Drs. Martins Castro and Lucille K Georg
L. Recidivans
Poco común causado por L. tropica (Medio Oriente)
Nuevas pápulas que aparecen y evolucionan en los márgenes de la lesión primaria.
Lesión que crece cicatrizando en el interior
L. cutánea difusa
Lesión primaria que no ulcera
Amastigotes diseminan a otros macrófagos áreas de la piel.
Típicamente en cara, tronco y extremidades
Defectos en inmunidad celular y anergia
Cursa con recaída o progresión crónica
Lesiones que causan deformidades Similares a lepra
lepromatosa
L. Mucocutanea
Solo en América Lesión distal en mucosa
(meses o años después de lesión cutánea primaria) “espundia”
LEISHMANIA VISCERAL
L. Donovani e InfantumEvasión de respuesta inmune celular
Persistencia de Infección después de la cura de infección Primaria
• Infección Asintomática– Posibilidad de
reactivación de por vida
• Kala-Azar (fiebre Negra)– Incubación de 2-6
meses– Clínica insidiosa o
subaguda
Enfermedad letal sin tratamiento
Con tratamiento tasa de mortalidad alrededor del 10%
Ictericia, TB, anemia severa y co-infección de VIH incrementan la mortalidad.
Deterioro renal• Nefritis intersticial por
inmunocomplejos• Proteinuria, hematuria,
leucocituria• Reversible
Hallazgos de LaboratorioAnemiaNeutropeniaTrombocitopeniaEnzimas Hep. Y Bil elevadas
DiagnósticoDemostración del parásito en cultivo o frotisM.O y BazoPiel
Antígenos, Anticuerpos, ADNestatus clínicoOrigen geográfico del parásitoMétodo empleadoExperiencia
Histopatología y cultivo
Punción Aspiración o Biopsia Piel M.O y Bazo ( Sens 70 y 96%)
Tinción de Giemsa Impronta (Amastigotes
Intracelulares) Cultivo en medio de Novy-
McNeal-Nicolle Promastigotes Sens, 60 a 85% 4 semanas
Reproduced from: Centers for Disease Control and Prevention.
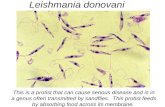
Amastigotes de Leishmania en biopsia de Médula Osea
Serologías Estimulación policlonal de Células B
Fluorescencia indirecta ELISA Aglutinación directa
Reacciones cruzadas con Chagas, malaria y otras.
Interpretación en contexto clínico y epidemiológico
Antígeno en Orina Alta especificidad , Sens < 70% Negativa rápidamente después de
tratamiento satisfactorio
PCR > Sensibilidad que cultivo o frotis “ tejido
examinado” Identifica especie > Bazo > M.O > Piel > Sangre Periférica Útil en seguimiento post-tratamiento
Test Cutáneo (de Montenegro) Grado de Exposición e inmunidad en la
población. Positiva después de 2 a 24 meses después del
contacto Reacción intensa en inmunocompetentes Sin papel diagnostico
Co-infección VIH-Lesihmania
Igual presentación< 50 CD4’s (presentación en lugares (atípicos) Tracto GI, peritoneo, pulmón, pleura, esófago
Poca rentabilidad de serologías
Alta sensibilidad de técnicas moleculares
DISTRIBUCIÓN GLOBAL DE CASOS REPORTADOS DE LEISHMANIA Y CO-INFECCION VIH
Global distribution of reported cases of leishmaniasis and Leishmania/HIV co-infection, 1990-1998
TRATAMIENTO
Tratamiento (L. cutánea)
Forma de presentación Geografía Tipo de huésped L. cutánea (curación
espontanea) Grandes, múltiples,
progresivas o en áreas cosméticas importantes.
Incremento de resistencia a fármacos
Tratamiento (L. Visceral) Mortalidad > 90% sin
tratamiento Hemorragia y complicaciones
infecciosas Coste , disponibilidad de
fármaco , resistencias (india) Terapia de soporte Siempre descartar co-infeccion
por VIH Tratamiento optimo para VIH Pobre respuesta si no hay
reconstitución inmune efectiva
Antimoniales Pentavalentes ( IV o IM)
De elección en formas cutánea y mucosa (huésped Competente) Estibogluconato (Penstosam)
“SSG” Meglumina antimonica
(glucantime) Inhiben enzimas en la glucolisis
intraparasitaria
Miltefosina (V.O) Análogo de la fosfocolina Efecto en las vías de señalización y
síntesis de membrana Contraindicado en embarazo
Pentamidina (IV o IM)Inhibe la dihidrofolato reductasa e interfiere con la glucolisis.
Paramocimina (IV)•Aminoglucosido•Efectividad controversial•Aminoglucósido. Se une a unidad ribosomal 30s•Suceptiilidad variable de acuerdo a geografía
Anfotericina B Se une a precursores del ergosterol ( disrupción de la membrana) Convencional
Alta toxicidad renal Fiebre, rigidez, malestar, anorexia, supresion de M.O, rash.
Liposomal (ambisome) Mayor eficacia y seguridad, menor toxicidad
Alcanza tasas de curación del 90- a 100% en inmunocompetentes
Terapia combinada Opciones terapéuticas limitadas (evitar resistencias adquiridas)
Cursos cortos y altamente eficaces (aumentan adherencia y disminuyen costos
• Anfo B liposomal +miltefosina
• Paramomicina + Antimonaiales
• Miltefosina + Paromomicina
• Anfo B liposomal+ Paramomicina
Coinfección VIH Ambas afectan inmunidad celular (sinergia) > numero d casos reportados en España Presentación atípica y severa. Anfo B Liposomal (De elección)
Mayor dosis recomendada Anfo B de 2- 4mg/kg en dias consecutivos o en pauta
interrumpida ( 1-5, 10, 17, 24, 31 y 38) DTA 20-60mg/Kg
Terapia combinada con Miltefosina en pacientes con múltiples recaídas.
Recaída en 12 meses post-tratamiento del 90% a en pacientes VIH-LV sin tratamiento ART
Profilaxis Secundaria (<200 CD4)
Anfo B (complejo lipídico) 3mg/kg cada 21 días
Antimoniales SSG mensual Anfo B liposomal c/15 dias
Respuesta al tratamiento Clínicamente (Fiebre, tamaño
del bazo, ganancia de peso) Pacientes sin respuesta clínica
Histopatología y PCR