Referat Acls Rapiin
description
Transcript of Referat Acls Rapiin

REFERAT
ACLS(Advanced Cardiovascular Life Support)
Disusun Oleh :Muhammad Julpian
1102008162Renny Dwi Sandhitia Sari
1102010235
Pembimbing :dr. Hj Hayati Usman, Sp.Andr. Dhadi Ginanjar, Sp.An
KEPANITERAAN KLINIK SMF ANASTESIOLOGIFAKULTAS KEDOKTERAN UNIVERSITAS YARSI
RUMAH SAKIT UMUM Dr. SLAMET GARUT2014
1

PENDAHULUAN
Advanced Cardiovascular Life Support adalah serangkaian penanganan klinis untuk perawatan darurat serangan jantung, stroke, dan keadaan darurat medis lainnya. Serta pengetahuan dan keterampilan dalam melakukan penanganan.
Merupakan upaya tindak lanjut dalam resusitasi jantung paru (RJP) untuk mencegah
serangan jantung, mengobati serangan jantung, dan mencapai sirkulasi spontan kembali
(ROSC) setelah serangan jantung. Intervensi ACLS bertujuan untuk mencegah serangan
jantung meliputi manajemen jalan napas, dukungan ventilasi, dan pengobatan bradiaritmia
dan takiartmia.
Penyebab kematian mendadak terbanyak adalah disebabkan karena masalah jantung,
sehingga sering disebut Kematian Jantung Mendadak. Penyebab kematian jantung mendadak
yang paling utama di negara-negara industri adalah penyakit jantung koroner. Sedangkan
yang paling banyak berkaitan dengan irama jantung adalah fibrilasi ventrikel (75-80% kasus).
Bradiaritmia hanya terjadi sekitar 5-10% kasus. Insiden kematian jantung mendadak
dilaporkan 0.36 sampai 1.28 per 1000 penduduk di negara barat per tahun
Berdasarkan American Heart Association (AHA) pada Advanced Cardio-vascular
Life Support (ACLS) 2010 tentang Adult Cardiac Arrest, dikemukakan bahwa kunci bertahan
hidup pada cardiac arrest adalah Basic Live Support (BLS) dan sistem ACLS yang
terintegrasi dengan baik. Dasar berhasilnya ACLS adalah Resusitasi Jantung Paru (RJP) yang
berkualitas, dan untuk VF/ pulseless VT diperlukan defibrilasi yang cepat dan tepat.
2

PEMBAHASAN
I. HENTI JANTUNG (CARDIAC ARREST)
Henti jantung ( cardiac death) adalah kematian yang terjadi sebagai akibat dari
hilangnya fungsi jantung secara mendadak. Keadaan ini termasuk permasalahan kesehatan
yang besar dan mengenaskan karena dapat menyerang secara tiba-tiba serta terjadi pada usia
tua maupun muda. Keadaan henti jantung mendadak bisa saja terjadi pada seseorang dengan
ataupun tanpa penyakit jantung sebelumnya.
Cardiac Arrest merupakan penghentian normal sirkulasi dari darah akibat kegagalan
jantung untuk berkontraksi secara efektif,dan jika hal ini tak terduga dapat disebut serangan
jantung mendadak serta dapat pula dijelaskan dengan suatu keadaan darurat medis dengan
tidak ada atau tidak adekuatnya kontraksi ventrikel kiri jantung yang dengan seketika
menyebabkan kegagalan sirkulasi.Henti jantung primer (cardiac arrest) adalah ketidaksanggupan curah jantung untuk
memenuhi kebutuhan oksigen ke otak dan organ vital lainnya secara mendadak dan dapat
balik normal jika dilakukan tindakan yang tepat atau akan menyebabkan kematian dan
kerusakan otak menetap jika tindakan tidak adekuat. Henti jantung dapat disebabkan oleh 4
irama: ventricular fibrillation (VF), pulseless ventricular tachycardia (VT), pulseless electric
activity (PEA), and asystole. VF menggambarkan aktivitas listrik jantung yang tidak teratur,
sedangkan VT mewakili aktivitas listrik terorganisir miokardium ventrikel. Tak satu pun dari
irama ini yang menghasilkan aliran darah yang baik. PEA menggambarkan kelompok
heterogen irama listrik terorganisir yang terkait dengan adanya aktivitas ventrikel mekanis
atau tidak yang tidak cukup untuk menghasilkan pulsasi. Asistol merupakan tidak
terdeteksinya aktivitas listrik ventrikel dengan atau tanpa aktivitas listrik atrium.
Penyebab henti jantung adalah sebagai berikut:
1. Penyakit kardiovaskular, seperti penyakit jantung iskemik, infark miokardial akut,
embolus paru, fibrosis pada system konduksi (penyakit Lenegre, Sindrom Adams-
Stokes, noda sinus sakit)
2. Kekurangan oksigen akut, seperti henti nafas, benda asing di jalan nafas,
sumbatan jalan nafas oleh sekresi
3. Kelebihan dosis obat, seperti digitalis, quinidin, antidepresan trisiklik,
propoksifen, adrenalin, isoprenalin.
4. Gangguan asam-basa/elektrolit, seperti kalium serum yang tinggi atau rendah,
magnesium serum rendah, kalsium serum tinggi, asidosis.
3

5. Kecelakaan, seperti syok listrik dan tenggelam.
6. Reflex vagal, seperti peregangan sfingter ani, penekanan/penarikan bola mata.
7. Anesthesia dan pembedahan
8. Terapi dan tindakan diagnostic medis
9. Syok (hipovolemik, neurogenik, toksik, anafilaksis)
Penyebab henti jantung yang paling umum adalah gangguan listrik di dalam jantung.
Jantung memiliki sistem konduksi listrik yang mengontrol irama jantung tetap normal.
Masalah dengan sistem konduksi dapat menyebabkan irama jantung yang abnormal, disebut
aritmia. Terdapat banyak tipe dari aritmia, jantung dapat berdetak terlalu cepat, terlalu
lambat, atau bahkan dapat berhenti berdetak. Ketika aritmia terjadi, jantung memompa sedikit
atau bahkan tidak ada darah ke dalam sirkulasi.
Aritmia dicetuskan oleh beberapa faktor, diantaranya: penyakit jantung koroner yang
menyebabkan infark miokard (serangan jantung), stress fisik (perdarahan yang banyak akibat
luka trauma atau perdarahan dalam, sengatan listrik, kekurangan oksigen akibat tersedak,
penjeratan, tenggelam ataupun serangan asma yang berat), kelainan bawaan yang
mempengaruhi jantung, perubahan struktur jantung (akibat penyakit katup atau otot jantung)
dan obat-obatan. Penyebab lain cardiac arrest adalah tamponade jantung dan tension
pneumothorax.
Selain itu juga disebabkan adanya komplikasi fibrilasi ventrikel, cardiac standstill,
renjatan dan edema paru, emboli paru (karena adanya penyumbatan aliran darah paru),
aneurisma disekans (karena kehilangan darah intravaskular), hipoksia dan asidosis (karena
adanya gagal jantung atau kegagalan paru berat, tenggelam, aspirasi, penyumbatan trakea,
kelebihan dosis obat, kelainan susunan saraf pusat).
Patofisiologi cardiac arrest tergantung dari etiologi yang mendasarinya. Namun, umumnya
mekanisme terjadinya kematian adalah sama. Sebagai akibat dari henti jantung, peredaran
darah akan berhenti. Berhentinya peredaran darah mencegah aliran oksigen untuk semua
organ tubuh. Organ-organ tubuh akan mulai berhenti berfungsi akibat tidak adanya suplai
oksigen, termasuk otak. Hypoxia cerebral atau ketiadaan oksigen ke otak, menyebabkan
korban kehilangan kesadaran dan berhenti bernapas normal. Kerusakan otak mungkin terjadi
jika cardiac arrest tidak ditangani dalam 5 menit dan selanjutnya akan terjadi kematian dalam
10 menit (Sudden cardiac death).
· Penyakit Jantung Koroner
Penyakit jantung koroner menyebabkan Infark miokard atau yang umumnya dikenal sebagai
serangan jantung. Infark miokard merupakan salah satu penyebab dari cardiac arrest. Infark
miokard terjadi akibat arteri koroner yang menyuplai oksigen ke otot-otot jantung menjadi
keras dan menyempit akibat sebuah materia (plak) yang terbentuk di dinding dalam arteri.
Semakin meningkat ukuran plak, semakin buruk sirkulasi ke jantung. Pada akhirnya, otot-otot
4

jantung tidak lagi memperoleh suplai oksigen yang mencukupi untuk melakukan fungsinya,
sehingga dapat terjadi infark. Ketika terjadi infark, beberapa jaringan jantung mati dan
menjadi jaringan parut. Jaringan parut ini dapat menghambat sistem konduksi langsung dari
jantung, meningkatkan terjadinya aritmia dan cardiac arrest.
· Stress Fisik
Stress fisik tertentu dapat menyebabkan sistem konduksi jantung gagal berfungsi,
diantaranya:
- Perdarahan yang banyak akibat luka trauma atau perdarahan dalam sengatan listrik.
- Kekurangan oksigen akibat tersedak, penjeratan, tenggelam ataupun serangan asma yang
berat.
- Kadar Kalium dan Magnesium yang rendah.
- Latihan yang berlebih. Adrenalin dapat memicu SCA pada pasien yang memiliki gangguan
jantung.
- Stress fisik seperti tersedak, penjeratan dapat menyebabkan vagal refleks
akibat penekanan pada nervus vagus di carotic sheed.
· Kelainan Bawaan
Ada sebuah kecenderungan bahwa aritmia diturunkan dalam keluarga. Kecenderungan ini
diturunkan dari orang tua ke anak mereka. Anggota keluarga ini mungkin memiliki
peningkatan resiko terkena cardiac arrest. Beberapa orang lahir dengan defek di jantung
mereka yang dapat mengganggu bentuk (struktur) jantung dan dapat meningkatkan
kemungkinan terkena cardiac arrest.
· Perubahan Struktur Jantung
Perubahan struktur jantung akibat penyakit katup atau otot jantung dapat menyebabkan
perubahan dari ukuran atau struktur yang pada akhirnrya dapat mengganggu impuls listrik.
Perubahan-perubahan ini meliputi pembesaran jantung akibat tekanan darah tinggi atau
penyakit jantung kronik. Infeksi dari jantung juga dapat menyebabkan perubahan struktur
dari jantung.
· Obat-obatan
Antidepresan trisiklik, fenotiazin, beta bloker, calcium channel blocker, kokain, digoxin,
aspirin, asetominophen dapat menyebabkan aritmia. Penemuan adanya materi yang
ditemukan pada pasien, riwayat medis pasien yang diperoleh dari keluarga atau teman pasien,
memeriksa medical record untuk memastikan tidak adanya interaksi obat, atau mengirim
sampel urin dan darah pada laboratorium toksikologi dapat membantu menegakkan
diagnosis.
· Tamponade Jantung
Cairan yang yang terdapat dalam perikardium dapat mendesak jantung sehingga tidak mampu
untuk berdetak, mencegah sirkulasi berjalan sehingga mengakibatkan kematian.
· Tension Pneumothorax
5

Terdapatnya luka sehingga udara akan masuk ke salah satu cavum pleura. Udara akan terus
masuk akibat perbedaan tekanan antara udara luar dan tekanan dalam paru. Hal ini akan
menyebabkan pergeseran mediastinum. Ketika keadaan ini terjadi, jantung akan terdesak dan
pembuluh darah besar (terutama vena cava superior) tertekan, sehingga membatasi aliran
balik ke jantung.Henti Jantung ditandai dengan denyut nadi besar tak teraba (a.karotis, femoralis dan
radialis pada dewasa dan a.brakhialis pada bayi), disertai kebiruan (sianosis) atau pucat
sekali, pernapasan berhenti atau satu-satu (gasping, apnu), terlihat seperti mati (death like
appearance), dilatasi pupil tak bereaksi dengan rangsangan cahaya (45 detik setelah henti
jantung) dan pasien berada dalam keadaan tidak sadar.
Kelangsungan hidup dari pasien dengan irama jantung di atas membutuhkan basic life
support (BLS) dan sistem ACLS yang baik serta perawatan jantung pasca arrest yang
terintegrasi. Dasar dari ACLS yang sukses adalah tergantung dari kualitas CPR (Cardiac
Pulmonal Resucitation), dan untuk VF/VT tanpa denyut adalah usaha melakukan defibrilasi.
Untuk korban VF, CPR dini dan defibrilasi cepat secara signifikan dapat meningkatkan
kesempatan untuk bertahan hidup hingga ke rumah sakit. Sebagai perbandingan, terapi ACLS
lain seperti beberapa obat dan tata laksana jalan napas, meskipun dikaitkan dengan
peningkatan ROSC (Return of Spontaneous Circulation), belum terbukti meningkatkan
tingkat kelangsungan hidup hingga ke rumah sakit.
Bantuan Hidup Jantung Dasar sebenarnya sudah sering didengar oleh masyarakat
awam di Indonesia dengan nama Resusitasi Jantung Paru (RJP). Umumnya tidak
menggunakan obat-obatan dan dapat dilakukan dengan baik setelah melalui pelatihan
singkat. Pedoman Bantuan Hidup Jantung Dasar yang sekarang dilaksanakan sekarang
telah mengalami perbaikan dibandingkan sebelumnya. Bulan Oktober 2010, American Heart
Association (AHA) mengeluarkan pedoman baru Bantuan Hidup Dasar Dewasa. Dalam
Bantuan Hidup Dasar ini, terdapat beberapa perubahan sangat mendasar dan berbeda dengan
Bantuan Hidup Dasar yang telah dikenal sebelumnya, seperti :
1. Pengenalan kondisi henti jantung mendadak segera berdasarkan penilaian respon penderita
dan tidak adanya napas
2. Perintah Look, Feel and Listen dihilangkan dari algoritme Bantuan Hidup Dasar
3. Penekanan bantuan kompresi dada yang berkelanjutan dalam melakukan resusitasi jantung
paru oleh penolong yang tidak terlatih
6

4. Perubahan urutan pertolongan Bantuan Hidup Dasar dengan mendahulukan kompresi
sebelum melakukan pertolongan bantuan napas (CAB dibandingkan dengan ABC)
5. Resusitasi Jantung Paru (RJP) yang efektif dilakukan sampai didapatkan kembalinya
sirkulasi spontan atau penghentian upaya resusitasi
6. Peningkatan fokus metode untuk meningkatkan kualitas RJP yang lebih baik
7. Penyederhanaan Algoritme Bantuan Hidup Dasar.
Tindakan Bantuan Hidup Jantung Dasar bukan merupakan suatu satu jenis keterampilan
tindakan tunggal semata, melainkan suatu kesinambungan tidak terputus antara pengamatan
serta intervensi yang dilakukan dalam pertolongan. Keberhasilan pertolongan yang dilakukan
ditentukan oleh kecepatan dalam memberikan tindakan awal Bantuan Hidup Jantung Dasar.
Para ahli berpikir bagaimana cara untuk melakukan suatu Tindakan Bantuan Hidup Jantung
Dasar yang efektif serta melatih sebanyak mungkin orang awam dan paramedis yang dapat
melakukan tindakan tersebut secara baik dan benar. Secara umum, pengamatan serta
intervensi yang dilakukan dalam Tindakan Bantuan Hidup Jantung Dasar merupakan suatu
rantai tak terputus, disebut sebagai rantai kelangsungan hidup (chain of survival) :
1. Pengenalan kejadian henti jantung dan aktivasi sistem gawat darurat segera (Early Access)
a. Identifikasi kondisi penderita dan lakukan kontak ke sistem gawat darurat
b. Informasikan segera Kondisi penderita sebelum melakukan RJP pada orang dewasa atau
sekitar 1 menit setelah memberikan pertolongan RJP pada bayi dan anak.
c. Penilaian cepat tanda-tanda potensial henti jantung
d. Identifikasi tanda henti jantung atau henti napas.
2. Resusitasi Jantung Segera (Early CPR)
3. Defibrilasi Segera (Early Defibrillation)
4. Perawatan Kardiovaskular Lanjutan yang Efektif (Effective ACLS)
5. Penanganan terintegrasi pascahenti jantung (Integrated Post Cardiac Arrest Care)
SURVEI PRIMER BANTUAN HIDUP DASAR
Dalam melakukan pertolongan menggunakan pendekatan sistematis Bantuan Hidup
7

Jantung Lanjut (ACLS), maka kita harus melakukan pengamatan dan pemeriksaan secara
sistematis pula. Pengamatan dan pemeriksaan tersebut dimulai dari survei primer Bantuan
Hidup Dasar dilanjutkan dengan survei Bantuan Hidup Jantung Lanjut
Survei Bantuan Hidup Dasar Primer merupakan dasar tindakan penyelamatan jiwa
setelah terjadi keadaan henti jantung. Tindakan ini bisa dilakukan oleh seorang penolong
ataupun secara simultan. Tujuan awal pelaksanaan Survei Bantuan Hidup Dasar Primer
adalah memperbaiki sirkulasi sistemik yang hilang pada penderita henti jantung mendadak
dengan melakukan kompresi dada secara efektif dan benar, diikuti dengan pemberian
ventilasi yang efektif sampai didapatkan kembalinya sirkulasi sistemik secara spontan atau
tindakan dihentikan karena tidak ada respon dari penderita setelah tindakan dilakukan
beberapa saat. Jikalau setelah dilakukan survei Bantuan Hidup Dasar Primer secara efektif
didapatkan kembalinya sirkulasi secara spontan, maka tindakan Survei Bantuan Hidup Dasar
Primer langsung dilanjutkan Survei Bantuan Hidup Jantung Lanjut.
Tujuan survei Bantuan Hidup Dasar Primer adalah berusaha memberikan bantuan
sirkulasi sistemik, ventilasi, dan oksigenasi tubuh secara efektif dan optimal sampai
didapatkan kembali sirkulasi sistemik spontan atau telah tiba peralatan yang lebih lengkap
untuk melaksanakan Bantuan Hidup Jantung Lanjut.
Profisiensi penolong pada Bantuan Hidup Dasar 4
Survei Bantuan Hidup Dasar Primer dilakukan baik untuk penderita yang mengalami
henti jantung mendadak atau tidak sadarkan diri yang kita saksikan atau datang ke Rumah
Sakit sudah tidak sadarkan diri. Kita memeriksa respon penderita dengan memanggil dan
menepuk-nepuk pundak atau menggoyangkan badan penderita bertujuan untuk mengetahui
8

respon kesadaran penderita (Check responsiveness). Setelah yakin bahwa penderita dalam
keadaan tidak sadar, maka kita meminta bantuan orang lain menghubungi ambulans atau
sistem gawat darurat Rumah Sakit terdekat dan meminta bantuan datang dengan tambahan
tenaga serta peralatan medis yang lengkap (Call for Help). Jika saat melakukan pertolongan
hanya seorang diri, setelah melakukan pemeriksaan respon kesadaran, penolong segera
menghubungi Rumah sakit terdekat atau ambulans dan melakukan pertolongan awal
kompresi dada dengan dengan cepat dan kuat dengan frekuensi 30 kali diselingi pemberian
bantuan napas 2 kali (1 detik setiap napas bantuan) sampai bantuan datang.
Sebelum melakukan Survei Bantuan Hidup Dasar Primer , kita harus memastikan
bahwa lingkungan sekitar penderita aman untuk melakukan pertolongan, dilanjutkan dengan
memeriksa kemampuan respon penderita, sambil meminta pertolongan untuk mengaktifkan
sistem gawat darurat dan menyediakan AED
Urutan sistematis yang digunakan saat ini adalah C - A – B. Sebelum melakukan
Bantuan Hidup Dasar harus diperhatikan langkah yang tepat dengan melakukan pemeriksaan
terlebih dahulu. Setelah dilakukan pemeriksaan (kesadaran, sirkulasi, pernapasan, perlu
tidaknya defibrilasi), harus dianalisis secara cepat dan tepat tindakan yang perlu dilakukan.
Sebagai contoh :
Periksa respon penderita untuk memastikan penderita dalam keadaan sadar atau tidak
sadar
Periksa denyut nadi sebelum melakukan kompresi dada atau sebelum melakukan
penempelan sadapan AED.
Pemeriksaan analisis irama jantung sebelum melakukan tindakan kejut lsitrik pada
jantung (defibrilasi).
Perhatikan : selalu melakukan pemeriksaan sebelum melakukan tindakan.
Ketika akan melakukan pertolongan, penolong harus mengetahui dan memahami hak
penderita serta beberapa keadaan yang mengakibatkan RJP tidak perlu dilaksanakan seperti :
Henti jantung terjadi dalam sarana atau fasilitas kesehatan
1) Ada permintaan dari penderita atau keluarga inti yang berhak secara sah dan
ditandatangani oleh penderita atau keluarga penderita
2) Henti jantung terjadi pada penyakit dengan stadium akhir yang telah mendapat pengobatan
9

secara optimal
3) Pada neonatus atau bayi dengan kelainan yang memiliki angka mortalitas tinggi, misalnya
bayi sangat prematur, anensefali atau kelainan kromosom seperti trisomi 13
Henti jantung terjadi di luar sarana atau fasilitas kesehatan
1) Tanda-tanda klinis kematian yang irreversibel, seperti kaku mayat, lebam mayat,
dekapitasi, atau pembusukan.
2) Upaya RJP dengan resiko membahayakan penolong
3) Penderita dengan trauma yang tidak bisa diselamatkan seperti hangus terbakar, dekapitasi
atau hemikorporektomi.
Kapan Menghentikan RJP
Ada beberapa alasan bagi penolong untuk menghentikan RJP, antara lain :
Penolong sudah melakukan Bantuan Hidup Dasar dan Lanjut secara optimal, antara
lain: RJP, defibrilasi pada penderita VF/VT tanpa nadi, pemberian vassopressin atau
epinefrin intravena, membuka jalan napas, ventilasi dan oksigenasi menggunakan
bantuan napas tingkat lanjut serta sudah melakukan semua pengobatan irama sesuai
dengan pedoman yang ada.
Penolong sudah mempertimbangkan apakah penderita terpapar bahan beracun atau
mengalami overdosis obat yang akan menghambat susunan sistem saraf pusat
Kejadian henti jantung tidak disaksikan oleh penolong.
Penolong sudah merekam melalui monitor adanya asistol yang menetap selama 10
menit atau lebih
Implementasi penghentian usaha resusitasi ;
Asistol yang menetap atau tidak terdapat denyut nadi pada neonatus lebih dari 10
menit
Penderita yang tidak respon setelah dilakukan Bantuan Hidup Jantung Lanjut minimal
20 menit.
10

Secara etik penolong RJP selalu menerima keputusan klinik yang layak untuk
memperpanjang usaha pertolongan (misalnya oleh karena konsekuensi psikologis dan
emosional). Juga menerima alasan klinis untuk mengakhiri resusitasi dengan segera
(karena kemungkinan hidup yang kecil).
Menurunnya kemungkinan keberhasilan resusitasi sebanding dengan makin lamanya
waktu melaksakanan bantuan hidup. Perkiraan kemungkinan keberhasilan resusitasi
dan pulang ke rumah, mulai dari 60-90% dan menurun secara jelas 3-10 % permenit.
Tindakan RJP pada Asistol bisa lebih lama dilakukan pada penderita dengan kondisi
sebagai berikut :
Usia Muda
Asistol menetap karena toksin atau gangguan elektrolit
Hipotermia
Overdosis Obat
Usaha bunuh diri
Permintaan Keluarga
Korban tenggelam di air dingin
Teknik Pelaksanaan Survey Primer Bantuan Hidup Dasar (C-A-B -D) :
1. Kita harus memastikan bahwa lingkungan sekitar penderita aman untuk melakukan
pertolongan. Penderita dibaringkan di tempat datar dan keras posisi telentang.
2. Dilanjutkan dengan memeriksa kemampuan respon penderita, sambil meminta pertolongan
untuk mengaktifkan sistem gawat darurat dan menyediakan AED.
Setelah yakin bahwa penderita dalam keadaan tidak sadar, maka kita meminta
bantuan orang lain menghubungi ambulans atau sistem gawat darurat Rumah Sakit terdekat
dan meminta bantuan datang dengan tambahan tenaga serta peralatan medis yang lengkap
Memeriksa respon : dengan memanggil dan menepuk-nepuk pundak atau
menggoyangkan badan penderita (Check responsiveness); “ Pak....Pak.... (sambil menepuk
pundak)......pak....anda baik-baik saja ?”
11

(Call for Help) : menunjuk orang disekitar ; “ Tolong Telpon 118/ambulan, beritahukan ada
pasien cardiac arrest, mohon bantuan tenaga medis dan AED”
Cek respon
3. Penilaian denyut nadi
Caranya jika penolong di sebelah kanan penderita, dengan meletakkan jari telunjuk
dan jari tengah pada garis median leher (trachea), kemudian geser ke lateral (ke arah
penolong)/tidak boleh menyeberangi garis tengah, lalu raba pulsasi arteri carotisnya. Periksa
teraba nadi atau tidak. Langkah ini tidak boleh lebih dari 10 detik
Untuk berlatih mahasiswa dapat meraba pulsasi arteri carotisnya sendiri terlebih dahulu, kemudian meraba pulsasi arteri carotis mahasiswa lain secara berpasangan.
Penelitian yang telah dilakukan mengenai resusitasi menunjukkan baik penolong
awam maupun tenaga kesehatan mengalami kesulitan dalam melakukan pemeriksaan pulsasi
arteri carotis. Sehingga untuk hal tertentu pengecekan pulsasi tidak diperlukan, seperti :
Penolong tidak perlu memeriksa nadi dan langsung mengasumsikan penderita menderita
henti jantung jika penderita mengalami pingsan mendadak, atau tidak berespons tidak
bernapas, atau bernapas tidak normal.
Penilaian pulsasi sebaiknya dilakukan kurang dari 10 detik. Jika dalam 10 detik penolong
belum bisa meraba pulsasi arteri, maka segera lakukan kompresi dada.
Catatan : Jika teraba nadi berikan 1 kali napas tiap 5-6 detik. Cek nadi tiap 2 menit
Jika tidak teraba nadi lanjutkan dengan kompresi
4. Kompresi Dada
Dilakukan dengan pemberian tekanan secara kuat dan berirama pada setengah bawah
sternum/ Membuat garis bayangan antara kedua papila mammae memotong mid line pada
sternum kemudian meletakkan tangan kiri diatas tangan kanan/ sebaliknya. Yang dipakai
adalah tumit tangan, bukan telapak tangan. Hal ini menciptakan aliran darah melalui
peningkatan tekanan intratorakal dan penekanan langsung pada dinding jantung. Komponen
yang perlu diperhatikan saat melakukan kompresi dada :
Frekuensi minimal 100 kali permenit
12

Untuk dewasa, kedalaman minimal 5 cm (2 inch)
Pada bayi dan anak, kedalaman minimal sepertiga diameter diding anterposterior dada,
atau 4 cm (1,5 inch) pada bayi dan sekitar 5 cm (2 inch) pada anak.
Berikan kesempatan untuk dada mengembang kembali sevara sempurna setelah setiap
kompresi.
Seminimal mungkin melakukan interupsi
Hindari pemberian napas bantuan yang berlebihan.
Melakukan kompresi dada: tekan dengan cepat dan keras, interupsi minimal, dan biarkan
dada recoil. Siku lengan harus lurus dengan sumbu gerakan menekan adalah pinggul bukan
bahu. Tekan dada dengan kedalaman minimal 5 cm.
Beri kesempatan dada recoil sebelum menekan kembali untuk memberi kesempatan venous
return mengisi jantung.
Catatan : untuk membantu penghitungan kompresi :
“ satu, dua................sepuluh”.... satu, dua, ...... duapuluh, ....satu...dua.... tigapuluh”
5. Airway (pembukaaan jalan napas)
Dalam teknik ini diajarkan bagaimana cara membuka dan mempertahankan jalan
napas untuk membantu ventilasi dan memperbaiki oksigenasi tubuh. Tindakan ini sebaiknya
13

dilakukan oleh orang yang sudah menerima pelatihan Bantuan Hidup Dasar atau tenaga
kesehatan profesional dengan menggunakan teknik angkat kepala –angkat dagu (head Tilt-
Chin Lift) pada penderita yang diketahui tidak mengalami cedera leher. Pada penderita yang
dicurigai menderita trauma servikal, teknik head tilt chin lift tidak bisa dilakukan. Teknik
yang digunakan pada keadaan tersebut adalah menarik rahang tanpa melakukan ekstensi
kepala (Jaw Thrust). Pada penolong yang hanya mampu melakukan kompresi dada saja,
belum didapatkan bukti ilmiah yang cukup untuk melakukan teknik mempertahankan jalan
napas secara pasif, seperti hiperekstensi leher.
BASIC AIRWAY CONTROL, PROTECTION OF C-SPINE
LANGKAH-LANGKAH MENILAI JALAN NAPAS : 1. LOOK:
Kesadaran; “the talking patient” : pasien yang bisa bicara berarti airway bebas, namun tetap perlu evaluasi berkala.
Agitasi
Nafas cuping hidung
Sianosis
Retraksi
Accessory respiratory muscle
2. LISTEN:
Snoring, akibat sumbatan sebagian jalan napas setinggi faring
Gurgling, (suara berkumur) menunjukkan adanya cairan/ benda asing
Stridor, dapat terjadi akibat sumbatan sebagian jalan napas jalan napas setinggi larings (Stridor inspirasi) atau stinggin trakea (stridor ekspirasi)
Hoarnes, akibat sumbatan sebagian jalan napas setinggi faring
Afoni, pada pasien sadar merupakan petanda buruk, pasien yang membutuhkan napas pendek untuk bicara menandakan telah terjadi gagal napas
3. FEEL:
Aliran udara dari mulut/ hidung
Posisi trakea terutama pada pasien trauma, Krepitasi
Catatan : Pada kaus henti jantung, RJP berdasarkan AHA 2010, Look, listen Feel dihilangkan Pada Kasus trauma Look, Listen Feel tetap dilakukan
PEMBUKAAN DAN PEMELIHARAAN JALAN NAPAS ATAS Pada pasien yang tidak sadar, penyebab tersering sumbatan jalan napas yang terjadi
adalah akibat hilangnya tonus otot-otot tenggorokan. Dalam kasus ini lidah jatuh ke belakang dan menyumbat jalan napas ada bagian faring 1. Pembukaan Jalan nafaas secara manual
14

Teknik dasar pembukaan jalan napas atas adalah dengan megangkat kepala-angkat dagu (Head Tilt-Chin Lift). Teknik dasar ini akan efektif bila obstruksi napas disebabkan lidah atau relaksasi otot pada jalan napas atas.
Bila pasien yang menderita trauma diduga mengalami cedera leher, lakukan penarikan rahang tanpa mendorong kepala. Karena mengelola jalan napas yang terbuka dan memberikan ventilasi merupakan prioritas, maka gunakan dorong kepala tarik dagu bila penarikan rahang saja tidak membuka jalan napas.
2. Pemeliharaan jalan napas atas
Agar pasien dapat bernapas secara spontan, maka jalan napas atas harus dijaga agar tetap terbuka. Oleh karena itu, pada pasien yang dalam keadaan tidak sadar tanpa adanya refleks batuk atau muntah, pasanglah OPA atau NPA untuk mengelola patensi jalan napas.
Bila anda menemukan seorang pasien tersedak yang tidak sadar dan henti napas, bukalah
mulutnya lebar-lebar dan carilah benda asing di dalamnya. Bila anda menemukannya,
keluarkan dengan menggunakan jari anda. Bila anda tidak melihat adanya benda asing, mulai
lakukan RJP. Tiap kali anda membuka jalan napas untuk memberikan napas, bukalah
mulutnya lebar-lebar dan carilah benda asing di dalamnya. Bila ada keluarkan dengan
menggunakan jari anda. Bila tidak ada benda asing, lanjutkan RJP
Dalam melakukan teknik membebaskan jalan nafas agar selalu diingat untuk
melakukan proteksi Cervical-spine terutama pada pasien trauma/multipel trauma. jalan napas
pasien tidak sadar sering tersumbat oleh lidah, epiglotis, dan juga cairan, agar jalan napas
tetap terbuka perlu dilakukan manuver head tilt,chin lift dan juga jaw thrust. Bisa sebagian
atau kombinasi ketiganya (tripple airway manouver). Head tilt dan chin lift adalah teknik
yang sederhana dan efektif untuk membuka jalan napas tetapi harus dihindari pada kasus
cedera tulang leher/servikal.
15

ALAT BANTU JALAN NAFAS DASAR/SEDERHANA Posisi jalan nafas atas yang benar harus dijaga pada pasien tidak sadar yang dapat
bernapas secara spontan. Pada pasien yang tidak sadar tanpa reflek batuk atau muntah, dapat dipasang alat bantu napas sederhana.
1. OROPHARYNGEAL AIRWAY (OPA)
Manfaat OPA : Menahan lidah dari menutupi hipofaring. Sebagai fasilitas suction dan mencegah tergigitnya lidah dan ETT (Endotracheal Tube). Pemasangan pada anak-anak harus hati- hati karena dapat melukai jaringan lunak.
Alat bantu napas ini hanya digunakan pada pasien yang tidak sadar bila angkat kepala-dagu tidak berhasil mempertahankan jalan napas atas terbuka. Alat ini tidak boleh digunakan pada pasien sadar atau setengah sadar karena dapat menyebabkan batuk dan muntah. Jadi pada pasien yang masih ada refleks batuk atau muntah tidak diindikasikan untuk pemasangan OPA.
Indikasi : a. Napas spontan
b. Tidak ada reflek muntah
c. Pasien tdk sadar,tdk mampu manuver manual
Komplikasi : a. Obstruksi jalan napas b. Laringospasme ~ ukuran OPA c. Muntah d. Aspirasi
16

Cara pemilihan OPA : pangkal OPA pd sudut mulut, ujung OPA pd angulus
mandibula. Apabila terlalu kecil maka tidak dapat efektif membebaskan airway dan dapat
mendorong lidah sEmakin ke belakang. Apabila terlalu besar akan melukai epiglotis,
merangsang muntah dan laringospasme.
Setelah pemasangan OPA, lakukan pemantauan pada pasien. Jagalah agar kepala dan
dagu tetap berada pada posisi yang tepat untuk menjaga patensi jalan napas. Lakukan
penyedotan berkala di dalam mulut dan faring bila ada sekret, darah atau muntahan.
Perhatikan hal-hal berikut ini ketika menggunakan OPA : Bila OPA yang dipilih terlalu besar dapat menyumbat laring dan menyebabkan
trauma pada struktur laring.
Bila OPA terlalu kecil atau tidak dimasukkan dengan tepat dapat menekan dasar lidah dari belakang dan menyumbat jalan napas.
Masukkan dengan hati-hati untuk menghindari terjadinya trauma jaringan lunak pada bibir dan lidah.
2. NASOPHARYNGEAL AIRWAY
Indikasi NPA : a. Sadar/tdk sadar,
b. Napas spontan,
c. Ada refleks muntah,
d. Kesulitan dg OPA.
Kontraindikasi NPA : a. Fraktur wajah
b. Fraktur tulang dasar tengkorak.
Komplikasi NPA : a. Trauma, b. Laringospasme, c. Muntah, d. Aspirasi, e. Insersi intrakranial (pd fr. tlg wajah/tlg. dasar tengkorak)
Pemeliharaan jalan napas perlu dilakukan setelah pembukaan jalan napas, dapat dilakukan
secara manual, dengan alat sederhana ataupun dengan alat bantu lanjut. Dalam pemeliharaan
jalan napas juga perlu dilakukan pemeriksaan sumbatan jalan napas oleh cairan / benda asing
secara berkala menggunakan sapuan jari tangan.
17

ADVANCED AIRWAY Ada dua macam ; 1. Non Surgical : Intubasi orotrakea dan nasotrakea
2. Surgical : Krikotiroidotomi dan trakeotomi
INTUBASI ENDOTRAKEA Adalah proses memasukkan pipa endotrakeal ke dalam trakea pasien. Bila pipa
dimasukkan melalui mulut disebut intubasi orotrakea, bila melalui hidung disebut nasotrakea Kegunaan Pipa endotrakea adalah : 1. Memelihara jalan napas atas terbuka (paten)
2. Membantu pemberian oksigen konsentrasi tinggi
3. Memfasilitasi pemberian ventilasi dengan volume tidal yang tepat untuk memelihara pengembangan paru yang adekuat
4. Mencegah jalan napas dari aspirasi isi lambung atau benda padat atau cairan dari mulut, kerongkongan atau jalan napas atas
5. Mempermudah penyedotan dalam trakea
6. Sebagai alternatif untuk memasukkan obat (Nalokson, Atropin, Vassopresin, epinefrin dan lidokain ; NAVEL) pada waktu resusitasi jantung paru bila akses intravena atau intraosseus belum ada
INDIKASI 1. Henti jantung, bila ventilasi kantong napas tidak memungkinkan atau tidak efektif
2. Pasien sadar dengan gangguan pernapasan dan pemberian oksigen yang tidak adekuat dengan alat-alat ventilasi yang tidak invasif
3. Pasien yang tidak bisa mempertahankan jalan napas (pasien koma)
18

6. Breathing (pemberian napas bantuan)
Pemberian napas bantuan dilakukan setelah jalan napas terlihat aman. Tujuan Primer
pemberian napas bantuan adalah untuk mempertahankan oksigenasi yang adekuat dengan
tujuan sekunder untuk membuang CO2. Sesuai dengan revisi panduan yang dikeluarkan
American Hearth Association mengenai Bantuan Hidup Jantung Dasar, penolong tidak perlu
melakukan observasi napas spontan dengan Look, Listen, Feel, karena langkah pelaksanaan
tidak konsisten dan menghabiskan banyak waktu. Hal yang perlu diperhatikan dalam
melakukan bantuan napas antara lain :
Mahasiswa memasang mouth barrier untuk proteksi diri
Berikan napas bantuan dalam waktu 1 detik.
Sesuai volume tidal yang cukup untuk mengangkat dinding dada
Diberikan 2 kali napas bantuan setelah 30 kompresi
Pada kondisi terdapat dua orang penolong atau lebih, dan telah berhasil memasukkan
alat untuk mempertahankan jalan napas (seperti pipa endotrakheal, combitube, atau
sungkup laring), maka napas bantuan diberikan setiap 6-8 detik, sehingga
menghasilkan pernapasan dengan frekuensi 8-6 kali permenit. Tidak sinkron dengan
kompresi : memberikan bantuan napas tiap 6-8 detik selama kompresi berlangsung,
19

Ingat Interupsi minimal saat kompresi
Penderita dengan hambatan jalan napas atau komplians paru yang buruk memerlukan
bantuan napas dengan tekanan lebih tinggi sampai memperlihatkan dinding dada
terangkat.
Pemberian bantuan napas yang berlebihan tidak diperlukan dan dapat menimbulkan
distensi lambung serta komplikasinya, seperti regurgitasi dan aspirasi.
Cara pemberian napas bantuan :
a. Mulut ke mulut
b. Mulut ke hidung
c. Mulut ke sungkup
d. Dengan Kantung Pernafasan
7. Setelah 5 siklus/ 2 menit, periksa pulsasi arteri carotis, jika pulsasi tidak ada dan bantuan
belum tiba teruskan RJP. Jika bantuan datang dan membawa peralatan (AED/Defibrilator)
segera pasang alat cek irama jantung dengan menggunakan AED atau monitor defibrilator.
Apabila irama jantung shockable lakukan defibrilasi, apabila not shockable teruskan RJP.
Ikuti algoritme.
8. Defibrilasi
Tindakan defibrilasi sesegera mungkin memegang peranan penting untuk keberhasilan
pertolongan penderita henti jantung mendadak berdasarkan alasan berikut :
Irama jantung yang paling sering didapat pada kasus henti jantung mendadak yang
disaksikan di luar rumah sakit adalah Fibrilasi ventrikel
Terapi untuk fibrilasi ventrikel adalah defibrilasi
Kemungkinan keberhasilan tindakan defibrilasi berkurang seiring dengan
bertambahnya waktu
Perubahan irama dari fibrilasi ventrikel menjadi asistol seiring dengan berjalannya
waktu.
Pelaksanaan defibrilasi bisa dilakukan dengan menggunakan defibrilator manual atau
menggunakan Automated External Defibrilator (AED). Penderita dewasa yang mengalami
20

fibrilasi ventrikel atau ventrikel takikardi tanpa nadi diberikan energi kejutan 360 J pada
defibrilator monofasik atau 200 J pada bifasik. Pada anak, walaupun kejadian henti jantung
mendadak sangat jarang, energi kejutan listrik diberikan dengan dosis 2-4 J/Kg, dapat diulang
dengan dosis 4-10 J/Kg dan tidak melebihi energi yang diberikan kepada penderita dewasa.
Pada neonatus, penggunaan defibrilator manual lebih dianjurkan.
Penggunaan defibrilator untuk tindakan kejut listrik tidak diindikasikan pada penderita
dengan asistol atau pulseless electrical activity (PEA)
Shockable Waves
a. PULSELESS VENTRICULAR TACHYCARDIA
b. VENTRICULAR FIBRILLATION
Not Shockable Waves
a. ASYSTOLE
21

b. Pulseless Electrical Activity (Pea)
PROTOKOL PENGGUNAAN AED
Hidupkan AED dengan menekan sakelar ON atau beberapa alat dengan membuka
tutup AED
Pasang bantalan elektroda pada dada penderita
Jangan melakukan kontak langsung dengan penderita saat sedang dilakukan analisis
irama penderita oleh alat AED
Tekan tombol SHOCK jika alat AED memerintahkan tindakan kejut listrik, atau
langsung lakukan RJP 5 siklus petugas kesehatan terlatih tanpa mencek nadi terlebih
dahulu jika alat tidak memerintahkan tundakan kejut listrik
Tindakan tersebut terus diulang sampai tindakan RJP boleh dihentikan sesuai indikasi.
PROTOKOL PENGGUNAAN ALAT KEJUT LISTRIK KONVENSIONAL (MANUAL
DEFIBRILATOR)
Pada kasus henti jantung, RJP adalah tindakan yang mutlak dilakukan dan interupsi
terhadap kompresi harus minimal. Prinsip ini tetap berlaku pada penggunaan
defibrilator. Selama persiapan alat dan pengisian tenaga, korban tetap dilakukan
kompresi dada.
Tekan tombol ON atau putar saklar ke arah gambaran EKG untuk menghidupkan
monitor
22

Tempelkan elektroda atau gunakan pedal defibrilator untuk melakukan analisis secara
cepat (quick look analysis)
Lihat irama di monitor. Bila akan melakukan tindakan kejut listrik, berikan gel di
pedal defibrilator atau dada penderita untuk mencegah luka bakar yang berat serta
memperbaiki hantaran listrik dari pedal ke tubuh penderita
Bila irama yang terlihat pada monitor adalah fibrilasi ventrikel dan ventrikel takikardi
tanpa nadi, maka lakukan pemberian kejut lsitrik dengan energi 360 J pada alat
defibrilator monofasik atau 200 J pada alat bifasik. Lakukan pengisian (charge)
sampai ke energi yang diinginkan (biasanya ditandai dengan bunyi alarm. satu pedal
diletakkan di apeks jantung dan yang lain diletakkan di sternum dengan disertai
pemberian tekanan sebesar 12,5 kg saat ditempelkan ke dinding dada. Listrik
dialirkan dengan menekan tombol discharge(bergambar listrik) yang berada di kedua
gagang
Sebelum melakukan shock berikan aba-aba pada seluruh anggota tim untuk tidak dengan
pasien maupun tempat tidurnya sambil memastikan diri sendiri juga tidak bersentuhan.
Contoh aba-aba:
I’m going to shock on three:
o One, I’m clear
o Two, you are clear
o Three, Every body is clear.
Untuk terakhir kali lihat secara visual apakah semua sudah tidak bersentuhan dengan
pasien, lihat ke monitor untuk pastikan irama belum berubah
Segera lakukan RJP selama 2 menit atau 5 siklus. Setelah 2 menit lakukan evaluasi. Bila
irama yang terlihat dimonitor adalah irama yang harus diberikan kejut listrik (Shockable
rhytm) yaitu VT tanpa nadi atau VF, maka lakukan pemberian kejut listrik kembali. Bila
irama yang terlihat adalah PEA atau Asistol, maka lakukan pemberian RJP selama 2 menit
atau 5 siklus dan penatalaksanaan sesuai algoritma PEA/Asystole.
23

24

Ringkasan Umum Bantuan Hidup Dasar
25

RekomendasiKomponen Dewasa Anak BayiPengenalan awal Tidak sadarkan diri
Tidak ada napas atau bernapas tidak normal (misalnya gasping)
Tidak bernapas atau gasping.
Tidak teraba nadi dalam 10 detik (hanya dilakukan oleh tenaga kesehatan)
Urutan BHD CAB CAB CABFrekuensi Kompresi Minimal 100 kali per menitKedalaman kompresi Minimal 5 cm (2
inch)Minimal 1/3 diameter
anteroposterior dinding dada (sekitar
5 cm/2 inch)
Minimal 1/3 diameter anteroposterior
dinding dada (sekitar 4 cm/ 1.5 inch)
Recoil dinding dada Recoil sempurna dinding dada setelah setiap kompresi. Untuk penolong terlatih, pergantian posisi kompresor setiap 2 menit.
Interupsi kompresi Interupsi kompresi seminimal mungkin.Interupsi terhadap kompresi tidak lebih 10 detik.
Jalan napas Head tilt chin lift.(jaw thrust pada kecurigaan trauma leher – hanya oleh tenaga kesehatan).
Kompresi 30 : 2(1 atau 2 penolong)
30 : 2 (1 penolong)15 : 2 (2 penolong)
30 : 2 (1 penolong)15 : 2 (2 penolong)
Ventilasi Jika penolong tidak terlatih, kompresi saja.Pada penolong terlatih tanpa alat bantu jalan napas lanjutan berikan 2 kali napas buatan setelah 30 kompresi. Bila terpasang alat bantu jalan napas lanjutan berikan napas setiap 6-8 detik (8-10 kali per menit).Penderita ROSC, napas diberikan setiap 5-6 detik (10-12 kali per menit)
Defibrilasi Pasang dan tempelkan AED sesegera mungkin.Interupsi kompresi minimal, baik sebelum atau sesudah kejut listrik.Lanjutkan RJP, diawali dengan kompresi segera setelah kejut listrik.
26

Gambaran algortima di atas memperlihatkan algoritma pada cardiac arrest
berdasarkan AHA 2010 ACLS. Secara keseluruhan algoritma ini sudah disederhanakan dan
27

dirancang untuk meningkatkan CPR pada tatalaksana dari cardiac arrest. Periode pause CPR
harus dibuat sesingkat mungkin, hanya pada saat memeriksa irama jantung, shock VF/VT,
periksa nadi, atau memasang advanced airway.
Pada keadaan tidak ada advanced airway, suatu kompresi-ventilasi yang sinkron
dapat dilakukan dengan rasio 30:2, dengan kompresi jantung luar paling sedikit 100 kali
permenit. Setelah memasang supraglottic airway atau endotrakea tube, dapat dilakukan
kompresi jantung luar sedikitnta 100 kali permenit, dengan terus melakukan ventilasi tanpa
berhenti. Ventilasi diberikan sebanyak 1 kali setiap 6 sampai 8 detik (8 sampai 10 kali
permenit) dan dilakukan secara hati-hati untuk menghindari berlebihnya jumlah ventilasi
yang diberikan.
Selain kualitas tinggi CPR, satu-satunya terapi-irama yang terbukti meningkatkan
kelangsungan hidup adalah defibrilasi dari VF/VT tanpa denyut. Oleh karena itu, intervensi
ini dimasukkan sebagai bagian integral dari siklus CPR. Intervensi ACLS lain selama
serangan jantung mungkin terkait dengan tingkat peningkatan ROSC tetapi belum terbukti
meningkatkan kelangsungan hidup untuk diluar rumah sakit. Oleh karena itu, mereka
dianjurkan sebagai pertimbangan dan harus dilakukan tanpa mengorbankan kualitas CPR atau
defibrilasi tepat waktu. Dengan kata lain, akses vaskular, pemberian obat, dan tata laksana
jalan napas tidak harus menyebabkan gangguan signifikan dalam kompresi dada atau
keterlambatan defibrilasi.
28

Tidak ada cukup bukti untuk merekomendasikan waktu tertentu atau urutan (order)
dari pemberian obat dan tata laksana jalan napas lanjutan selama serangan jantung. Dalam
kebanyakan kasus, waktu dan urutan intervensi sekunder ini akan tergantung pada jumlah
penolong dalam resusitasi dan tingkat keterampilan mereka.
Memahami pentingnya mendiagnosa dan mengobati penyebab yang mendasari adalah
penting untuk pengelolaan semua serangan irama jantung. Selama manajemen serangan
jantung, penolong harus mempertimbangkan H dan T untuk mengidentifikasi dan mengobati
faktor yang mungkin telah menyebabkan arrest atau mungkin mempersulit upaya resusitasi.
Ventricular Fibrillation/Pulseless Ventricular Tachycardia
Ketika monitor menampilkan irama VF/Pulseless VT maka sebaiknya langsung
charge defibrillator, kemudian amankan sekitar supaya tidak terkena shock dengan
mengucapkan “clear”, segera berikan sebuah shock, semua ini dilakukan secepat mungkin.
RJP kemudian kembali dilanjutkan selama 2 menit setelah dilakukan shock, sebelum
memeriksaan irama jantung dan nadi berikutnya.
Ketika irama jantung masih VF/VT, maka penolong pertama tetap melakukan CPR
ketika yang lain menyiapkan charge defibrillator. Jika sudah siap, CPR dihentikan dan shock
kembali dilakukan. Setelah itu CPR langsung dilanjutkan kembali selama 2 menit, dan nilai
irama dan nadi kembali. Penolong yang memberikan kompresi jantung luar sebaiknya
digantikan setiap 2 menit untuk mengurangi kelelahan. Kualitas CPR sebaiknya dimonitor
berdasarkan parameter mekanis dan fisiologi.
Medikamentosa pada VF/VT mengunakan amiodarone. Amiodarone merupakan agen
antiaritmia lapis pertama (first-line antiarrhythmic) pada cardiac arrest, karena secara kinis
telah terbukti meningkatkan tercapainya Return of Spontaneous Circulation (ROSC) pasien
VF dan Pulseless VT. Amiodarone harus dipertimbangkan ketika VF/VT yang tidak
memberikan respon pada CPR, defibrillasi, dan terapi vasopressor. Jika tidak terdapat
29

amiodarone, lidocaine dapat dipertimbangkan sebagai pengganti, tetapi dari beberapa study
klinis, efek lidocaine tidak sebaik amiodarone dalam meningkatkan ROSC. Magnesium sulfat
hanya dapat diberikan pada Torsades de pointes dengan interval QT yang memanjang.
Diagnosis dan terapi pada penyakit dasar dari VF/VT adalah fundamental pada
algoritma ini. Sering disebut 5H dan 5T yang sebenarnya merupakan penyebab reversibel dan
dapat dikoreksi segera untuk mengembalikan irama jantung pada irama sinus. Pada VF/VT
refrakter, ACS atau infark miokardium harus dipertimbangkan sebagai penyebab, reperfusi
seperti coronary angiography dan PCI selama RJP, atau emergency cardiopulmonary bypass
dapat dilakukan pada kasus ini. Jika pasien telah menunjukkan ROSC, perawatan post-
cardiac arrest dapat segera dimulai.
Pulseless Electrical Activity (PEA)/Asistole
Ketika monitor menunjukkan nonshockable rhythm, RJP harus segera dilakukan,
dimulai dengan kompresi jantung, dilakukan selama 2 menit sebelum kembali menilai irama
jantung. Jika setelah penilaian irama jantung didapatkan an organized rhythm, penilaian nadi
harus dilakukan. Jika nadi teraba, perawatan post-cardiac arrest harus segera dilakukan. Jika
irama tetap asistole atau nadi tidak teraba (PEA), RJP harus kembali dilajutkan, kompresi
jantung selama 2 menit, dan setelah itu nilai kembali irama jantung.
Vasopressor dapat diberikan secepat mungkin dengan maksud untuk meningkatkan
aliran darah miokardium dan cerebral (myocardial and cerebral blood flow) selama RJP dan
pencapaian ROSC. Berdasarkan evidence yang ada, atropine selama PEA atau asistole, tidak
memberikan efek terapeutik untuk ROSC. Karena alasan inilah, atropine tidak dipakai lagi
pada algoritma cardiac arrest.
PEA sering disebabkan oleh kondisi reversibel yang dapat di koreksi jika dapat
teridentifikasi penyebanya. Oleh karena itu, setiap 2 menit periode dari RJP sebaiknya
penolong melakukan penilain terhadap 5H dan 5T untuk menyelidiki kemungkinan
penyebabnya. PEA dengan hipoksia, dapat dipasang segera advanced airway untuk mencapai
oksigensi atau ventilasi yang adekuat. PEA yang disebabkan oleh severe volume loss atau
sepsis dapat dikoreksi dengan kristaloid IV. PEA oleh kehilangan banyak darah, dapat
dilakukan transfusi darah. Jika emboli paru dicurigai sebagai penyebab cardiac arrest, terapi
fibrinolitik emperis dapat dilakukan. PEA oleh tension pneumothorax, needle decompression
dapat dilakukan untuk terapi awal.
Jika mungkin dapat dilakukan echocardiografi untuk mengetahui intravascular
volume status, cardiac temponade, mass lesion (tumor, klot darah), kontraktilitas ventrikel
30

kiri, dan pergerakan regional wall. Asistole biasanya merupakan end-stage rhythm yang
terjadi setelah VF atau PEA, dengan prognosis yang buruk. Pada pasien yang telah
menunjukkan ROSC, perawatan post-cardiac arrest dapat segera dimulai.
II. BRADIKARDI DAN TAKIKARDI
Tidak stabil dan simptomatik adalah istilah yang biasanya digunakan untuk
menggambarkan kondisi pasien dengan aritmia. Umumnya, tidak stabil mengacu pada suatu
kondisi di mana fungsi organ vital yang akut gangguan atau serangan jantung sedang
berlangsung atau akan berlangsung. Ketika aritmia menyebabkan pasien menjadi tidak stabil,
intervensi segera dilakukan. Simptomatik menyiratkan bahwa aritmia adalah gejala yang
menyebabkan jantung berdebar, pusing, atau dyspnea, tetapi pasien stabil dan tidak dalam
bahaya. Dalam kasus tersebut lebih banyak waktu yang tersedia untuk memutuskan intervensi
yang paling tepat. Dalam kedua kasus tidak stabil dan simptomatik penolong harus membuat
penilaian, apakah itu adalah aritmia yang menyebabkan pasien menjadi tidak stabil atau
simptomatik, misalnya, seorang pasien syok septik dengan takikardia sinus dari 140 denyut
per menit tidak stabil; namun, aritmia adalah kompensasi fisiologis bukan penyebab
ketidakstabilan. Oleh karena itu, kardioversi listrik tidak akan memperbaiki kondisi pasien
ini.
Bradikardi
Bradikardia adalah keadaan denyut jantung kurang dari 60 denyut per menit. Namun,
ketika bradikardia adalah penyebab dari suatu gejala, denyut jantung dapat kurang dari 50
denyut per menit. Denyut jantung yang lambat mungkin fisiologis atau normal untuk
beberapa pasien, sedangkan denyut jantung < 50 denyut per menit mungkin tidak memadai
untuk sebagian orang lain. Algoritma Bradikardia berfokus pada manajemen bradikardia
yang bermakna secara klinis (yaitu, bradikardi yang pantas untuk kondisi klinis). Karena
hipoksemia merupakan penyebab umum dari bradikardia, evaluasi awal dari setiap pasien
dengan bradikardia harus fokus pada tanda-tanda peningkatan kerja pernapasan (takipnea,
retraksi interkostal, suprasternal retraksi, paradoks pernapasan perut) dan saturasi
oksihemoglobin.
31

Takikardi
Takikardia didefinisikan sebagai aritmia dengan denyut lebih dari 100 denyut per
menit, meskipun, seperti dengan mendefinisikan bradikardia, tingkat takikardia lebih
mungkin disebabkan aritmia dengan denyut lebih dari 150 denyut per menit. Denyut jantung
yang cepat merupakan respons terhadap stres fisiologis (misalnya, demam, dehidrasi) atau
kondisi lain yang mendasarinya. Ketika menghadapi pasien dengan takikardia, upaya yang
harus dilakukan untuk menentukan apakah takikardia adalah mencari penyebab utama dari
gejala yang muncul atau penyebab sekunder untuk kondisi yang mendasarinya. Banyak ahli
menyarankan bahwa ketika denyut jantung >150 denyut per menit, tidak mungkin bahwa
gejala ketidakstabilan disebabkan terutama oleh takikardia kecuali ada gangguan fungsi
ventrikel.
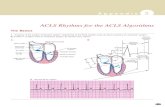
Takikardia dapat diklasifikasikan dalam beberapa cara, berdasarkan kompleks QRS,
denyut jantung, dan keteraturan. Profesional ACLS harus mampu mengenali dan
32

membedakan antara sinus takikardia, narrow-complex supraventricular tachycardia (SVT),
dan wide-complex tachycardia.
Narrow–QRS-complex (SVT) tachycardias (QRS <0.12 second)
● Sinus tachycardia
● Atrial fibrillation
● Atrial flutter
● AV nodal reentry
● Accessory pathway–mediated tachycardia
● Atrial tachycardia (including automatic and reentry forms)
● Multifocal atrial tachycardia (MAT)
● Junctional tachycardia (rare in adults)
Wide–QRS-complex tachycardias (QRS >0.12 second)
● Ventricular tachycardia (VT) and ventricular fibrillation (VF)
● SVT with aberrancy
● Pre-excited tachycardias (Wolff-Parkinson-White [WPW] syndrome)
● Ventricular paced rhythms
Evaluasi dan pengelolaan takiaritmia digambarkan dalam algoritma di bawah ini:
33

KESIMPULAN
34

Langkah-langkah kritis yang perlu diperhatikan dalam melaksanakan Bantuan Hidup
Jantung Dasar Adalah pengenalan keadaan serta aktivasi sistem gawat darurat segera, RJP
segera serta defibrilasi segera.
Kualitas tinggi tindakan CPR merupakan dasar keberhasilan intervensi ACLS
berikutnya saat terjadi serangan jantung. Selama penyedia layanan kesehatan melakukan laju
resusitasi kompresi dada dan kedalaman yang memadai, memungkinkan dada berdetak
setelah setiap kompresi, meminimalkan gangguan dalam kompresi dada, dan menghindari
ventilasi berlebihan, terutama dengan bantuan jalan napas. Kualitas CPR harus terus
dipantau. Pemantauan fisiologis mungkin berguna untuk mengoptimalkan upaya resusitasi.
Untuk pasien VF / VT tanpa denyut, getaran harus disampaikan segera dengan gangguan
minimal dalam kompresi dada. Peningkatan kualitas CPR, kemajuan dalam perawatan pasca
serangan jantung, dan meningkatkan penerapan secara keseluruhan melalui sistem perawatan
yang komprehensif dapat membantu mengoptimalkan hasil dari pengobatan pasien serangan
jantung yang diobati dengan intervensi ACLS.
35

DAFTAR PUSTAKA
Admin. 2014. Bantuan hidup jantung lanjut (ACLS). Diunduh dari http://www.acls- indonesia.com/ pada 17 oktober 2014.
American Heart Association: Management of Cardiac Arrest.Circulation 2010;112;IV-58-IV- 66. Lippincott Williams & Wilkins, a division of Wolters Kluwer Health, 351 West Camden Street, Baltimore.
Colquhoun MC, Handley AJ, Evans TR. ABC of Resuscitation 5th edition. BMJ Publishing Group 2004.
Latief, SA. 2010. Resusitasi Jantung Paru. Dalam buku Petunjuk praktis Anestesiologi edisi kedua. Jakarta: Bagian Anestesiologi dan Terapi Intensif FKUI.
Neumar, RW et al. 2010. Adult Advanced Cardiovascular Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Dalam jurnal the American Heart Association part 8.
36