Manual práctico del tratamiento del dolor
-
Upload
juan-salmeron-cerezuela -
Category
Health & Medicine
-
view
4.326 -
download
4
Transcript of Manual práctico del tratamiento del dolor

Manual práctico del tratamiento del dolor
Manual práctico del tratamiento del dolor
Unidad del Dolor del Hospital Torrecárdenas. Almería
5596 MANUAL DOLOR tapas ok3:5596 MANUAL DOLOR tapas ok3 21/07/14 15:25 Página 1


Manual práctico del tratamiento del dolor
Editores-Coordinadores
JOSÉ ANTONIO DELGADO TAPIA
JUAN SALMERÓN CEREZUELA
Unidad de Dolor del Hospital Torrecárdenas. Almería
5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 1

Esta información es de carácter científico y técnico y está dirigida a losprofesionales de la salud facultados para prescribir o dispensar medica-mentos en España con finalidades formativas y educativas siendo, portanto, necesaria una formación especializada para su correcta interpre-tación (en adelante Contenidos). Los Contenidos están compuestos poropiniones, criterios, conclusiones y/o hallazgos propios de los autoresque figuran como tal en cada una de las partes del mismo, reproduci-dos de una manera fiel y honesta con respecto a la información profe-sionalmente analizada por los mismos en estricto cumplimiento de lanormativa vigente y respetando los derechos de propiedad intelectualque pudieran existir sobre los mismos. Los Contenidos pueden no coin-cidir necesariamente con la documentación científica o ficha técnicacorrespondiente aprobada por las autoridades sanitarias competentes,recomendándose encarecidamente su contraste con la informacióncientífico-técnica disponible en cada momento y su consulta con eldepar tamento científico correspondiente. MUNDIPHARMA y FERRERúnicamente recomiendan el uso de sus productos de acuerdo con elcontenido de sus respectivas fichas técnicas y en las indicaciones de-bidamente autorizadas.
Oxicodona LP/Naloxona LP está indicada para dolor intenso, que sólo sepuede tratar adecuadamente con analgésicos opioides. El antagonistaopioide naloxona se añade para contrarrestar el estreñimiento inducidopor opioides, al bloquear la acción de la oxicodona en los receptoresopioides que se encuentran en el intestino.
5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 2

3
1. GENERALIDADES
Historia clínica. Entrevista clínica. Exploración . . . . . . . . . . . . . . . . 9
Clasificación del dolor . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 13
Medición del dolor . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 15
2. PROTOCOLOS DE ACTUACIÓN
Síndromes miofasciales. Lumbalgia . . . . . . . . . . . . . . . . . . . . . . . . 29
Dolor neuropático . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 39
Dolor oncológico . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 47
Cefaleas y algias faciales. Cefalea postpunción . . . . . . . . . . . . . . . 55
Fibromialgia. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 65
Unidad del dolor agudo postoperatorio. . . . . . . . . . . . . . . . . . . . . . 73
3. VADEMECUM
Escalera analgésica de la OMS. Ascensor analgésico. Cuartoescalón . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 79
Analgésicos y AINEs. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82
Opioides . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 92
Coadyuvantes: Antiepilépticos, antidepresivos, miorrelajantesketamina . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 97
Antieméticos. Laxantes . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 107
Tratamientos tópicos. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 115
Interacciones medicamentosas . . . . . . . . . . . . . . . . . . . . . . . . . . . 119
Recomendaciones para la utilización de opiáceos mayoresen dolor crónico no oncológico . . . . . . . . . . . . . . . . . . . . . . . . . . 123
ÍNDICE
5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 3

5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 4

5
Este manual nace con el fin de poder ofrecer una herramienta útil yprovechosa para todo aquel profesional que tenga que tratar el dolor desus pacientes.
Surge de la práctica diaria de los profesionales que se enfrentan aenfermedades y secuelas que se acompañan tanto de dolor agudocomo crónico.
Pretende ser claro, conciso y manejable, permitiendo abordar aspec-tos básicos como la historia clínica orientada, su exploración y su medi-ción con diferentes escalas. Al mismo tiempo aporta una serie de pro-tocolos que pueden ser orientativos en las patologías dolorosas másprevalentes en el día a día de una unidad del dolor. Finalmente, añadi-mos un vademécum con los fármacos más utilizados en el tratamientodel dolor, contemplando conceptos como la rotación de opioides, lasinteracciones medicamentosas y el tratamiento de los efectos secunda-rios más importantes.
INTRODUCCIÓN
LOS AUTORES
Unidad del Dolor.Hospital Torrecárdenas. Almería.
5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 5

5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 6

7
ÍNDICE DE AUTORES
AMARAL CAVALCANTE, WILSIANEMIR Anestesiología y Reanimación.
ARNEDO RUÍZ, CATIAMIR Anestesiología y Reanimación.
BONILLA GARCÍA, JOSÉ LUISMIR Anestesiología y Reanimación.
CARRICONDO MARTÍNEZ, MARÍA ISABELDUE Unidad del Dolor.
CORTIÑAS SÁENZ, MANUELFEA Anestesiología y Reanimación.
DELGADO TAPIA, JOSÉ ANTONIOFEA Anestesiología y Reanimación.
ESTÉVEZ SANTIAGO, JONATHANMIR Anestesiología y Reanimación.
GARCÍA VILLALBA, FRANCISCOFEA Anestesiología y Reanimación.
JEREZ COLLADO, FRANCISCODUE Unidad del Dolor.
JIMÉNEZ AYALA, IRENEFEA Anestesiología y Reanimación.
LÓPEZ MARTÍN, RAMÓNMIR Anestesiología y Reanimación.
LÓPEZ RODRÍGUEZ, FRANCISCAFEA Anestesiología y Reanimación.
MENOYO ALONSO, BEATRIZ.FEA Anestesiología y Reanimación. Hospital Basurto. Bilbao.
MORA CERÓN, KAROLYNMIR Anestesiología y Reanimación.
MUÑOZ MARTÍN, TERESAFEA Anestesiología y Reanimación. Hospital de Poniente. Almería.
NAVAJAS GÓMEZ DE ARANDA, ANA ISABELFEA Anestesiología y Reanimación.
QUIRANTE PIZARRO, ALBERTOFEA Anestesiología y Reanimación.
SALMERÓN CEREZUELA, JUANFEA Anestesiología y Reanimación.
SANTIAGO MARTÍN, JOSÉFEA Anestesiología y Reanimación.
SOTO MARTÍN, MARIANOMIR Anestesiología y Reanimación.
VEGA SALVADOR, ANAMIR Anestesiología y Reanimación.
5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 7

5596 MANUAL DOLOR paginas cortesia ok2:5596 MANUAL DOLOR paginas cortesia ok2 21/07/14 15:28 Página 8

HIS
TO
RIA
CL
ÍNIC
A.
EN
TR
EV
ISTA
CL
ÍNIC
A.
EX
PL
OR
AC
IÓN
Historia clínica. Entrevista clínica.ExploraciónDRA. ANA VEGA SALVADOR, DRA. ANA ISABEL NAVAJAS GÓMEZ DE
ARANDA y DRA. CATIA ARNEDO RUIZ
HISTORIA CLÍNICA
La historia clínica sigue siendo la herramienta básica en la evaluacióndel paciente con dolor.
Ante un paciente que acude a la Unidad del Dolor se deben de seguirlos siguientes pasos:
9
1GENERALIDADES
• Historia del síntoma dolor: localización, tipo, intensidad, tiempo…
• Historia clínica detallada: valoración física y psíquica
• Exploración
• Diagnóstico
• Tratamiento
• Seguimiento con cierta periodicidad
• Valoración de los resultados del proceso:
– Disminución del dolor.
– Reducción del consumo de fármacos.
– Mejora de la actividad diaria.
– Incorporación a las actividades habituales y el trabajo.
Los objetivos que nos planteamos antes de comenzar la entrevistaclínica al paciente con dolor son:
• Establecer una relación médico-paciente.
• Evaluar la situación psicológica, física, laboral, legal y de incapacidad.
• Evidenciar factores que permiten el diagnóstico.
• Eliminar datos irrelevantes.
• Evaluación de tratamientos previos.
• Reconocer señales de peligro que pueden impedir el diagnóstico y tratamiento.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 9

ENTREVISTA CLÍNICA
Generar un ambiente confortable y cómodo para el paciente, dondese respete su privacidad y dignidad, permite establecer una relación deconfianza entre el enfermo y el entrevistador que permitirá una comuni-cación buena y prolongada en el tiempo, obteniendo mejores resultados.
La entrevista debe ser lo menos dirigida posible, comenzando conpreguntas abiertas que permitan exponer al paciente sus dolencias ypreocupaciones. Posiblemente deberá de dirigir algunos aspectos de laentrevista si la información aportada por el paciente se torna menos re-levante.
La entrevista debe seguir la siguiente sistemática:
10
GE
NE
RA
LID
AD
ES
1
PREGUNTAR Preguntar por la dolencia princi-pal y aceptar la valoración delpropio paciente.
¿Qué le pasa?
EVALUAR Comienzo, duración, evolución ¿Desde cuándo?¿Cómo ha evolucionado?
Localización, irradiación ¿Dónde le duele?¿Se extiende o es fijo?
Calidad (sordo, punzante, difuso, lacerante…)
¿Cómo es?
Intensidad (escalas del dolor) ¿Cuánto le duele?
Factores que exacerban o alivian
¿Con qué se alivia?¿Con qué se agrava?
Síntomas acompañantes ¿Qué más le ocurre?
Efectos sobre la función y calidad de vida
¿Cuánto le afecta?
Objetivos del paciente frentea su dolor
¿Qué espera de nosotros?
Respuesta a tratamientos anteriores
¿Qué ha tomado?¿Cómo le ha ido?
ANTECEDENTESPERSONALES
Alergias a medicación ¿Tiene alergias a fármacos?
Enfermedades concomitantes ¿De qué enfermedades padece?
Tratamiento habitual ¿Qué tratamiento tienehabitualmente?
Hábitos tóxicos ¿Fuma, bebe o consume drogas?
Intervenciones quirúrgicas ¿Se ha intervenido alguna vezde algo?
Antecedentes de traumatismos ¿Ha tenido algún accidente?
Situación personal (laboral,familiar...)
¿Dónde trabaja?¿Cómo es su familia?...
Efectos sociales del dolor ¿Cómo le ha repercutido eldolor en su vida?
Continua
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 10

EXPLORACIÓN
La exploración física del paciente con dolor debe incluir un examenfísico completo independientemente de la zona donde se asienta eldolor. Un examen detallado permitirá establecer un estado inicial a par-tir del cual realizar una evaluación continua del progreso de un pacientea lo largo del seguimiento en las distintas visitas a la consulta.
La información se puede ir obteniendo desde la entrada del paciente ala consulta; la observación de conductas de dolor o el aspecto del pacientenos pueden proporcionar datos adicionales. La utilización de férulas o losmovimientos compensatorios para proteger una región del cuerpo queduele, y la coherencia de tales acciones deben ser observadas.
La exploración de la zona dolorosa debe valorar tanto el dolor comootros signos y síntomas asociados dependiendo del área dolorosa. Esimportante comprobar la existencia de limitación del movimiento, dismi-nución de la capacidad funcional, pérdida de fuerza, cambios de color otemperatura, alteraciones de la sensibilidad (disestesias, hipoestesias,hiperalgesia…) o cualquier otra manifestación clínica asociada.
La exploración física, junto con la historia clínica, nos permitirán distinguir:
• Qué tipo de dolor es el que padece el enfermo.• Identificar el tejido origen del dolor (músculo, tendón, nervio, raíz
nerviosa, plexo, sistema nervioso central…)• Identificar los mecanismos participantes en la producción del dolor.• Identificar el síndrome doloroso o proceso causante.
11
HIS
TO
RIA
CL
ÍNIC
A.
EN
TR
EV
ISTA
CL
ÍNIC
A.
EX
PL
OR
AC
IÓN
1
ANTECEDENTESFAMILIARES
Dolor de características diferentes
¿Algún familiar ha tenido algúndolor de otro tipo?
Dolor de características similares
¿Algún familiar ha tenido algúndolor parecido?
Enfermedades incapacitantes ¿Tiene familiares con algún gradode incapacidad o dificultad?
Otras enfermedades ¿Alguna enfermedad importanteen su familia?
Familiares fallecidos y causa de muerte
¿Ha muerto algún familiar cercano? ¿De qué murió?
Viene de la página anterior
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 11

12
GE
NE
RA
LID
AD
ES
1BIBLIOGRAFÍA– Pallarés J, Seijo F, Canós MA, Camba NA. Historia Clínica. Método de exploración,
evaluación y diagnóstico en Terapeútica del Dolor. Cap 43. En Medicina del dolor. Torres LM, Ed. Masson Barcelona, España 1977: 545-555.
– Blanco Tarría E, Espinosa Almandro JM, Marcos Vaveras H, Rodríguez López MJ.Guía de Buena Práctica Clínica en Dolor y su Tratamiento. IMC editorial. Madrid, 2004.
– Abrams B. Historia Clínica del paciente con dolor. En: Raj PP ed. Tratamiento Prácticodel Dolor 3ª ed. Madrid: editorial Harcourt 2002: 349-355.
– Keogh E, Herdenfeltidl Grader. Coping and perception of pain. Pain 2002; 97: 195-202
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 12

13
CL
AS
IFIC
AC
IÓN
DE
L D
OL
OR
1
Clasificación del DolorDR. RAMÓN LÓPEZ MARTÍN, DRA. IRENE JIMÉNEZ AYALA y DR. JOSÉ
LUIS BONILLA GARCIA
Cuando nos enfrentamos a un paciente con dolor, es fundamentalconocer las características del mismo para poder clasificarlo. Solo asísabremos a qué nos enfrentamos, y podremos determinar cuál es elmejor tratamiento en cada caso.
Aunque hay muchas clasificaciones, proponemos una dividida en 5 dimensiones: duración, patogenia, localización, intensidad y curso.
DURACIÓN
• Agudo: Es el más frecuente. Remite a medida que disminuye lacausa. Su duración no supera los 3 meses. Escaso componente psi-cológico.
• Crónico: Más de 3 meses de duración. El síntoma doloroso se con-vierte en la propia enfermedad. La persona organiza su vida entornoal dolor.
PATOGENIA
• Neuropático: Se debe a lesiones en el sistema nervioso, central y/operiférico. Puede tener causas traumáticas, metabólicas, tóxicas…Es persistente y de difícil tratamiento, siendo resistente a los trata-mientos habituales. Se acompaña de:– Hiperalgesia: respuesta dolorosa aumentada a un estímulo que nor-
malmente es doloroso.– Hiperestesia: aumento de la sensibilidad a la estimulación táctil,
como la sensación de cosquilleo o embotamiento.– Alodinia: dolor tras un estímulo que generalmente no produce dolor.– Parestesia: sensación anormal que puede ser tanto espontánea
como inducida. Se traduce en una sensación de hormigueo, ador-mecimiento o acorchamiento.
– Disestesia: sensación anormal desagradable que puede ser espon-tánea o inducida.
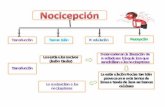
• Nociceptivo: Producido por estímulos sobre un sistema nerviososano. Según su localización se divide en somático y visceral.
• Psicógeno: Vivencia dolorosa que no se corresponde con una lesiónque justifique ese dolor. El paciente no se inventa el dolor, lo percibe
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 13

Contínuo
como real, pero depende directamente del estado anímico, y se leotorga una función triple: señal intensa de alerta, señal comunicativa(petición de ayuda) y señal de angustia.
LOCALIZACIÓN
• Somático: Estimulación excesiva de nociceptores somáticos, sean su-perficiales (piel) o profundos (músculos, tendones…).
• Visceral: Responde a una estimulación de nociceptores que se en-cuentran en las vísceras (hígado, corazón…), suele ser peor locali-zado.
INTENSIDAD
• Leve: No interfiere con la vida cotidiana de la persona.• Moderado: Requiere tratamiento con opioides menores. Interfiere con
las actividades habituales.• Grave: Impide el descanso y el desarrollo normal de las actividades
diarias. Requiere tratamiento intenso con opioides mayores.
CURSO
• Contínuo: No sufre variaciones importantes durante el día. No des-aparece.
• Irruptivo: Una exacerbación transitoria del dolor que aparece sobre labase de un dolor persistente estable.– Incidental: es un subtipo de dolor irruptivo que está inducido por el
movimiento o alguna acción voluntaria del enfermo.– No incidental: aparece sin ninguna acción voluntaria del enfermo.
14
GE
NE
RA
LID
AD
ES
1
Irruptivo
Leve
Moderado
Severo
Somático
Visceral
Neuropático
Nociceptivo
Psicógeno
Agudo
Crónico
DOLOR
Curso Intensidad Localización Patogenia Duración
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 14

15
ME
DIC
IÓN
DE
L D
OL
OR
1
Medición del dolorDR. JOSÉ LUIS BONILLA GARCÍA, DRA. CATIA ARNEDO RUÍZ,y DR. RAMÓN LÓPEZ MARTIN
Para tratar el dolor de manera correcta, es necesario valorar su pre-sencia, gravedad y frecuencia. Por otro lado, es conveniente cuantificarla magnitud del dolor, para lo cual disponemos de distintos métodosque nos permitirán evaluar el dolor, tanto al inicio como en las sucesi-vas consultas. De esta manera, las escalas, que comentamos a conti-nuación, permiten realizar un seguimiento del dolor, valorando la efec-tividad del tratamiento aplicado, con el objetivo final de proporcionar alpaciente el tratamiento más adecuado.
MÉTODOS OBJETIVOS
Podemos distinguir tres tipos de medidas:
Valoración conductualSe basa en la observación y análisis de aquellas actitudes o compor-
tamientos que presenta la persona que padece dolor (llanto, muescas,suspiros, absentismo laboral…). Están influidas por el entorno cultural,los estados emocionales y la variabilidad psicológica.
En niños pequeños, las escalas objetivas son las más usadas y sehan desarrollado gran número de ellas, siendo las más usadas:
• Neonatal Infant Pain Scale PAIN (NIPS): La puntuación respecto aldolor tiene como extremos del intervalo 0 a 7.
PARÁMETROS PUNTUACIÓN
0 1 2Expresión facial Normal Gesticulación (ceja frun-
cida, contracción nasola-bial y/o de párpados)
Llanto Sin llanto Presente, consolable Presente, continuoo no controlable
Patrón respiratorio Normal Incrementado o irregularMovimiento brazos Reposo MovimientosMovimiento piernas Reposo MovimientosEstado de vigilia Normal Despierto continuamente
La interpretación puntuación total es: 0: No dolor; 7: Máximo dolorimaginable.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 15

16
GE
NE
RA
LID
AD
ES
1
PARÁMETRO CRITERIO PUNTUACIÓN
Presión arterial Aumento < 10% cifra basalAumento 10-20 % cifra basalAumento 20-30% cifra basal
012
Llanto Sin llantoLlanto consolableLlanto no consolable
012
Movimiento Relajado, Tranquilo Inquieto, intranquiloNo controlable
012
Agitación Dormido y/o tranquiloFurioso pero se calmaHistérico, sin consuelo
012
Lenguaje/ Expresióncorporal
Dormido o contentoNo localiza el dolorLocaliza el dolor-verbaliza
012
• CRIES: Desarrollada por Krechel y Bildner. Se emplea para evaluar eldolor postoperatorio del recién nacido. Se requieren 2 minutos parala evaluación, y ha de reevaluarse cada 2 horas.
PARÁMETROSPUNTUACIÓN
0 1 2
Llanto No Tono agudo-consolable Inconsolable
FiO2 para SatO2 > 95%
Aire ambiental < 0,3 > 0,3
FC o TAS≤ preoperatorio(basal)
Aumento < 20% basalAumento > 20%basal
Expresión Neutra Muecas Muecas/Gemidos
Período de sueño NormalSe despierta a interva-los frecuentes
Constantementedespierto
• Washington DC Pediatric Objetive Pain Scale: validada para niños enedades preverbal y escolar.
La interpretación de la puntuación total en ambas escalas es: 0: Nodolor; 1-2: Dolor leve; 3-5: Dolor moderado; 6-8: Dolor intenso; 7-10: Dolor insoportable.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 16

17
ME
DIC
IÓN
DE
L D
OL
OR
1Evaluación de parámetros fisiológicos
• Índices autonómicos: FC, TA, conductancia de la piel, sudoración…Útiles en niños y en personas con las que es difícil comunicarse.
• Registro electromiográficos.• Potenciales evocados.• Registro electroencefalográfico (EEG).• Imágenes cerebrales (PET).• Factor de restauración respiratoria.
Parámetros bioquímicos
• Medición de niveles hormonales (ACTH, ADH, aldosterona, cortisol,glucagón),
• Medición de niveles de catecolaminas (adrenalina, noradrenalina).• Medición de niveles de glucosa.• Medición péptidos opioides endógenos (POE).
El empleo tanto de los parámetros fisiológicos así como de las deter-minaciones bioquímicas para la valoración del dolor es objeto de contro-versia, debido a que no constituyen métodos específicos para la evalua-ción del dolor. Las alteraciones en dichas mediciones que se presentanen los pacientes con dolor pueden estar justificadas por otras situacio-nes que provoquen un estado de estrés en el organismo, sin necesi-dad de la presencia de dolor. Por ello, es más fiable y preferible la valo-ración del dolor por métodos subjetivos.
MÉTODOS SUBJETIVOS
En estas escalas es el paciente quien nos informa de su propio dolor.
Escalas unidimensionales
Consideran al dolor una dimensión simple y se valora sólo su inten-sidad, cuantifican su intensidad, utilizando formatos descriptivos, nu-méricos, análogos visuales, de valoración conductual o de representa-ción de expresiones faciales. Son fáciles de aplicar y relativamentefiables, aunque deben ser utilizados junto a otros métodos de evalua-ción porque no contemplan otros aspectos del dolor.
• Escala visual analógica (EVA): La escala visual analógica permite cuan-tificar numéricamente la intensidad del dolor que sufre el paciente.Consiste en una línea de 10 cm de longitud, en la cual el extremo iz-quierdo significa “ausencia de dolor” y el extremo derecho “máximo
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 17

• Escala numérica: La escala numérica es el método más sencillo y utili-zado para la medida de la intensidad del dolor. Se pide al paciente queindique la intensidad de su dolor en números en una escala de 0 a 10,en la cual el 0 representa “ausencia de dolor” y el 10 “máximo dolor”.
18
GE
NE
RA
LID
AD
ES
1
• Face Rating Scale: En los pacientes pediátricos y en aquellos que tie-nen dificultades con la EVA o con la escala numérica, se puede utili-zar la escala de “caritas”. Fue descrita inicialmente para los pacien-tes pediátricos y posteriormente modificada para su utilización conpacientes adultos.
Escalas multidimensionales
Incluyen todas aquellas escalas desarrolladas de manera específicapara la evaluación de los distintos aspectos relacionados con el dolor.
• Índice de Lattinen: Es un cuestionario que recoge información relativaa la intensidad del dolor y su correspondiente impacto en la vida diaria. Consta de cinco subescalas: intensidad del dolor, frecuencia,consumo de analgésicos, nivel de actividad, reposo nocturno. Cadasubescala tiene 5 ítems tipo Likert puntuados de 0 a 4. De la suma de los valores de las cinco subescalas, se obtiene un valor total queoscila de 0 a 20 puntos.
(0) (10)
Ausencia de dolor
Máximo dolor
0 1 2 3 4 5 6 7 8 9 10
Ausencia de dolor
Máximo dolor
dolor”. El paciente debe indicar cuanto le duele marcando en unpunto de la línea, cuya distancia se traduce en centímetros medidosdesde el extremo izquierdo hasta el punto señalado por el paciente.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 18

19
ME
DIC
IÓN
DE
L D
OL
OR
1
• Cuestionario breve de dolor (Brief Pain Inventory): Se diseñó paramedir y detectar los cambios en el nivel de dolor, que sufre un pa-ciente, sin tener en cuenta cuál es su enfermedad o afecta.
Los ítems del Cuestionario Breve del dolor están distribuidos en dosdimensiones: intensidad del dolor e interferencia del dolor con las acti-vidades. Estos ítems se puntúan en una escala numérica con valores del0 al 10, de “ausencia de dolor o interferencia en la vida diaria” a “peordolor imaginable o afectación máxima en la vida diaria”. La validación delcuestionario al español, incluyó únicamente las dos dimensiones cita-das. Los ítems evaluados son:
– Clasifique su dolor haciendo un círculo alrededor del número quemejor describe la intensidad máxima de dolor sentido en las últimas24 horas.
Intensidad del dolor Nulo LigeroModesto IntensoInsoportable
01234
Frecuencia del dolor Nunca RaramenteFrecuente Muy frecuenteContinuo
01234
Consumo de analgésicos
No toma analgésicosOcasionalmenteRegular y pocosRegular y muchosMuchísimos
01234
Incapacidad NingunaLigera ModeradaAyuda necesariaTotal
01234
Horas de sueño Como siempreAlgo peor de la habitualSe despierta frecuentementeMenos de 4 horasPrecisa hipnóticos
0123
+1
Índice de Lattinen
Interpretación puntación total: A mayor puntuación, mayor gravedad.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 19

– Clasifique su dolor haciendo un círculo alrededor del número quemejor describe la intensidad mínima de dolor sentido en las últi-mas 24 horas.
– Clasifique su dolor haciendo un círculo alrededor del número quemejor describe la intensidad media de dolor sentido.
– Clasifique su dolor haciendo un círculo alrededor del número quemejor describe la intensidad de su dolor actual.
– ¿En las últimas 24 horas, cuánto alivio ha sentido con el tratamientoo con el medicamento? Indique con un círculo el porcentaje quemejor se adapta a su alivio.
– Haga un círculo alrededor del número que mejor describe la ma-nera en que el dolor ha interferido, durante las últimas 24 horas,con su:• Actividad en general. • Estado de ánimo. • Capacidad de caminar. • Trabajo normal (ya sea en casa o fuera). • Relaciones con otras personas.• Sueño. • Capacidad de diversión.
20
GE
NE
RA
LID
AD
ES
1
0 1 2 3 4 5 6 7 8 9 10
Ningún dolor
El peor dolorimaginable
OTROS MÉTODOS
Escala de valoración del sueño
La escala del sueño del Medical Outcomes Study (MOS) consiste enun instrumento de 12 ítems que explora el impacto ocasionado por eldolor, la enfermedad o un tratamiento o, en general, cualquier estímuloexterno sobre los atributos de la calidad del sueño: cantidad, sueño óp-timo, alteraciones del sueño (tiempo que tarda en conciliar el sueño,sueño inquieto, despertares bruscos durante la noche y tiempo quetarda en conciliar el sueño de nuevo) y somnolencia diurna. Cada atri-buto se puntúa independientemente, de menor a mayor impacto en elmismo (a menor puntuación, impacto más negativo), excepto para losatributos de sueño óptimo (4, 12) (mayor puntuación, impacto más ne-gativo en el atributo).
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 20

21
ME
DIC
IÓN
DE
L D
OL
OR
1Escala del sueño1. ¿Habitualmente cuánto tiempo ha tardado en quedarse dormido du-
rante las últimas 4 semanas? (Señale una opción)
0-15 minutos . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
16-30 minutos . . . . . . . . . . . . . . . . . . . . . . . . . . .
31- 45 minutos. . . . . . . . . . . . . . . . . . . . . . . . . . .
46- 60 minutos . . . . . . . . . . . . . . . . . . . . . . . . . . .
Más de 60 minutos . . . . . . . . . . . . . . . . . . . . .
2. De media, ¿Cuánto tiempo ha dormido cada noche durante las últi-mas 4 semanas?Escriba el número de horas por noche: . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
Durante las últimas 4 semanas, Ud.:
1 2 3 4 5 6
3. ¿Ha tenido la sensación de que su sueño noera tranquilo (movimientos constantes, sen-sación de tensión, hablar..) mientras dormía?
4. ¿Ha dormido lo suficiente para sentirse descansado al despertarse?
5. ¿Se ha despertado con sensación de faltade aire o con dolor de cabeza?
6. ¿Se ha sentido aletargado o somnolientodurante el día?
7. ¿Ha tenido problemas para dormirse?
8. ¿Se ha despertado mientras dormía y le hacostado volver a conciliar el sueño?
9. ¿Ha tenido dificultades en mantenerse despierto durante el día?
10. ¿Ha roncado mientras dormía?
11. ¿Ha dormitado (5 min o más) durante el día?
12. ¿Ha dormido cuánto necesitaba?
1: Siempre; 2: Casi siempre; 3: Bastante a menudo; 4: A menudo 5: En ocasiones; 6: Nunca
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 21

Escala de calidad de vida
El SF-12 es una versión reducida del cuestionario de salud SF-36, dise-ñada para usos en que este sea demasiado largo. El SF-12 se contestaen una media de ≤ 2 minutos y el SF-36 entre 5 y 10 minutos.Consta de 12 items provenientes de las 8 dimensiones del SF-36: fun-ción física (2), función social (1), rol físico (2), rol emocional (2), saludmental (2), vitalidad (1), dolor corporal (1), salud general (1).
22
GE
NE
RA
LID
AD
ES
1
Calidad de vida: Encuesta de salud SF-12Instrucciones: Las preguntas que siguen se refieren a lo que usted piensa sobre susalud. Sus respuestas permitirán saber cómo se encuentra usted y hasta qué puntoes capaz de hacer sus actividades habituales.Por favor, contestes cada pregunta mar-cando una casilla. Si no está seguro/a de cómo responder a una pregunta, por favor,conteste lo que le parezca más cierto.
1. En general, usted diria que su salud es:Excelente Muy Buena Buena Regular Mala
Las siguientes preguntas se refieren a actividades o cosas que usted podría hacer enun dia normal. Su salud actual ¿le limita para hacer esas actividades o cosas? Si esasí, ¿cuanto?
Sí, melimita mucho
Sí, me limita un poco
No, no melimita nada
2. Esfuerzos moderados, comomover una mesa, pasar la as-piradora o caminar una hora.
3. Subir varios pisos por la es-calera
Durante las cuatro últimas semanas ¿has tenido alguno de los siguientes problemasen su trabajo o en sus actividades cotidianas a causa de su salud física?
Sí No4. ¿Hizo menos de lo que hubiera querido
hacer?
5. ¿Tuvo que dejar de hacer algunas tareas ensu trabajo o en sus actividades cotidianas?
Durante las cuatro últimas semanas ¿has tenido alguno de los siguientes problemasen su trabajo o en sus actividades cotidianas a causa de algún problema emocionalcomo estar triste, deprimido o nervioso?
Sí No6. ¿Hizo menos de lo que hubiera querido
hacer por algun problema emocional?
7. ¿No hizo su trabajo o sus actividades cotidianas como costumbre, por algun problema emocional?
Continua
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 22

23
ME
DIC
IÓN
DE
L D
OL
OR
1
Escalas de valoración de dolor neuropático
• Cuestionario DN4: Se basa en 4 preguntas que generan 10 puntos, unarespuesta positiva valor de 1, una respuesta negativa valor de 0.
•Entrevista con el paciente
8. Durante las cuatro últimas semanas ¿hasta que punto el dolor le ha dificultadosu trabajo habitual incluido el trabajo fuera de casa y las tareas domésticas?1. Nada 2. Un poco 3. Regular 4. Bastante 5. Mucho
Las preguntas que siguen se refíeren a cómo se ha sentido y cómo le han ido las cosasdurante las últimas cuatro semanas. En cada pregunta responda lo que se parezcamás a cómo se ha sentido usted. Durante las últimas semanas. ¿Cuanto tiempo...
Siempre Casisiempre
Muchasveces
Algunasveces
Solo alguna vez Nunca
9. ¿Se sintió tranquilo?
10. ¿Tuvo mucha energia?
11. ¿Se sintió desanimado y triste?
12. Durante las cuatro últimas semanas ¿con qué frecuencia la salud física o los problemas emocionales le ha dificultado sus actividades sociales (como visitar a los amigos o familiares)?
Siempre Casi siempre Algunas veces Sólo alguna vez Nunca
Viene de la página anterior
1. ¿Tiene el dolor una o más de las siguientes características?Sí No
1. Quemazón
2. Sensación de frío doloroso
3. Descargas eléctricas
2. ¿Se asocia el dolor con uno o más de los siguientes síntomas en la misma zona?Sí No
4. Hormigueo
5. Sensación de alfileres y agujas
6. Entumecimiento
7. Picazón
Por favor, en las preguntas de abajo, complete el cuestionario marcando una respuesta para cada pregunta.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 23

Examen del paciente
24
GE
NE
RA
LID
AD
ES
1
3. ¿Está el dolor localizado en una zona donde el examen físico puede mos-trar una o más de las siguientes características?
Sí No
8. Hipoestesia al tacto
9. Hipoestesia a los pinchazos
4. En la zona dolorosa, el dolor puede ser causado o incrementado por:Sí No
10. Hipoestesia al tacto
Suma de todos los puntospositivos.
. . . . . . . . Puntuación del paciente: . . . /10
• Leeds Assessment of Neuropathic Symptoms and Signs (LANSS): Aná-lisis de la descripción sensorial y la exploración de la disfunción sen-sorial en la cabecera del paciente.
A. Cuestionario del dolorPiense en cómo ha sentido su dolor en la última semana.Por favor diga si las siguientes frases describen exactamente su dolor.
1. ¿Siente su dolor como una desagradable y extraña sensación en su piel? Lassiguientes palabras pueden describir esa sensación: Pinchazos, hormigueos,agujas, chinchetas.
– NO, realmente no siento mi dolor así. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (0)– SÍ, tengo esa sensación a menudo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (5)
2. El aspecto de la piel en el área dolorosa, ¿parece diferente de lo normal? Lassiguientes palabras podrían describir esa sensación: Enrojecimiento, man-chas, moteado.
– NO, mi dolor no afecta al color de la piel . . . . . . . . . . . . . . . . . . . . . . . . . . . (0)– SÍ, he notado que el dolor hace que mi piel parezca distinta
de lo normal . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (5)
3. ¿Su dolor hace que su piel sea anormalmente sensible cuando se le toca?Esas sensaciones desagradables pueden provocarse acariciando la piel ligeramente, o por la ropa.
– NO, el dolor no hace más sensible la piel en esa zona . . . . . . . . . . . . (0)– SÍ, mi piel parece anormalmente sensible cuando
me toco esa zona . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (3)
Interpretación de la puntuación total: Se confirma el diagnóstico y seconsidera caso de estudio si la puntuación es mayor o igual a 4 / 10.
Continua
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 24

25
ME
DIC
IÓN
DE
L D
OL
OR
14. ¿Su dolor aparece repentinamente como si fueran descargas sin ninguna
razón aparente? Las siguientes palabras podrían describir esa sensación: corriente eléctrica, golpes, saltos.
– NO, realmente no siento mi dolor así. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (0)– SÍ, tengo esa sensación a menudo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (2)
5. La temperatura en el área dolorosa, ¿parece diferente de lo habitual? Las si-guientes palabras podrían describir esa sensación: calor, caliente, quemazón
– NO, realmente no siento mi dolor así. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (0)– SÍ, tengo esa sensación a menudo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (1)
B. Valoración sensorialLa sensibilidad del dolor puede examinarse comparando el área do-
lorosa con un área adyacente o contralateral no dolorosa, mediante lapresencia de alodinia y umbral de dolor alterado mediante pinchazo.
1. AlodiniaExamine la respuesta al acariciar ligeramente con un algodón sobre el área nodolorosa y el área dolorosa. Si la sensación experimentada es normal en el áreano dolorosa, pero duele o provoca sensaciones desagradables (hormigueo,náuseas) la prueba es positiva
– NO, sensaciones normales en las dos área . . . . . . . . . . . . . . . . . . . . . . . . (0)– SI, presencia de alodinia sólo en el área dolorosa. . . . . . . . . . . . . . . . . . (5)
2. Umbral del dolorDetermine el umbral de pinchazo comparando la respuesta a una aguja 23Gmontada sobre una jeringuilla de 2 ml colocándola con cuidado sobre la piel enun área no dolorosa y en un área dolorosa.
Si la presión de la aguja se siente en el área no dolorosa, pero provoca unasensación diferente en el área dolorosa [por ejemplo, ninguna sensación o sólopresión (alto umbral) o una sensación muy dolorosa (bajo umbral)], hay cam-bios en el umbral del dolor
Si la aguja no se siente en ninguna zona, cambiar la jeringuilla para aumen-tar el peso y repetir la prueba.
– NO, la misma sensación en las dos áreas . . . . . . . . . . . . . . . . . . . . . . . . . . (0)– SI, presencia de cambios en el umbral de dolor
en el área dolorosa. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . (3)
• Intepretación de la puntuación total: Se suman los valores entre parén-tesis del cuestionario de dolor y la exploración sensorial para obtenerla puntuación total (máximo 24):– Puntuación < 12: Baja probabilidad de que mecanismos neuropáti-
cos contribuyan al dolor del paciente.– Puntuación > 12: Alta probabilidad de que mecanismos neuropáti-
cos contribuyan al dolor del paciente.
Viene de la página anterior
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 25

Escala de valoración del dolor postoperatorio
• Escala de Andersen: Valora el dolor desde el punto de vista dinámico:dolor en reposo, con los movimientos ligeros o con la tos.0: No dolor.1: No dolor en reposo y ligero a la movilización o tos.2: Dolor ligero en reposo o moderado a la movilización o tos.3: Dolor moderado en reposo o intenso a la movilización o tos.4: Dolor intenso en reposo y extremo a la movilización o tos.5: Dolor muy intenso en reposo.
26
GE
NE
RA
LID
AD
ES
1
ALGORITMO DE EVALUACIÓN DEL DOLOR BÁSICO
EVALUACIÓN DEL DOLOR
Tiempo de consulta
10-20 minutos5 -10 minutos
Historia clínica
EVA
Índice de Lattinen
Exploración
Historia clínica
EVA
Exploración
En caso de disponer de más tiempo de consulta, es conveniente laaplicación del resto de cuestionarios anteriormente descritos.
RECOMENDACIONES EN LA PRÁCTICA CLÍNICA
1. Concienciar de la importancia de su valoración.
2. Registro según escalas seleccionadas (como realizamos con las constantes vitales).
3. Preferible utilizar escalas unidimensionales y verbales.
4. El dolor es algo subjetivo, podemos apoyar la información dada por el paciente,con otros métodos objetivos (conductuales y fisiológicos).
5. Valorar el tratamiento prescrito con las mismas escalas.
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 26

27
ME
DIC
IÓN
DE
L D
OL
OR
1BIBLIOGRAFÍA– González-Escalada JR, Camba A, Muriel C, et al. Validación del índice de Lattinen para
la evaluación del paciente con dolor crónico. Rev Soc Esp Dolor 2012; 19: 181-188.
– Ferrándiz M, Català E. Las clínicas del dolor. En: Catalá E, Ferrándiz M, Genové M(Eds.). Manual del Tratamiento del dolor. 2ª ed. Barcelona, P. Permanyer, 2008. pp.19-29
– Malmierca Sánchez F, Pellegrini Belinchon J, Malmierca AJ. Valoración del dolor en Pediatría. En Gancedo García C, Malmierca Sánchez F, Hernández-Gancedo C,Reinoso Barbero F (Eds.), Curso de Formación Continuada en Dolor en Pediatría. 2ª ed. Madrid, Ergon, 2008. pp. 3-17.
– Pérez C, Galvez R, Huelbes S, et al. Validity and reliability of the Spanish version ofthe DN4 (Douleur Neuropathique 4 questions) questionnaire for differential diagno-sis of pain syndromes associated to a neuropathic or somatic component. HealthQual Life Outcomes 2007; 5: 66.
– Pérez C, Gálvez R, Insausti J et al. Linguistic adaptation and Spanish validation of the LANSS (Leeds Assessment of Neuropathic Symptoms and Signs) scale for thediagnosis of neuropathic pain. Med Clin (Barc) 2006; 127: 485-49
– Hays RD, Martin SA, Sesti AM et al. Psychometric properties of the Medical Outco-mes Study Sleep Measure. Sleep Medicine. 2005; 6: 41-44
– Badia X, Muriel C, Gracia A et al. Validación española del cuestionario Brief Pain Inventory en pacientes con dolor de causa neoplasica. Med Clín (Barcelona). 2003;120: 52-59
– Bennett M. The LANSS Pain Scale: the Leeds assessment of neuropathic symtomsand signs. Rev Soc Esp Dolor 2002; 9: 74-87
– Serrano-Atero MS, Caballero J, Cañas A, et al. Valoración del dolor (I). Rev Soc EspDolor 2002; 9: 94-108
– Serrano-Atero MS, Caballero J, Cañas A, et al. Valoración del dolor (II). Rev Soc EspDolor 2002; 9: 109-121.
– Ware JE Jr, Kosinski M, Keller SD. A 12-item short-form Health Survey: constructionof scales and preliminary tests of reliability and validity. Med Care. 1996; 34: 220-33
5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 27

5596 MANUAL DOLOR capitol1 ok3:5596 MANUAL DOLOR capitol1 ok3 21/07/14 15:29 Página 28

SÍN
DR
OM
ES
MIO
FAS
CIA
LE
S.
LU
MB
AL
GIA
Síndromes miofasciales. LumbalgiaDR. MANUEL CORTIÑAS SÁENZ, DR. JUAN SALMERÓN CEREZUELA yDRA. WILSIANE AMARAL CAVALCANTE
PROTOCOLO DE ADMINISTRACIÓN DE TOXINA BOTULÍNICA EN EL SÍNDROME MIOFASCIAL EN UNIDAD DE DOLOR CRÓNICO
Mecanismo de acción
La toxina botulínica comenzó a utilizarse a partir de los años 80 y enla actualidad se utiliza en el tratamiento de problemas de espasticidadmuscular, hiperhidrosis, o dolor. Existen siete tipos de toxina botulínica:A, B, C, D, E, F, G. Es una sustancia proteica producida por una bacte-ria anaerobia (Clostridium Botulinum).
Se conoce desde hace muchos años que esta sustancia interfierecon la transmisión nerviosa, al bloquear la liberación del neurotransmi-sor acetilcolina al espacio intersináptico, provocando así la incapacidadpara la contracción muscular ó secreción glandular.
Las patologías que se postula pueden beneficiarse del tratamientocon toxina botulínica son cuatro categorías:
1. Enfermedades que cursan con actividad muscular exagerada. 2. Enfermedades donde existe aumento de la secreción de saliva
ó sudor. 3. En ciertos trastornos del movimiento.4. Tratamiento de las arrugas faciales y secuelas faciales. Actualmente es un tratamiento establecido como de primera elección
en una serie de patologías que cursan con actividad muscular sostenidacomo son las distonías (blefaroespasmo, distonías cervicales y oroman-dibulares), espasticidad, empleado para reducir el dolor, mejorar la movi-lidad, facilitar la postura y la fisioterapia y/o adaptación de medidas orto-pédicas, reducir el riesgo de lesiones por contracturas y escaras. Seconsidera también tratamiento de lección en el espasmo hemifacial.
Uso de toxina botulínica
Desde hace varios años se esta empleando con éxito en el síndromede dolor miofascial. Se estima que hasta un 30-75% de los dolores del
29
2PROTOCOLOS DE ACTUACIÓN
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 29

raquis poseen al menos una participación activa de estos síndromesmiofasciales. Esta entidad es el resultado final de una lesión muscularlocal por sobrecarga tras uso excesivo, trauma o mala postura crónicaque lesiona las fibras musculares y provoca una descarga excesiva deacetilcolina en la unión neuromuscular con una liberación y recaptacióninadecuada de iones de calcio que provocan lesión y desaclopamientode las fibras de actina y miosina, lo que conduce a una disfunción de lasfibras musculares y a la formación de contracturas musculares focales.La combinación de la isquemia local secundaria a la contractura local yla contracción mantenida de las sarcómeras provocan falta de oxígeno,con liberación de bradicinina y otras sustancias que sensibilizan a los no-ciceptores. Se postula que con la inyección directa de la toxina botulínicainterrumpimos el primer eslabón de esta cascada de acontecimientos alinhibir la liberación de acetilcolina en la unión neuromuscular.
El diagnóstico se basa en los hallazgos clínicos, por la presencia depuntos gatillo y de bandas tensas palpables en el músculo. La estimu-lación del punto gatillo produce un patrón de dolor referido caracterís-tico de cada músculo, que no sigue ninguna distribución segmentaría niterritorio concreto de nervio periférico. La respuesta espasmódica localde la banda se suele reproducir cuando se oprime transversalmente elpunto gatillo. La restricción de la movilidad no es debida a alteracionesanatómicas sino al dolor provocado tanto por el estiramiento como porla contracción. Suelen encontrarse alteraciones neurovegetativas acom-pañantes (aumento de la sudoración, palidez, aumento de la actividad pi-lomotora, paniculosis) como manifestación de la disfunción autonómicalocal que se detecta por termografía. Los datos de Laboratorio son nor-males. En el electromiograma se puede detectar una mayor actividad delas unidades motoras que constituyen las bandas de fibras muscularespalpables, que no se capta en las zonas normales del mismo paciente.
El músculo más comúnmente afectado es el cuadrado lumbar, porser el único permanentemente activo y en tensión durante la deambu-lación. La sobrecarga de este músculo es habitual en algunas profesio-nes. Es muy frecuente que el dolor aumente al levantar pesos y simple-mente con los cambios posturales en cama. Se suele exacerbar el dolorcon la tos o el estornudo. El dolor miofascial del psoas ilíaco irradia hastael cuadrante superior y externo de la nalga y a menudo también al musloanterior y a la ingle y empeora con la flexión dorsal del muslo. El glúteomenor y el piriforme producen un patrón idéntico a la radiculopatía ciá-tica y además es muy frecuente que aumente al levantar la pierna loque da un falso Lassegue.
30
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 30

El objetivo terapéutico en el síndrome miofascial es el restableci-miento de la función perdida. De inicio se deben utilizar medidas farma-cológicas unidas a medidas físicas como masajes y fisioterapia, aña-diendo cambios en el estilo de vida para reducir los factores de estréspsicosociales. Si no se obtiene una respuesta terapéutica adecuada sedebe actuar sobre el punto gatillo mediante infiltraciones con anestési-cos locales solos o con esteroides hasta un máximo de tres infiltracio-nes en tres semanas. Las infiltraciones de la musculatura profunda serealizarán en quirófano con radioscopia o ecografía. Si se consigue unalivio del dolor evidente pero de duración limitada es cuando la aplica-ción de toxina botulínica tipo A puede lograr una mejoría más prolon-gada en el tiempo. La dosificación es un punto vital, y varía según elmúsculo a infiltrar. Clásicamente se recomienda emplear un volumen deinyección mínimo con la máxima concentración de toxina, para reduciral máximo la difusión del fármaco en puntos no deseados y con el finde reducir la aparición de efectos adversos entre los que se incluye laresistencia secundaria a una reacción de antigenicidad del toxoide Bo-tulínico, y así la cantidad inyectada debe ser la mínima necesaria paraconseguir los objetivos clínicos.
31
SÍN
DR
OM
ES
MIO
FAS
CIA
LE
S.
LU
MB
AL
GIA
2
Mejoría completa Mejoría incompleta
> 2 mesesReevaluación Reinfiltración
Algoritmo de actuación ante un síndrome miofascial
CONSULTA UNIDAD DE DOLOR CRÓNICO.
Sospecha diagnóstica de síndrome miofascialy/o contractura musculatura superficial.
Sin mejoría.(Si EVA< 30%)
Mejoría completa. (Si EVA > 80%)
< 2 meses
Mejoría incompleta.(Si EVA 30-80%).
Tóxina Botulínica
Bloqueo diagnóstico conanestésicos locales
Sín mejoría
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 31

Contraindicaciones para su utilización.
Estas son varias, entre las que podemos destacar:
32
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
• Hipersensibilidad conocida a la toxina botulínica.• Embarazo y lactancia.• Tratamiento con antibióticos tipo aminoglucósidos o macrólidos.• Miastenia gravis.• Patologías neuromusculares que cursen condebilidad muscular.• Infecciones locales en el sitio de inyección.
Efectos adversos
La frecuencia de efectos adversos es de hasta un 16,9%, y estos ha-bitualmente son como un síndrome tipo gripal de 48 horas de evolu-ción y autolimitado, debilidad muscular y disfagia que en general es levey transitoria. En resumen, los efectos adversos asociados a su utiliza-ción han sido infrecuentes, transitorios y de poca gravedad, localizán-dose generalmente en la zona de inyección. Uno de los principales pro-blemas derivados de la utilización de la toxina botulínica radica en laaparición de hipotonía muscular local transitoria, debida a la administra-ción de cantidades excesivas y/o en localizaciones erróneas en zonascircundantes a la lesión.
La dosis máxima recomendada en humanos para una sesión de tra-tamiento es de 300 unidades (corresponde a 6 unidades/Kg en una per-sona de 50 Kg de peso). La DL50 por vía intramuscular en monos jóve-nes es de 39 unidades/Kg.
En la tabla de la siguiente página se exponen las dosis se empleo detoxina botulínica en los principales síndromes de dolor miofascial en lamusculatura profunda y superficial.
Precauciones especiales
Se recomienda llevar a cabo la reconstitución del vial y la preparaciónde la jeringa sobre toallas de papel con recubrimiento plástico para re-coger cualquier posible material vertido. La toxina se debe reconstituircon solución salina normal, estéril, sin conservantes (cloruro de sodio0,9% para inyección). Este producto se desnaturaliza por agitación vio-lenta o formación de burbujas, por lo que el disolvente se debe inyec-tar en el vial con suavidad, y una vez reconstituido es una solución clara,incolora a ligeramente amarillenta, libre de partículas. Una vez recons-tituido, la toxina botulínica se puede guardar en refrigerador (2-8°C)
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 32

DOSIS DE TOXINA BOTULÍNICA TIPO A EN SÍNDROME MIOFASCIAL
Músculo Límite de Dosisu.m. de BTXA
Temporal 15
ECM 15 -300
Escaleno Anterior 15 -100
Esplecnio 15 -100
Trapecio 20 -100
Elevador de la Clavícula 25 -100
Supraespinoso 25 -100
Infraespinoso 25
Deltoides 40
Dorsal Ancho 50 -100
Redondo Mayor 25 -75
Supinador Largo 25 -75
Biceps 75 -125
Palmar Mayor 10 - 50
Cubital Anterior 10 - 50
Psoas 50 -100
Cuadrado Lumbar 50 -100
Piramidal 30 - 200
Gastronemios 75 -150
Soleos 25 -75
Tibial Anterior 50 -100
Tibial Posterior 75 -125
hasta 24 horas antes de su utilización. Este producto es para un solouso, se deberá desechar cualquier resto de solución no utilizada. Parauna eliminación segura, todos los viales y jeringas utilizadas y materialvertido se deben someter a autoclave y la toxina residual se puede in-activar con una solución diluida de hipoclorito (0,5%) durante 5 minutos.
33
SÍN
DR
OM
ES
MIO
FAS
CIA
LE
S.
LU
MB
AL
GIA
2
ECM: Estenocleidomastoideo. BTXA: Toxina botulínica tipo A.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 33

LUMBALGIA CRÓNICA RECURRENTE
La lumbalgia y lumbociatalgia son síntomas, no enfermedades. Pue-den ser la manifestación clínica de diversas enfermedades con pronós-ticos muy diferentes y algunos de gravedad.
Prevalencia en población española adulta del 60-80%. En 1/3 es deintensidad importante, más frecuente en mujeres mayores de 60 años.En al 15% les obliga guardar cama y el 22% está incapacitado para laactividad laboral.
Clasificación• Según evolución:
– AGUDA: menos de 6 semanas– CRÓNICA: más de 3 meses. Si las crisis de lumbalgia son frecuentes,
más de 3 en 1 año, se puede considerar que el proceso se cronifica.
• Según características:
34
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
LOCALIZADO / IRRADIADO
Mecánico Relacionado con el movimiento y mejora con el reposo.
Radicular Con características neuropáticas.
Claudicante Aparece al caminar y se acompaña de pérdida de fuerza.
Inespecífico
• Según el diagnóstico: (señales de alarma)
SEÑALES DE ALARMA PARA ENFERMEDAD SISTÉMICA
• Dolor que aparece por 1.ª vez antes de los 20 años.• Dolor no influido por posturas.• Imposibilidad de flexionar 5.º• Deformidad de aparición reciente.• Mal estado general.• Antecedentes de cáncer, toma de drogas, SIDA, etc.• Antecedentes de traumatismo.
SEÑALES DE ALARMA PARA TRATAMIENTO QUIRÚRGICO
• Paresia relevante o progresiva bilateral.• Pérdida de control de esfínteres.• Anestesia en silla de montar.
DERIVACIÓN A NEUROCIRUGÍA• Si persiste el dolor de alta intensidad a pesar de todos los tratamientos
más de 6 semanas.• Si el dolor aparece solo con el movimiento, pero dura más de 6 meses
y con imágenes de estenosis.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 34

35
SÍN
DR
OM
ES
MIO
FAS
CIA
LE
S.
LU
MB
AL
GIA
2Guías de actuación terapéutica según la fisiopatologíade la lumbalgia
• Dolor discogénico (nervio sinuvertebral): Tratamiento conservador: Re-poso, medicación – Tratamiento mínimamente invasivo: bloqueo raízl2, RF u ozono intradiscal – Técnicas percutáneas de descompresión.
• Dolor facetario (ramo posterior nervio raquídeo): Tratamiento conser-vador – Bloqueos terapéuticos – Radiofrecuencia del ramo medial –Artrodesis.
• Dolor radicular (ramo anterior del nervio raquídeo): Tratamiento con-servador – Infiltraciones epidurales (vía lumbar, sacra) • Bloqueo radicular selectivo (transforaminal) – Técnicas de neuromodulación.
Tratamiento farmacológico
Aines• Más efectivos que el placebo en dolor lumbar agudo no complicado
pero no en pacientes con ciática aguda. Todos son eficaces tambiénen dolor crónico.
• Ibuprofeno 800 mg R 1 / 24 h., celecoxib 200 mg 1 / 24 h., etoricoxib30 - 60 mg 1 / 24 h., nabumetona 1g 1 / 24 h.
Relajantes musculares• Todos los relajantes son útiles para el dolor agudo y superiores a pla-
cebo pero no hay beneficio demostrado en dolor crónico aunque po-dría utilizarse en períodos cortos de tiempo
• Ciclobenzaprina 10 mg 1 - 3/24 h.Opioides• Útiles en dolor crónico no oncológico de moderado a grave donde
han fracasado otros tratamientos.• Hay una incidencia de abuso y adicción relativamente baja y escasa
tolerancia.• Tramadol, buprenorfina, fentanilo, oxicodona, oxicodona/naloxona,
hidromorfona, tapentadol y morfina.Coadyuvantes• Antidepresivos
– Pueden ser útiles para potenciar otros analgésicos y para mejorarel insomnio relacionado con el dolor.
– Parecen más eficaces en el dolor radicular que en el no irradiado,y cuando hay características neuropáticas.
– Amitriptilina 25 mg por la noche, duloxetina 30 mg 1 por la ma-ñana.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 35

• Antiepilépticos– Útiles para disminuir al hiperreactividad inducida por el dolor crónico.– Clonazepam 0,5 - 2 mg por la noche, pregabalina 25 - 75 mg 1 / 12 h.
PROTOCOLO DE TRATAMIENTO CON OPIOIDES MAYORES EN URGENCIASPaciente con dolor intenso EVA >7 que requiere tratamiento i.v.:• Tratamiento i.v. 50-100 ml de suero fisiológico con 2 g de metamizol
y 30 mg de ketorolaco o 50 mg de dexketoprofeno, a pasar en 20 -30 minutos.
• Perfusión i.v. 500 ml de suero fisiológico/glucosalino con 8 g de me-tamizol, 100 - 150 mg de dexketoprofeno y 10 mg de cloruro mórficoa 21 ml/h con rescates de cloruro mórfico 2 - 3 mg i.v. (máximo 2 -3 rescates en 2 - 3 h., reevaluar si supera estas dosis).
• Propuesta de tratamiento al alta:– Un opioide mayor de administración oral en dosis equivalente. – Pregabalina 75 mg 1 cada 12 h. (comenzando con 0 - 0 - 1 durante
5 - 7 días).– Rescates de tramadol en gotas 10 - 20 gotas si dolor.– AINEs de toma única, durante 7 - 10 días.
• Alternativas de opioides:• w Tramadol en dosis crecientes (formas de liberación retardada 75
a 200 mg) 1 / 24 h.• w Parche de buprenorfina 35 µg 1 / 96 h.• w Parche de fentanilo 25 µg 1/72 h.• w Oxicodona/naloxona 10/5 mg 1/12 h.• w Tapentadol 50 mg 1/12 h.• Informar al paciente de los posibles efectos secundarios (estreñi-
miento, somnolencia, mareos y náuseas, vómitos) y prevenirlos, yaque en muchas ocasiones van a causar el abandono del tratamiento.El estreñimiento es muy frecuente. Son útiles las recomenda cio-nes de ingerir abundante líquido, evitar el sedentarismo, uso de laxantes (macrogol). La incidencia de náuseas y vómitos suele aparecer al inicio del tratamiento. Será necesaria una profilaxis enaquellos pacientes que hayan tenido antecedentes con la toma de opioides (haloperidol, metoclopramida, ondansetrón). Oxicodona/ nalaxona minimiza la aparición de estreñimiento por lo que no seríanecesario, según su Ficha Técnica, el uso de laxantes de inicio, a noser que el paciente ya tuviese estreñimiento antes del tratamientocon el opioide.
• Revisión en 4 semanas por médico de AP / especialista corres pon -diente.
36
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 36

37
SÍN
DR
OM
ES
MIO
FAS
CIA
LE
S.
LU
MB
AL
GIA
2EVALUACIÓN CLÍNICA
Mécanica: derivar a Traumatología/Rehabilitación.Inflamatoria: derivar a Reumatología Infecciosa/Neoplástica/ Dolor Visceral Referido.Metabólica: Derivar a Medicina Interna.Psicógeno: Derivar a Salud Mental.Renta: Valorar por UVMI.
Derivacióna rehabilitación y/oUnidad del Dolor
Derivar a UrgenciasIngreso observación
Valoración por neurocirugía
Derivación urgente. Unidad decolumna Neurocirugía
LUMBOCIÁTICA
Lumbalgia Radioculopatia
Alteraciónarticular
Sindromefacetario
ToxinaRadiofrecuencia
DisfunciónSI
Radiofrecuencia
VertebroplastiaCifoplastia
EpidurolisisBRSEpidural
Infusión Intratecal Estimulación
Dolor no irradiado
Irradiación ciática
Señales de alarmapara tto. quirúrgico Exploración normal Signos clásicos
presentes
¿Qiuere intervenirse?
NO
SÍ
Bloqueo DX Bloqueo DX
IlliopsoasCuadrado
Sindromemiofascial
BRS L2bilateral
Discografia
Dolordioscogénico
Alteraciónósea
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 37

BIBLIOGRAFÍA:– Carmona L, Ballina J, Gabriel R, Laffon A, EPISER Study Group. The burden of
musculoskeletal diseases in the general population of Spain: Results from a natio-nal survey An Rheum Dis 2001; 60:1040-1045.
– Travell JG, Simons DG. Myofascial pain and dysfunction: the trigger point manual.Baltimore (MD): Williams and Wilkins; 1983.
– Simons D.G. The nature of myofascial trigger points Clin J Pain 1995; 11:83-84.
– Tough EA, White AR, Richards S, Campbell J. Variability of criteria used to diagnosemiofascial trigger point pain syndrome. Evidence from a review of the literature ClinJ Pain 2007; 23:278-86.
– Cohen SP, Mullings R, Abdi S. The pharmacologic treatment of muscle pain Anesthe-siology 2004; 101:495-26.
– Pereda CA, Usón Jaeger J, Carmona L. Revisión sistemática: ¿es recomendable elempleo de toxina botulínica como tratamiento del dolor en el síndrome miofascial?Reumatol Clin 2006; 2:173-82.
– Jabbari B, Difazio M, Ney J. Treatment of refractory low back pain with botulinumtoxin A: a prospective 14-month study. Am Acad Pain Med 2005; 47:107.
– Fairbank J, Couper J, Davies JB. The Oswestry low back pain questionnaire physio-therapy. Spine 1980; 66:271-3.
– Torres JC, Hernández JR, Ortiz E, Tenopala S. Toxina botulínica tipo A para el manejodel dolor en pacientes con síndrome de dolor miofascial crónico. Rev Soc Esp Dolor2010; 17:22-7.
38
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 38

39
DO
LO
R N
EU
RO
PÁ
TIC
O
2
Dolor neuropáticoDRA. ANA ISABEL NAVAJAS GÓMEZ DE ARANDA, DRA. BEATRIZ, MENOYO ALONSO y DRA. ANA VEGA SALVADOR
Dolor por lesión nerviosa ya sea central, periférico o simpático. Segúnla nueva definición propuesta en 2008 por Treede se definiría como “eldolor que aparece como consecuencia directa de una lesión o enferme-dad que afecta al sistema somatosensorial”.
CLÍNICA PATOGNOMÓNICA
El diagnóstico se basa fundamentalmente en la presencia de unaserie de signos y síntomas, que requieren una anamnesis detallada,junto a una exploración neurológica del territorio afecto.
Síntomas espontáneos• Parestesias: Sensación de hormigueo, adormecimiento, acorcha-
miento, etc.,• Disestesias: Sensación dolorosa anormal en ausencia de estímulo.• Dolor urente: Quemazón, escozor.• Dolor paroxístico o lancinante: calambres.
Signos evocados• Hiperalgesia mecánica: Dolor con pequeño estímulo nociceptivo.• Alodinia: Dolor inducido por un estímulo no doloroso (roce, presión,
térmico).
CARACTERÍSTICAS
• Mixto: Neuropático más nociceptivo.• Trastornos sensitivos, vegetativos y motores.• Marcado componente psicológico: perpetuación del dolor.• Tendencia a la Cronicidad.• Moderada respuesta a tratamiento.
Cuadros clínicos más frecuentes
• Neuropatía diabética.• Neuralgia postherpética.• Neuropatía isquémica.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 39

• Neuralgia facial.• Lumbociatalgia crónica.• Lumbociatalgia postlaminectomía.• Cervicobraquialgia crónica.• Síndromes dolorosos por atrapamiento nervioso (STC, meralgia pa-
restésica por atrapamiento del femorocutáneo, neuroma de Mortonpor afectación de los nervios plantares digitales, síndrome del desfi-ladero torácico...).
• Radiculopatías.• Síndrome de dolor regional complejo.• Dolor de origen central.
El tratamiento etiológico de la enfermedad de base causante del dolorneuropático constituye el primer paso de la actuación terapeútica sobredicho dolor.
OBJETIVOS DEL TRATAMIENTO
• Tratamiento precoz.• Disminución del dolor continuo y de las descargas paroxísticas.• Restablecer el descanso nocturno.• Minimizar los efectos secundarios.
40
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
PRIMER ESCALÓN Tratamiento farmacológico y local
SEGUNDO ESCALÓN
Bloqueos nerviosos:• Nervios periféricos y plexos.• Bloqueos simpáticos.• Bloqueos epidurales.• Bloqueos caudales.
TERCER ESCALÓN Simpatectomía:• Química.• Radiofrecuencia.
CUARTO ESCALÓN Estimulación medular (electrodos epidurales).
QUINTO ESCALÓN Infusión intratecal de medicamentos.
Protocolo de actuación en dolor neuropático
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 40

41
DO
LO
R N
EU
RO
PÁ
TIC
O
2
• Fármacos antidepresivos– 1. Tricíclicos (de primera elección):
MedicamentoDosis día
(mg)Número de dosis
Efectos adversos
PREGABALINA 150 - 600 2 Somnolencia.
GABAPENTINA 300-3600 3 Sedación.
TOPIRAMATO 25-400 2 Pérdida de peso, cálculos renales,acidosis, sedación, dificultades dememoria y atención.
OXCARBAZEPINA 300-2400 2 Hiponatremia, neutropenia.
CLONAZEPAN 0,5-2 1 (noche) Sedación, adicción, tolerancia,dependencia.
CARBAMACEPINA 100 -1600 3 Hiponatremia, neutropenia.
MedicamentoDosis día
(mg)Número de dosis
Efectos adversos
AMITRIPTILINA 10-25 mg/d 1 (noche)
Boca seca, sudoración, mareo, sedación, visión borrosa, estreñi-miento, hipotensión ortostática, taquicardia, arritmia, temblores,nerviosismo.
IMIPRAMINA 20-400mg/dia 2
Igual que amitriptilina. Ambos con-traindicados en estados bipolares ymaníacos, IAM reciente, bloqueoscardiacos y arritmias, epilepsia,glaucoma de ángulo estrecho, hi-pertiroidismo, insuficiencia hepática.
MedicamentoDosis día
(mg)Número de dosis
Efectos adversos
PAROXETINA 10-80 1 (mañana)
Anorexia, náuseas, vómitos, dismi-nución de la líbido, cefaleas.
FLUOXETINA 20-80 1 Igual al anterior.
MedicamentoDosis día
(mg)Número de dosis
Efectos adversos
DULOXETINA 30-120 1-2Anorexia, mareo, somnolencia,náuseas, sequedad de boca, estre-ñimiento, disminución de la líbido.
VENLAFAXINA 37,5-225 2-3 Similares al anterior.
– 2. Inhibidores selectivos de la recaptación de la serotonina:
– 3. Inhibidores de la recaptación de adrenalina-serotonina:
Tratamiento farmacológico• Fármacos antiepilépticos (FAE)
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 41

• Tratamiento local:1. Capsaicina 0,0075%, 3 ó 4 aplicaciones diarias.2. EMLA. 3. Parches de lidocaína.4. Iontoforesis.5. Estimulación nerviosa eléctrica transcutánea ó TENS.6. Fisioterapia, terapias manuales, quiropraxia.
• Anestésicos locales intravenosos (ALIV):1. 10 días: Lidocaina intravenosa: 1° dia: 100 mg.
2° día: 200 mg.Resto: 300 mg/24 h en 100 ml (1 h).
2. Mantenimiento: Mexiletina oral 200 mg/8-12 h.
• AINEs:1. Dexketoprofeno 50 mg de rescate.
• Antagonista NMDA:1. Ketamina 1,5 mg/kg en 3 dosis
• Benzodiacepinas:
42
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
• Corticoesteroides:1. Prednisona 10-20 mg/día.2. Dexametasona 2-4 mg/día
• Agonistas de receptores GABA:1. Baclofeno 10-200 mg/día en 3 dosis. Espasticidad.
• Opiáceos:1. Menores: Tramadol 50-400 mg/día.2. Mayores:
– Oxicodona – Oxicodona/naloxona– Fentanilo– Hidromorfona– Morfina
MedicamentoDosis día
(mg)Número de dosis
Efectos adversos
ALPRAZOLAM 0,75-1,5 1Incoordinación motora, somnolencia,amnesia anterograda, desorienta-ción, delirio.
DIAZEPAM 5-20 2 Similares al anterior.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 42

43
DO
LO
R N
EU
RO
PÁ
TIC
O
2– Metadona– Tapentadol
Los opioides con más evidencias en el dolor neuropático son Oxico-dona y Tramadol.
Algoritmo básico de tratamientoSegún diversas guías clínicas, éste se basa en un primer escalón en
el que se puede situar Pregabalina/Gabapentina ó ADT (Amitriptilina) /inhibidor dual de serotonina y noradrenalina (Duloxetina), y si no es su-ficiente, plantear asociación de ambos grupos terapéuticos y valorar untercer grupo como son los opioides.
• Fármacos de primera línea (grado de recomendación A):– ADT (Amitriptilina en menores de 65 años, no cardiopatas).– IRSN (Duloxetina, Venlafaxina).– FAE (Gabapentina, Pregabalina).– Parches de Lidocaína al 5% (en caso de dolor neuropático perifé-
rico local con areas limitadas de alodinia).Se recomienda empezar el tratamiento con uno o más de los fárma-
cos anteriores, y en caso de DN por cáncer, DN agudo o episodios dedolor irruptivo, asociar tramadol u opioides mayores (Morfina, Oxico-dona, Oxicodona/Naloxona, Fentanilo, Metadona, Tapentadol).
• Fármacos de segunda línea (grado de recomendación A):– Tramadol.– Oxicodona.
• Fármacos de tercera línea:– Otros antiepilépticos (carbamazepina, topiramato, etc.).– Antagonistas de NMDA.
• Dolor leve:– FAE + AD + AINE de rescate.
EJEMPLO • Gabapentina 300 mg/8 h ó Pregabalina 75 mg/12 h.• Amitriptilina10-25 mg/noche ó Duloxetina 30 mg/24 h.
ó Venalafaxina R 75 mg/24 h.• Dexketoprofeno 50 mg.
• Dolor moderado:– Aumentar dosis FAE y ADT más AINE de rescate.– Opiáceo débil + IS + tratamiento local.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 43

• Dolor grave:– Aumentar dosis de FAE ó asociar dos FAE a dosis menores.
• ADT + IS + tratamiento local + AINE rescate.• Opiáceos mayores.
44
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2EJEMPLO • Gabapentina 400 mg/8 h ó Pregabalina 150 mg/12 h.
• Amitriptilina 25-50 mg/noche ó Duloxetina 60 mg/24 h. ó Venlafaxina R 150 mg/24 h.
• Dexketoprofeno 50 mg.• Loracepam 1 mg/noche.• Tramadol 150-400 mg/dia.• Capsaicina/Iontoforesis/TENS/parches de lidocaina.
EJEMPLO • Gabapentina 600 mg/8 h. ó Gabapentina 300 mg/8 h. más Topiramato50 mg/12 h. Pregabalina 150 mg/12 h. más Topiramato 50 mg/12 h.
• Amitriptilina 25 mg/noche ó Duloxetina 60 mg/12 h. ó VenlafaxinaR 150 mg/24 h.
• Dexketoprofeno 50 mg.• Loracepam 1 mg/noche.• Capsaicina/EMLA/Lontoforesis/TENS/parches de lidocaina 5%.• Oxicodona/Naloxona 10-20 mg/12 h. ó Fentanillo 25 µg/72 h.
ó Morfina 30-60 mg/12 h.
• Neuropatia diabética periferica (según las guías NICE 2010):a) Duloxetina 60-120 mg/d (si existe contraindicación:
ADT 10-75 mg/d).b) Si falla:
• Cambiar Duloxetina por Amitriptilina• Añadir Pregabalina (150-600 mg/d).
c) Si falla: • Asociar Tramadol (50-400 mg/d).• Lidocaina tópica.
DOLOR NEUROPÁTICO
PERIFÉRICO
ACV• Pregabalina• Gabapentina
Opioides• Tramadol• Oxicodona• Otros
ADT• Amitriptilina• Nortriptilina• Imipramina
ISRN• Duloxetina• Venlafaxina
Fármacos tópicos:• Lidocaina• Capsaicina
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 44

45
DO
LO
R N
EU
RO
PÁ
TIC
O
2BIBLIOGRAFÍA:– Torres, L M; Pérez-Bustamante, F; Román, D; Calderón, E; Vidal, M A: Capsaicina tó-
pica en el tratamiento del dolor neuropático. Rev Soc Esp Dolor 11 (2004);5 :306 – 318
– Finnerup NB, Otto M, McQuay HJ, Jensen TS, Sindrup SH. Algorithm for neuropathicpain treatment: an evidence based proposal. Pain. Dec 5,2005;118(3):289-305.
– Argoff CE, Backonja MM, Belgrade MJ, et al. Consensus guidelines: treatmentplanning and options. Diabetic peripheral neuropathic pain. Mayo Clin Proc. Apr2006;81(4 Suppl):S12-25.
– Nieto, M J; Cruciani, R A: Fisiopatología y tratamiento del dolor neuropático: avancesmás recientes. Rev Soc Esp Dolor 13 (2006);5 :312 – 327
– Serra J. Concepto de dolor neuropático. En: Serra Catafau J, ed. Tratado de dolorneuropático. Madrid: Ed. Panamericana;2007, p17-26.
– Gajraj NM. Pregabalin: its pharmacology and use in pain management. Anesth Analg.Dec 2007;105(6):1805-15.
– Moulin DE, Clark AJ, Gilron I, et al. Canadian Pain Society. Pharmacological manage-ment of chronic neuropathic pain-consensus statement and guidelines from the Canadian Pain Society. Pain Res Manag. Spring 2007;12(1):13-21.
– Vidal, M; Ribera, M V; Vidal, M A; Gálvez, R; Ma, V; :Patrones de uso de los opioidesmayores en el dolor de origen neuropático. Rev Soc Esp Dolor 14 (2007);4 :266 – 273
– Treede RD, Jensen TS, Campbell JN, Cruccu G, Dostrovsky JO, Griffin JW, et al.Neuropathic pain. Redefinition and a grading system for clinical and research purpo-ses. Neurology.2008;70(18):1630-5.
– Martinez-Salio A, Gómez de la Cámara A, Ribera MV, Montero J, Blanco E, ColladoA, et al. Diagnóstico y tratamiento del dolor neuropático. Conferencia de consenso.Med Clin (Barc).2009;133(16):629-36
– Aliaga L, Baños JE, Barutell C, Molet J, Rodríguez de la Serna A. Tratamiento deldolor. Teoria y práctica. 3ª edición. Barcelona: Publicaciones Permanyer 2009.
– González Escalada JR, Rodríguez MJ, Camba A, Portoles A, Lopez R. Recomendacio-nes para el tratamiento del dolor neuropático. Rev Soc Esp Dolor. 2009; 16(8)445-67.
– Samper D. Manejo farmacológico del dolor neuropático. Recomendaciones basadasen la evidencia. Actual Av Dolor 2009;3:20.
– O'Connor AB, Dworkin RH. Treatment of neuropathic pain: an overview of recentguidelines. Am J Med. Oct 2009;122(10 Suppl):S22-32.
– Ramírez Tapia, Y, Hernández Pérez, A.L., Kassian Rank, A.A., Juárez Pichardo, J.S.Comparación de la eficacia en el alivio de dolor neuropático crónico agudizado conoxicodona más lidocaína intravenosas frente a tramadol más lidocaína intravenosas.Rev Soc Esp Dolor 16 (2009);6 :307 – 313.
– Segado Jiménez I, Prieto Gutiérrez J.M., Peralta Espinosa E., Castro Bande M., GómezGutiérrez I., Cánovas Martínez L. Eficacia analgésica de la asociación duloxetina máspregabalina en el dolor neuropático: experiencia en 60 casos. Rev Soc Esp Dolor 16(2009);7:381–385.
– López, R., Portolés, A., Camba, M. A., Rodríguez, M. J., González-Escalada, J. R. Recomendaciones para el tratamiento del dolor neuropático. Rev Soc Esp Dolor 16(2009);8:445 – 467.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 45

46
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2– Haanpää M, Treede RD. Diagnosis and classification of neuropathic pain. Pain Clinical
Updates.2010;18(7):1-6.
– Samper D, Monerris MM, Homs M, Soler M. Etiología y manejo de la neuropatía diabética dolorosa. Rev Soc Esp Dolor.2010;17(6):286-96.
– Dworkin RH, O'Connor AB, Audette J, et al. Recommendations for the pharmacolo-gical management of neuropathic pain: an overview and literature update. Mayo ClinProc. Mar 2010;85(3 Suppl):S3-14.
– Attal N, Cruccu G, Baron R, et al. European Federation of Neurological Societies.EFNS guidelines on the pharmacological treatment of neuropathic pain: 2010 revi-sion. Eur J Neurol. Sep 2010:17(9):1113-e88.
– National Institute for Health and Clinical Excellence (2010) Neuropathic pain: the phar-macological management of neuropathic in adults in non-specialist settings. London:National Institute for Health and Clinical Excellence.
– Finnerup NB, Sindrup SH, Jensen TS. The evidence for pharmacological treatmentof neuropathic pain. Pain.2010;150:573-81.
– Bril V, England J, Franklin GM, et al. Evidence-based guideline: Treatment of painfuldiabetic neuropathy: Report of the American Academy of Neurology, the AmericanAssociation of Neuromuscular and Electrodiagnostic Medicine, and the AmericanAcademy of Physical Medicine and Rehabilitation. Neurology. Apr 11 2011.
– Elmofty DH, Anitescu M, Buvanendran A. Best practices in the treatment of neuro-pathic pain. Pain Manag 2013 Nov;3(6):475-83.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 46

47
DO
LO
R O
NC
OL
ÓG
ICO
2
Dolor oncológicoDR. FRANCISCO GARCÍA VILLALBA, DRA. IRENE JIMÉNEZ AYALA yDR. ALBERTO QUIRANTE PIZARRO
El dolor es el síntoma más frecuente en el cáncer.Está presente en 1/4 de los pacientes en el momento del diagnós-
tico, en 1/3 de los que están siendo sometidos a tratamiento y en 3/4de los pacientes con enfermedad avanzada.
CLASIFICACIÓN DEL DOLOR ONCOLÓGICO
Dolor basal
Dolor continuo, que precisa una medicación pautada, no a demanda,por lo general progresiva y siempre con la posibilidad de tener que ad-ministrar para su control, dosis "de rescate" o fármacos coadyuvantes,ante su reactivación.
Dolor iatrogénico
Originado por los tratamientos a los que se somete el paciente, prin-cipalmente radioterápicos (radiodermitis, mucositis, dolores neuropáti-cos y/o quimioterápicos (mucositis, dolor neuropático).
Dolor irruptivo
Se define como cualquier exacerbación de dolor que presenta un pa-ciente con un dolor de base que está controlado con tratamiento ade-cuado.
El dolor puede ser espontáneo o estar desencadenado por los movi-mientos, esfuerzos o ciertas maniobras (defecación, tos,…) siendo ca-talogado, en este caso, como dolor incidental.
Si el dolor aparece sin una causa desencadenante clara, se denominaespontáneo.
Según las series consultadas la prevalencia de dolor irruptivo oscilaentre el 52 y el 89% de los pacientes con dolor oncológico; esta gran va-riabilidad es debida a la falta de consenso en la definición, aunque tam-bién influye el ámbito donde se haya realizado el estudio (hospitalizaciónversus atención primaria), e incluso del país donde se haga la encuesta.
El dolor irruptivo está producido por el cáncer en el 75% de los casosaproximadamente, un 20% son secundarios a la terapia antineoplásica
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 47

y entre un 4-19% no hay una correlación con la enfermedad ni el trata-miento.
• • El dolor irruptivo será bien tratado si es bien diagnosticado.
La clave para el diagnóstico es identificar la causa, que va a permitircatalogar el dolor irruptivo como incidental o espontáneo.
Además de utilizar las escalas de medición de la intensidad deldolor, como la Escala Visual Analógica (EVA) u otras, es fundamentalanalizar los factores desencadenantes del dolor, tiempo de instaura-ción y duración, características del dolor, factores que promueven ali-vio del mismo y la correlación entre el dolor y la dosificación de lapauta analgésica.
Es primordial utilizar un fármaco con un tiempo de vida media corto y,escoger una vía de administración adecuada con la finalidad de poderevaluar la respuesta analgésica en poco tiempo. Los opioides como lamorfina y el fentanilo han demostrado según el tipo de presentación,que son efectivos para este tipo de dolor. La administración de fentanilopor vía transmucosa, sublingual e intranasal han demostrado efectividadsimilar a la morfina vía parenteral (endovenosa, subcutánea) o espinal.
Es importante remarcar que cualquier protocolo analgésico para eldolor oncológico no es completo si no dispone de una pauta para el dolor basal y otra para las crisis de dolor, las denominadas dosis derescate.
48
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
RECOMENDACIONES ACERCA DE DIFERENTES ESTRATEGIASANTE EL DOLOR IRRUPTIVO ONCOLÓGICO
• Los pacientes con dolor oncológico deben ser evaluados para comprobar sipresentan dolor irruptivo.
• Los pacientes diagnosticados de dolor irruptivo deben ser tratados específica-mente.
• El tratamiento del dolor irruptivo debe ser individualizado.• Se debe tratar la causa subyacente de su dolor.• Se deben tratar/evitar los desencadenantes del dolor irruptivo. • Si el paciente no está adecuadamente tratado se debe considerar la modificación
de la medicación de base. • Los opioides son la medicación más adecuada para tratar el dolor irruptivo. • Se debe titular la medicación para tratar el dolor irruptivo (grado B).• Se pueden emplear medios no farmacológicos para tratar episodios de dolor
irruptivo.• Se pueden emplear analgésicos no opioides para tratar episodios de dolor irruptivo.• Las técnicas intervencionistas son útiles en el manejo de dolor irruptivo. • Se debe reevaluar el tratamiento del dolor irruptivo.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 48

49
DO
LO
R O
NC
OL
ÓG
ICO
2Dolor refractario
Entre el 10 y el 15% de los pacientes oncológicos van a manifestaruna respuesta pobre o inadecuada a los tratamientos farmacológicoshabituales.
Estos pacientes, que no van a obtener un alivio completo o aceptablede su dolor, presentarán de forma mantenida un valor en la Escala Ana-lógica Visual por encima de 7 cm a pesar de los preceptivos cambios detratamiento, por lo deberían establecerse signos de alerta que sean ca-paces de identificarlos y permitan ser derivados precozmente a los cen-tros especializados.
Se debería establecer un algoritmo de tratamiento de este síndrome:
1. Utilización de coadyuvantes.2. Utilización de los fármacos opioides en dosis altas.3. Rotación de opioides.4. Medidas específicas paliativas: esteroides, radioterapia, cirugía paliativa, verte-
broplastia...5. Utilización de opioides por vía subcutánea.6. Utilización de fármacos poco comunes: inhibidores del N-metil-D-aspartato
(NMDA)…7. Estimulación eléctrica transcutánea.8. Bloqueos nerviosos tanto periféricos como de plexos. Bloqueos simpáticos.9. Radiofrecuencia de nervios, ganglios dorsales, simpáticos y centrales.
10. Estimulación eléctrica medular y supramedular.11. Infusiones intratecales de fármacos tanto opioides como anestésicos locales,
clonidina, ketamina, baclofeno, midazolam, betametasona y ziconotida.12. Cirugía ablativa.
SÍNDROMES DE DOLOR ONCOLÓGICO
Dolor óseo
Es el más frecuente. Las metástasis del cáncer de mama, pulmón,próstata, y el mieloma múltiple son sus principales causas. Las metás-tasis suelen afectar a la columna vertebral, cráneo, húmeros, costillas,pelvis y fémures. La gammagrafía suele ser la prueba diagnóstica deelección, seguida de resonancia magnética.
Dolor de espalda
El desarrollo de dolor de espalda en un paciente con cáncer indicaque pueden existir metástasis.
El dolor de espalda sin compromiso neurológico puede ser estudiadomediante una radiografía simple que detecta aproximadamente el 70%
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 49

de las lesiones vertebrales. La TAC o la resonancia magnética estaránindicadas si la radiografía simple es normal y existe una sospecha altade lesión.
El dolor de espalda rápidamente progresivo o con compromiso neu-rológico, es una urgencia por las secuelas que pueden con llevar el re-traso diagnóstico. Suele ser necesario iniciar tratamiento con corticoidesintravenosos a dosis altas y valorar la necesidad de radioterapia o ciru-gía urgente.
Dolor abdominal y pélvico
El dolor es de tipo visceral, las náuseas y vómitos son síntomasacompañantes.
El cáncer de recto y del tracto genitourinario suelen causar dolor pél-vico.
El cáncer de páncreas produce dolor abdominal, en estadios avanza-dos, en el 90% de los pacientes. Otras causas frecuentes de dolor ab-dominal son la radioterapia y las adherencias secundarias a cirugía.
Dolor postquirúrgico
Existen cuatro síndromes dolorosos típicos tras cirugía oncológica.Tienen características de dolor neuropático y su empeoramiento puedeindicar recidiva del cáncer.• Dolor postmastectomía: Es descrito como quemazón y sensación de
opresión en la axila y parte superior del brazo.• Dolor postamputación de una extremidad: Puede ser dolor del muñón,
del miembro fantasma o ambos. Es más frecuente en la amputaciónde miembros inferiores.
• Dolor postoracotomía: Las causas del dolor son la lesión de nervios in-tercostales y de las articulaciones costocondrales y costovertebra-les. El dolor en el brazo ipsilateral suele producirse por lesión de losmúsculos dorsal ancho y serrato anterior.
• Dolor postdisección radical del cuello: Es debido a lesión del plexo cervi-cal. Se localiza en la cara anterolateral del cuello y se irradia al hombro.
Plexopatía braquial
Las manifestaciones clínicas habituales son dolor de hombro y brazo,síndrome de Horner y/o debilidad y atrofia de los músculos de la mano.Las causas más frecuentes son el síndrome de Pancoast, en el contextode un cáncer de pulmón o de mama, y la radioterapia.
50
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 50

51
DO
LO
R O
NC
OL
ÓG
ICO
2Se deben contemplar otras causas no relacionadas con cáncer, tales
como osteoartritis, bursitis del hombro y radiculopatías cervicales, cuyoabordaje terapéutico es radicalmente diferente.
Plexopatía lumbosacra
Se caracteriza por dolor, que puede irradiarse, y debilidad de losmiembros inferiores. Pueden existir alteraciones en la función de la ve-jiga urinaria y/o en la defecación. Los tipos de cáncer que producen esteproblema son los tumores pélvicos, sarcomas, linfomas y metástasisde cáncer de mama, así como recidivas o localizaciones retroperitonea-les, que suelen dar esta sintomatología muy precozmente. La valora-ción diagnóstica viene dada por la RMN si existen datos de irritación ra-dicular, si no es así se puede iniciar la aproximación diagnóstica conradiología convencional o gammagrafía.
Plexopatía cervical
El dolor se localiza en el oído y en la cara anterior del cuello. Puedeacompañarse de síndrome de Horner y/o parálisis del nervio frénico.
Neuropatía periférica
El cáncer puede afectar directamente a cualquier nervio. La neuropa-tía sensorial dolorosa es un síndrome paraneoplásico asociado a cáncerde pulmón de células pequeñas, de mama, ovario y colon. El mielomamúltiple se asocia con frecuencia a neuropatía dolorosa sensorio-mo-tora. La quimioterapia con cisplatino, taxanes y alcaloides de la vincaproducen con frecuencia neuropatía periférica dolorosa con disestesias,
CLAVES EN EL TRATAMIENTO DEL DOLOR ONCOLÓGICO• El primer tratamiento del dolor debido al cáncer es el propio tratamiento oncológico
que al curar o reducir el tumor alivia también el dolor.• Es esencial que el paciente sometido a terapia para el cáncer sea conocedor de
que el tratamiento de su dolor no solo no interfiere con la terapia curativa sino queciertamente colabora con ella.
• Siempre se debe investigar el origen del dolor en el paciente oncológico, ya queen ocasiones puede no estar relacionado con el cáncer.
• Antes de iniciar el tratamiento analgésico se debe realizar una correcta evaluacióndel cuadro clínico, del estado anímico y físico, y de las circunstancias que rodeanal paciente.
• Tras su diagnóstico y evaluación, el dolor oncológico tiene tratamiento y se puedecontrolar. Ante el dolor refractario el paciente debe ser remitido lo más precoz posible al especialista en el tratamiento del dolor.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 51

sensación de quemazón en los pies, manos y alteraciones en la sensi-bilidad vibratoria y propioceptiva.
USO DE OPIOIDES EN EL TRATAMIENTO DEL DOLOR ONCOLÓGICO: RECOMENDACIONES BASADAS EN LA EVIDENCIA
¿Qué opioide es de primera elección?
No existen importantes diferencias entre morfina, oxicodona, oxico-dona/naloxona, tapentadol e hidromorfona administradas por vía oral ycualquiera de éstas pueden ser de primera elección para dolor mode-rado-grave en el dolor oncológico. Sin embargo la asociación oxico-dona/naloxona ha demostrado presentar menos efectos adversos gas-trointestinales, especialmente estreñimiento.
Recomendaciones para la titulación con opioides
Las fórmulas orales de liberación inmediata y retardada de morfina,oxicodona, oxicodona/naloxona, tapentadol e hidromorfona pueden uti-lizarse para la titulación. La programación de la titulación de ambas for-mas de formulación debería ser suplementada con formas de liberaciónoral inmediata.
Recomendaciones para el uso de opioides transdérmicos
El fentanilo y la buprenorfina transdérmica son alternativas a los opioi-des orales. Para los pacientes con dificultad para la vía oral es una op-ción efectiva y no invasiva. Los opioides transdérmicos, según la mayo-ría de recomendaciones, se deben utilizar en pacientes con necesidadesestables de opioides.
Recomendaciones para el empleo de metadona
La metadona tiene una compleja farmacocinética con una impredeci-ble vida media. Puede ser utilizada como primera o última opción parael dolor oncológico moderado a grave. Debería ser utilizada sólo por pro-fesionales experimentados.
Recomendaciones para la rotación de opioides
Aquellos pacientes que recibiendo opioides no consigan un adecuadoalivio del dolor y/o presenten efectos secundarios graves o de difícil ma-nejo, podrían beneficiarse de un opioide alternativo.
Las dosis equianalgésicas son específicas para aquellos pacientes enlos que la analgesia con el primer opioide sea satisfactoria. Sin embargo,
52
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 52

53
DO
LO
R O
NC
OL
ÓG
ICO
2cuando el opioide es sustituido por una analgesia deficiente y/o excesi-vos efectos secundarios, la dosis de inicio debería ser inferior a lo indi-cado en las tablas de equianalgesia. En todos los casos la dosis necesa-ria debe ser titulada en concordancia con la respuesta clínica individualde cada paciente.
Alternativas a la vía oral en la administración de opioides
La vía subcutánea es simple y efectiva para la administración de mor-fina. Debería ser la primera vía elección alternativa para aquellos pacien-tes incapaces de utilizar la vía oral o transdérmica.
La administración intravenosa debería ser considerada cuando la víasubcutánea esté contraindicada (edema periférico, alteraciones de la co-agulación, pobre circulación periférica y necesidad de altos volúmenesy dosis).
La administración intravenosa debería ser utlizada para la titulaciónde opioides cuando sea necesario un control rápido.
La administración espinal (epidural o intratecal) de opioides en combi-nación con anestésicos locales o clonidina sería aconsejable en pacientescon analgesia inadecuada o con efectos secundarios adversos a pesarde un uso óptimo de oral y parenteral de opioides y fármacos no opioides.
Uso de opioides en dolor irruptivo oncológico
Las exacerbaciones del dolor como resultado de un mal control deldolor basal deberían ser tratadas con dosis adicionales de opioides de li-beración rápida.
El dolor irruptivo puede ser manejado con opioides orales de libera-ción rápida o con preparaciones de fentanilo bucales o intranasales. Enla mayoría de casos estas últimas formulaciones son preferibles a losopioides orales por su rapidez de acción y menor duración.
Las formulaciones de vida media corta podrían ser utilizadas para eltratamiento de los episodios predecibles de dolor irruptivo, entre 20 ó 30minutos antes.
Efectos secundarios del uso de opioides
Algunos fármacos antidopaminérgicos (haloperidol) y otros fármacos(metoclopramida), deberían ser utilizados para el tratamiento de la eme-sis inducida por opioides.
Rutinariamente deberían prescribirse laxantes para el manejo o profi-laxis del estreñimiento inducido por opioides. Ningún laxante parece su-
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 53

perior a otro. Una combinación de fármacos con diferentes modos deacción parece ser más eficaz en el estreñimiento resistente a un fár-maco aislado. Desde hace relativamente poco tiempo disponemos depreparados de oxicodona/naloxona que, manteniendo la analgesia po-tente del opioide (oxicodona) previene el estreñimiento asociado al usodel opioide (por acción de la naloxona)
La metilnaltrexona administrada de forma subcutánea debería serconsiderada en el tratamiento del estreñimiento inducido por opioidescuando los laxantes tradicionales no son efectivos.
El metilfenidato puede ser utilizado para mejora la sedación inducidapor opioides pero el umbral entre los efectos deseables y los indesea-bles es estrecho.
El delirio, alucinaciones, mioclonus y la hiperalgesia, podrían ser tra-tados con una reducción o rotación de opioides.
Empleo de opioides en pacientes con fracaso renal
En pacientes con severa afectación de la función renal (filtración glo-merular< 30 ml/min) los opioides deberían ser usados con precaución.El opioide de primera elección debería ser el fentanilo o la buprenorfinaadministrados de forma subcutánea o intravenosa a dosis bajas con unaconsiguiente titulación.
AINEs y coadyuvantes
La adición de AINEs a los opioides puede mejorar la analgesia o re -ducir la dosis requerida de los opioides. Sin embargo, deberían estarrestringidos en pacientes ancianos y en aquellos con fallo renal, hepá-tico o cardíaco, por sus efectos adversos. El paracetamol sería de elec-ción en comparación con el resto de AINEs pero su eficacia no está biendocumentada.
La amitriptilina o la gabapentina deberían ser consideradas para pa-cientes con dolor neuropático oncológico que responde parcialmente ala analgesia con opioides.
BIBLIOGRAFÍA:– Hanks GW, Conno F, Cherny N, Hanna M, Kalso E, McQuay HJ, et al. Morphine and
alternative opioids in cancer pain: the EAPC recommendations. Br J Cancer 2001; 84:587-93
– González-Escalada, J. R. et al. Código de buena práctica para el control del dolor oncológico. Rev. Soc. Esp. Dolor, Abr 2011, vol.18, no.2, p.98-117
54
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 54

55
CE
FAL
EA
S Y
AL
GIA
S F
AC
IAL
ES
. C
EFA
LE
A P
OS
TP
UN
CIÓ
N
2
Cefaleas y algias faciales. Cefalea postpunciónDR. ALBERTO QUIRANTE PIZARRO, DRA. TERESA MUÑOZ MARTÍN yDRA. FRANCISCA LÓPEZ RODRÍGUEZ
Cefalea Cualidad Localización Duración Frecuencia Clínica
M. sin aura Pulsátil Uni/bilateral 6-48 h. Esporádica Náuseas,vómitos
M. con aura Pulsátil Unilateral 3-12 h. Esporádica Déficitstransitorios
C. en racimos Urente Focal 15-120 min. En racimos Lagrimeo,Horner
C. psicógena Opresiva Difusa Constante Constante Depresión,ansiedad
N. Trigémino Lancinante Ramas V Breve Varias al día
CEFALEAS PRIMARIAS: SIN LESIÓN CEREBRAL SUBYACENTE
• Migraña.• Cefalea tensional.• Cefalea en racimos.• Hemicraneal paroxística crónica.• Miscelánea: Cefalea punzante idiopática, Cefalea por compresión ex-
terna, Cefalea benigna por la tos, Cefalea asociada al ejercicio físico.• Cefalea crónica diaria.
CEFALEAS SECUNDARIAS: CON ALTERACIÓN CEREBRAL SUBYACENTE
• Traumatismo craneal.• Trastornos vasculares.• Enfermedad intracraneal de origen no vascular.• Ingesta o supresión de determinadas sustancias.• Trastornos metabólicos.• Alteración de las estructuras faciales o craneales (ojos, oídos, nariz y
senos, mandíbulas...).• Neuralgia craneal y facial.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 55

Criterios diagnósticos y diagnóstico diferencial de las cefaleassegún el perfil temporal
Cefalea aguda de reciente comienzo• Inicio súbito (hasta 30 min).• Intensidad muy grave.• Ausencia de episodios similares previos.• Localización bilateral y difusa o frontooccipital.• Aumento de la cefalea con la maniobra de Valsalva.• Rigidez de nuca.• Náuseas y vómitos.
Diagnóstico diferencial cefalea aguda:– HSA (Hemorragia subaracnoidea aneurismática).– Meningitis y encefalitis aguda.– ACVA (Accidente cerebrovascular agudo).– Cefalea vascular.
56
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2CRITERIOS DE GRAVEDAD O MANIFESTACIONES CLÍNICAS
DE ALARMA EN UNA CEFALEA• Cefalea intensa de inicio agudo.• Cefalea de reciente comienzo en personas mayores de 40 años.• Cambio reciente de una cefalea crónica, sin motivo aparente, en su frecuencia,
intensidad, duración o localización.• Cefalea subaguda de frecuencia y/o intensidad creciente.• Unilateralidad estricta (excepto cefalea en racimos, hemicraneal paroxística
crónica, neuralgia occipital, neuralgia del trigémino y hemicráneal continua).• Cefalea que empeora con el sueño, en decúbito o maniobras de Valsalva.• Falta de respuesta a los tratamientos habituales.• Cefalea asociada a signos de disfunción neurológica (alteraciones del comporta-
miento y carácter, focalidad neurológica, crisis comiciales, papiledema, fiebre,rigidez de nuca y/o signos meníngeos positivos).
• Cefalea desencadenada exclusivamente por la tos o el esfuerzo.• Migraña con áurea cuyo déficit neurológico focal no es cambiante en lateralidad ni
en expresividad clínica.• Cefalea crónica diaria de inicio reciente.
PARA EVALUAR LA GRAVEDAD POTENCIAL DE UNA CEFALEA EL PRINCIPAL PARÁMETRO ES SU CURSO TEMPORAL DISTINGUIENDO
LOS DISTINTOS GRUPOS SEMIOLÓGICOS• Cefalea aguda de reciente comienzo (carácter de urgencia).• Cefalea aguda recurrente (migraña).• Cefalea subaguda regresiva (orgánica).• Cefalea crónica no progresiva (tensional).
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 56

57
CE
FAL
EA
S Y
AL
GIA
S F
AC
IAL
ES
. C
EFA
LE
A P
OS
TP
UN
CIÓ
N
2– Ingesta excesiva de alcohol.– Asociada a procesos febriles.– Cefalea postpunción lumbar.– Cefalea coital benigna y tusígena.– Arteritis de la arteria temporal.– Encefalopatía hipertensiva.– Trombosis de senos venosos.– Causa ocular u ORL.
Cefalea aguda recurrente• Inicio agudo o subagudo.• Intensidad severa.• Presencia de episodios de cefaleas similares previas.• Carácter pulsátil.• Predominantemente hemicraneal.• Asociado a: Fotofobia, náuseas y/o vómitos, lagrimeo, rinorrea o tapo-
namiento nasal.• Primer episodio suele ocurrir a los 15-40 años.• Exploración neurológica normal con ausencia de focalidad.• Duración con o sin tratamiento: min-72 horas.
Diagnóstico diferencial:– Migraña.– Cefalea en racimos.– Neuralgia del trigémino.
Cefalea crónica progresiva• Inicio subagudo, desde molestia leve hasta cuadros más graves.• Progresión lenta en días-semanas.• Localización bilateral frontooccipital u holocraneal.• Intensidad moderada.• Cefalea continua más intensa por las mañanas.• Presencia de papiledema en los estadios más avanzados.• Puede haber déficit neurológico focal en la exploración.
Diagnóstico diferencial:– Tumores supra e infratentoriales.– Hematoma subdural.– Absceso cerebral.– Pseudotumor cerebral.– Trombosis de los senos venosos.– Fármacos: Retirada de la medicación esteroidea, intoxicación por
plomo, vitamina A y tetraciclinas.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 57

Cefalea crónica no progresiva• Inicio subagudo.• No hay progresión de la enfermedad.• Localización holocraneal.• Intensidad leve-moderada.• Carácter opresivo.• Asociada generalmente a otros cuadros (ansioso-depresivos).
Diagnóstico diferencial:– Cefalea tensional episódica (menos de 15 días al mes).– Cefalea tensional crónica (más de 15 días al mes) pudiendo estar aso-
ciada al abuso de medicación analgésica.
MIGRAÑA
Esquema de tratamiento de la migraña.
Crisis leves-moderadas
• Analgésicos/AINEs (v.o.): Paracetamol 1 gr, AAS 1 gr, Naproxeno 500-1.100 mg, Ketorolaco 30-60 mg, Ibuprofeno 600-1.200 mg.
• Antieméticos: Metoclopramida 10 mg, Domperidona 10-30 mg.• En caso de no eficacia: Agonistas serotoninérgicos 5-HT 1 B/ 1D.
Crisis moderadas-intensas
• Agonistas serotoninérgicos 5-HT 1 B/ 1D:– Sumatriptán 50-100 mg v.o., 20 mg nasal ó 6 mg s.c.– Naratriptán 2,5-5 mg comprimido recubierto o comprimido dis-
persable.– Zolmitriptán 2,5-5 mg comprimido recubierto o comprimido dis-
persable.– Rizatriptán 10 mg comprimidos ó 10 mg liofilizado oral.– Almotriptán 12,5 mg comprimidos.
• Analgésicos (AINE) i.m.: Diclofenaco 75 mg, Ketorolaco 30-60 mg.• Antieméticos: Metoclopramida 10 mg i.m., Domperidona 10-30 mg v.o.
Estatus migrañoso: episodio de migraña con cefalea que no mejoraa pesar de tratamiento durante > 72 horas
• Sumatriptán 6 mg s.c., 20 mg nasal.• Analgésicos (v. parenteral): AINE: Ketorolaco 30-60 mg, Diclofenaco 75
mg. OPIACEOS (sólo en situaciones especiales): Meperidina 100 mg.• Antieméticos (v. parenteral): Metoclopramida 10 mg.• Reposición Hidrosalina intravenosa.
58
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 58

59
CE
FAL
EA
S Y
AL
GIA
S F
AC
IAL
ES
. C
EFA
LE
A P
OS
TP
UN
CIÓ
N
2• Sedación vía parenteral con Clorpromazina 12,5-25 mg ó Diazepam
10 mg.• Corticoides: Si falla todo lo previo: Dexametasona 4-20 mg (reduc-
ción progresiva en días), Metilprednisolona 60-120 mg parenteral conreducción paulatina.
Tratamiento preventivo:¿Cuándo?• Frecuencia ≥ 3 ataques/mes.• Frecuencia < 3 ataques/mes si presenta:
– Ataques muy intensos e incapacitantes.– Asociación con manifestaciones neurológicas focales.– Ataques de duración prolongada.
¿Cómo?• B-Bloqueantes: Propranolol 40-140 mg/día o Atenolol 50-100 mg/día.• Calcio-antagonistas: Nicardipino 40-60 mg/día en 2,3 dosis, Verapamilo
80-240 mg/día en 1-3 dosis.• Antidepresivos: Amitriptilina 25-75 mg al día.• Ac. Valproico: 200 mg durante 1 semana, 400 mg durante la segunda
semana y 500 mg posteriormente.
Cefalea tensionalTipos• Episódica: < 15 episodios al mes.• Crónica: ≥ 15 episodios al mes durante 6 meses.Tratamiento sintomático• Analgésicos-AINEs. Evitar ergotamínicos, Cafeína y Codeína.Tratamiento preventivo:Se debe administrar en cefaleas tensionales crónicas y en las episódi-cas que obliguen a toma de analgésicos durante más de 8 días al mes.
• 1.ª Opción: ADT (Amitriptilina 10-75 mg al día ó Imipramina 25-75 mgal día) y se puede asociar Diazepam 5-10 mg/12 h.
• 2.ª Opción: ISRS: Sertralina 50 mg/día o Escitalopram 20 mg/día.
Cefalea en racimosTipos• Episódica: Los períodos de cefalea duran entre 7 días y 1 año sepa-
rado por períodos sin dolor que duran 14 días o más.• Crónica: Los episodios de cefalea se producen durante más de 1 año
sin remisiones o con remisiones que duran menos de 14 días.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 59

Tratamiento sintomático de los ataques• Sumatriptán 6 mg s.c. que se puede repetir cada 12 horas.• Oxígeno en mascarilla al 100%.
Tratamiento preventivoVariante episódica• Prednisona: 40-80 mg en dosis matutina. Mantener hasta dos sema-
nas libre de dolor y posteriormente supresión gradual en 2-3 sema-nas. Se puede administrar solo o asociado a verapamilo.
• Verapamilo: 240-360 mg/día repartidos en 3-4 tomas. Mantener hasta2 semanas libres de dolor y después reducir 80 mg cada 3 días.
• Carbonato de Litio: 200-400 mg cada 12 horas. Sólo si fracasa lo ante-rior. Mantener niveles plasmáticos de 0,15-1 mEq/l. Mantener hastados semanas libre de dolor y reducir 150 mg cada 3 días. Precisa con-troles analíticos periódicos.
• Si fracasa lo previo valorar Valproato, asociaciones Verapamilo + Litio.
Variante crónica• Carbonato de Litio: 200-400 mg cada 12 horas. Es el fármaco de elec-
ción, sólo o asociado a Verapamilo. Si desaparece la cefalea mantener1 mes y suspender.
• Verapamilo: 240-360 mg/día repartidos en 3-4 tomas. Si no hay me-joría asociar tartrato de Ergotamina.
• Tartrato de ergotamina: 1-2 mg/día/ vía rectal.Si fracasa lo previo, valorar Capsaicina, Valproato, Clorpromazina y ciru-gía en casos excepcionales.
Neuralgia del trigémino
• Espasmos muy dolorosos, como pulsaciones eléctricas penetrantesque generalmente duran unos cuantos segundos o minutos, peropueden volverse constantes.
• El dolor por unilateral, con frecuencia alrededor del ojo, la mejilla y laparte baja de la cara.
• El dolor se puede desencadenar por contacto o sonidos.
Tratamiento sintomático• Carbamacepina: 600-1.200 mg v.o., comenzando por 300 mg/día
aumentando 100 mg/día hasta dosis plena.• Baclofeno: empezar con 5 mg/8 horas hasta llegar si precisa hasta
dosis de 75 mg/día dividido en tres tomas diarias.
60
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 60

61
CE
FAL
EA
S Y
AL
GIA
S F
AC
IAL
ES
. C
EFA
LE
A P
OS
TP
UN
CIÓ
N
2• Clonacepam: Se suele dar asociada a carbamacepina a dosis máxima
de 20 mg/día.• Fenitoína: 200-400 mg/día.• Gabapentina: 900-2.400 mg/día. Se inicia con dosis de 300 mg cada
8 horas con subida gradual de la dosis.• Pregabalina: Hasta 600 mg/día. Se inicia por 75 mg por la noche durante
4 ó 5 días y se aumenta progresivamente añadiendo una toma diurna.• Lamotrigina: empezar con dosis de 25 mg/día y se aumenta progresi-
vamente 25 mg cada 15 días hasta llegar a una dosis terapéutica de100-250 mg/día.
• Amitriptilina: empezar con dosis de 25 mg/día y aumentar según res-puesta hasta 25 mg/6 h.
• Topiramato: 25 mg al día con incrementos semanales de 25 mg hastallegar a dosis de 100-200 mg en dos tomas.
• Técnicas infiltrativas:• – Infiltración ramas terminales con anestésicos locales ± corticoides.• – Infiltración con fenol si buena respuesta a anestésicos locales.
• – En casos de no respuesta, plantear infiltración ganglio de Gasser.Excepcionalmente realizar tratamiento quirúrgico si no hay respues -ta al tratamiento médico.
CRITERIOS DE INGRESO HOSPITALARIO• Estatus migrañoso.• Migraña con aura prolongada (> 60 min).• Cefalea crónica diaria por abuso de fármacos, que no ha respondido a los proto-
colos de tratamiento ambulatorio.• Sospecha de cefalea secundaria.
NEURALGIA OCCIPITAL (NEURALGIA DE ARNOLD)
Tradicionalmente conocida como Neuralgia de Arnold, actualmenteestá en desuso, predominando el término topográfico, más que fisiopa-tológico, de neuralgia occipital. La neuralgia occipital es un síndrome do-loroso de la región occipital que afecta a los territorios inervados por elnervio occipital mayor y menor. La definición es equívoca, cuestionandoincluso la existencia de una verdadera neuralgia occipital esencial,siendo más aceptadas las causas secundarias de la misma.
Cuadro ClínicoEs más frecuente en mujeres en la quinta década de la vida y su sín-
toma principal es el dolor occipital. El dolor parte de la unión cervico-oc-cipital y desde ahí se irradia hacia el vertex en forma paroxística o con-
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 61

tinua. Generalmente es unilateral y su carácter es punzante más quelancinante. Frecuentemente se irradia más allá de la zona inervada porel nervio occipital afectado, pudiendo referirse a la zona retroauricular,temporal, parietal, frontal y retro-ocular. Esto último es debido a la rela-ción de continuidad existente entre el asta posterior de los primerossegmentos cervicales con el tracto espinal de nervio trigémino que des-ciende hasta C3 - C4, constituyendo lo que se ha llamado el núcleo trigeminocervical.
No es común encontrar puntos de gatillo, pero puede observarse quela percusión o presión del nervio afectado puede inducir parestesias odisestesias en su territorio inervado aunque más raramente puede repro-ducir el dolor. También se ha descrito disminución del dolor al comprimirel punto de emergencia del nervio.
La piel del cuero cabelludo puede encontrarse sensible, incluso presentando zonas de alodinia. El espasmo muscular secundariopuede dar lugar a limitación de los movimientos cervicales de rotacióny flexión.
62
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
Criterios DiagnósticosLa International Headache Society (IHS) en su clasificación de las ce-
faleas la define como un dolor punzante paroxístico en la distribución delnervio occipital menor o mayor, acompañado por una hipoestesia o di-sestesias en el area afectada. Establece los siguientes criterios diag-nósticos:
A. El dolor se siente en la distribución de los nervios occipitalesmenor o mayor.
B. El dolor es de tipo punzante aunque un dolor quemante puedepersistir entre los paroxismos.
C. El nervio afectado se encuentra sensible a la palpación.D. El cuadro clínico cede temporalmente con el bloqueo anestésico
local del nervio afectado.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 62

63
CE
FAL
EA
S Y
AL
GIA
S F
AC
IAL
ES
. C
EFA
LE
A P
OS
TP
UN
CIÓ
N
2Tratamiento
Inicialmente tratamiento médico con analgésicos, AINEs asociandocoadyuvantes como Amitriptilina o Gabapentinoides (Pregabalina o Gabapentina)
El resultado de las técnicas infiltrativas, inicialmente con anestésicolocal y corticoide, sobre el nervio occipital mayor suele ser exitosa en unalto porcentaje de pacientes.
Si la infiltración con anestésicos locales es exitosa, repetir punciónrealizando radiofrecuencia, obteniendo con ella una alta tasa de éxitotanto en reducción del dolor medida según la escala EVA así como en laduración de dicha reducción.
CEFALEA POSTPUNCIÓN DURAL
Clínica
Cefalea tras punción espinal que se caracteriza por localización fronto-occipital pudiendo irradiarse a cuello y hombros. El 99% aparece en los3 primeros días tras la punción y es rara a partir del 5º día o inmediata ala punción.
Marcado carácter postural: empeora claramente con los movimien-tos, la sedestación o al ponerse de pie y mejora con la posición de de-cúbito supino. Se alivia con la compresión abdominal y se reproduce conla compresión yugular bilateral.
En ocasiones se presentan síntomas asociados como náuseas y vómitos, síntomas auditivos siendo frecuentes los acúfenos, síntomasvisuales que pueden incluir fotofobia, diplopia e incluso ceguera. Enraras ocasiones pueden presentarse crisis epilepticas.
Tratamiento
Los objetivos del tratamiento, una vez instaurada la cefalea, son elcontrol de los síntomas, intentar reemplazar la pérdida de LCR, cerrarel orificio de la punción y controlar la vasodilatación cerebral.
• Medidas generalesa) Informar y tranquilizar al paciente sobre las características de la ce-
falea, la evolución esperada y los tratamientos posibles.b) Postura en decúbito. Sedestación según tolerancia.c) Hidratación oral y antieméticos si es preciso.d) Plantear el uso de faja de compresión abdominal a fin de aumen-
tar la presión del espacio epidural
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 63

• Tratamiento conservador con analgésicosa) Paracetamol, Ibuprofeno, Tramadol.b) Desmopresina (ACTH) no comercializada en España.c) Tetracosáctido: Subunidad sintética que contiene 24 de los
39 aminoácidos de la ACTH. Escasa evidencia clínica.d) Corticoides: Prednisona 50 mg/día y reducción de 10 mg en 4 días.
Hidrocortisona 100 mg/8 horas, 3 dosis.e) Cafeina: Dosis de 300 mg una o dos veces al día. Efectividad tran-
sitoria.f) Sumatriptán: Escasa evidencia clínica.g) Opioides. Escasa evidencia. Contraindicados si lactancia materna.
• Tratamiento invasivoa) Parche hemático con 18-20 ml de sangre, al menos un nivel por
debajo del espacio de la punción inicial con alta tasa de éxito. Al-gunos autores han evaluado la realización de dicho parte usandopara ello hidroxietilalmidón al 6%.
b) En casos excepcionales de no mejoría con ninguna de las medidasadoptadas, plantear cierre quirúrgico de la fístula de LCR.
BIBLIOGRAFÍA:– Comité de Clasificación de las cefaleas de la International Headache Society Cepha-
lalgia, 1988.;8 (Supl.7):9-96
– Grupo de Estudio de Cefaleas. Sociedad Española de Neurología. “Actitud Diagnós-tica y Terapéutica en la Cefalea”. Recomendaciones 2001.
– “Migrañas y Cefaleas”, en Experto y Master en Tratamiento del Dolor 2006. Módulo35. Universidad de Salamanca. Dir. Prof Dr. Clemente Muriel.
– Aliaga L et al. “Tratamiento del dolor. Teoría y Práctica” 3ª Ed. Permanyer 2009
– Protocolo de cefaleas. En "http://www.dep19.gva.es" (Agencia Valenciana de Salut)
64
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 64

65
FIB
RO
MIA
LG
IA
2
FibromialgiaDR. MANUEL CORTIÑAS SÁENZ, DRA. ANA ISABEL NAVAJAS GÓMEZ DE
ARANDA y DRA. BEATRIZ MENOYO ALONSO
La Fibromialgia (FM) constituye un importante problema de salud por su prevalencia, morbilidad y el alto consumo de recursos sanitariosque origina. Su prevalencia estimada en la población general se sitúaentre el 2 y el 3%.
DEFINICIÓN
La FM es un síndrome de evolución crónica caracterizado por dolorgeneralizado que, en algunos casos, puede llegar a ser invalidante. Es de etiología desconocida, y de una evolución variable. Esta entidadfue reconocida OMS y tipificada en el manual de Clasificación Interna-cional de Enfermedades (CIE-10) con el código M79.0.
DIAGNÓSTICO
Basados en los criterios de la American College of Rheumatology(ACR) para la realización del diagnóstico de FM es suficiente la constatación de que el paciente presenta los siguientes síntomasprincipales:
• Dolor generalizado, de al menos 3 meses de evolución.• Dolor a la presión de, al menos, 11 de los 18 puntos determinados por
la ACR.Se pueden presentar otros síntomas:• Astenia, cansancio o dificultad para la asimilación del estrés.• Alteraciones del sueño.• Ansiedad o depresión.• Asociación con cuadros de naturaleza similar (Síndrome de Fatiga
Crónica, Cefaleas Tensionales, el Colon Irritable, las Parestesias Nocturnas, etc.).
Evaluación del grado afectación
Es recomendable la realización del Cuestionario Español de Impacto dela Fibromialgia (Spanish FIQ o S-FIQ). En nuestra Unidad se realiza habitual-mente tres escalas analógicas visuales: escala depresión de Hamilton,otra de dolor y, por último, otra de dificultad laboral o las tareas cotidianas.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 65

Cuestionario español de impacto de la fibromialgia (Spanish FIQ)Para las preguntas 1 a 3, señale la categoría que mejor describa sus
habilidades o sentimientos durante la última semana. Para las pregun-tas 4-10, marque con una cruz la columna que mejor indique cómo sesintió usted la última semana. Si usted nunca ha realizado alguna activi-dad de las preguntadas, déjela en blanco.
66
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
SIEMPREMUCHAS
VECESOCASIONAL NUNCA
Ir a comprar 0 1 2 3Lavar la ropa usando la lavadora y secadora 0 1 2 3
Preparar la comida 0 1 2 3
Lavar los platos a mano 0 1 2 3
Hacer las camas 0 1 2 3Caminar varios centenaresde metros 0 1 2 3
Visitar a los amigos o familia 0 1 2 3
Cuidar el jardín 0 1 2 3
Conducir un coche 0 1 2 3
1. ¿Usted pudo?
2. De los 7 días de la semana pasada, ¿Cuántos se sintió bien?
0 1 2 3 4 5 6 7
3. ¿Cuántos días de trabajo perdió la semana pasada por su fibromialgia? (Si no trabaja fuera de casa, no conteste esta pregunta).
0 1 2 3 4 5 6 7
4. Cuándo trabajó, ¿Cuánto afectó el dolor u otros síntomas de la fibromialgiaa su capacidad para trabajar?
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
1 2
5. ¿Hasta qué punto ha sentido dolor?
6. ¿Hasta qué punto se ha sentido cansado/a?
7. ¿Cómo se ha sentido al levantarse por la mañana?
8. ¿Hasta qué punto se ha sentido agarrotado/a?
9. ¿Hasta qué punto se ha sentido tenso/a, nervioso/a o ansioso/a?
10. ¿Hasta qué punto se ha sentido deprimido/a o triste?
1: No tuve problemas; 2: Tuve grandes dificultades
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 66

67
FIB
RO
MIA
LG
IA
2Escala de Hamilton - Hamilton Depresion Rating Scale (HDRS)
Cada cuestión tiene entre tres y cinco posibles respuestas, con unapuntuación de 0-2 ó de 0-4 respectivamente. La puntuación total va de0 a 52. Pueden usarse diferentes puntos de corte a la hora de clasificarel cuadro depresivo. Se recomienda emplearlos siguientes puntos decorte (No deprimido: 0-7, depresión ligera/menor: 8-13, depresión mode-rada: 14-18, depresión severa: 19-22 y depresión muy severa: >23).
Continua
ESCALA DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS). DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS)
Humor depresivo (tristeza, desesperanza, desamparo, sentimientode inutilidad).• Ausente. 0• Estas sensaciones las expresa solamente si le preguntan cómo se siente. 1• Estas sensaciones las relata espontáneamente. 2• Sensaciones no comunicadas verbalmente (expresión facial, postura,
voz, tendencia al llanto). 3
• Manifiesta estas sensaciones en su comunicación verbal y no verbal enforma espontánea. 4
Sentimientos de culpa.• Ausente. 0• Se culpa a sí mismo, cree haber decepcionado a la gente. 1• Tiene ideas de culpabilidad o medita sobre errores pasados o malas
acciones. 2
• Siente que la enfermedad actual es un castigo. 3• Oye voces acusatorias o de denuncia y/o experimenta alucinaciones
visuales de amenaza. 4
Suicidio.• Ausente. 0• Le parece que la vida no vale la pena ser vivida. 1• Desearía estar muerto o tiene pensamientos sobre la muerte. 2• Ideas de suicidio o amenazas. 3• Intentos de suicidio (cualquier intento serio). 4
Insomnio precoz. • No tiene dificultad. 0• Dificultad ocasional para dormir. 1• Dificultad para dormir cada noche. 2
Insomnio intermedio.• No hay dificultad. 0• Esta desvelado e inquieto o se despierta varias veces. 1• Esta despierto durante la noche. 2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 67

68
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
Continua
Viene de la página anterior
ESCALA DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS). DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS)
Insomnio tardío.• No hay dificultad. 0• Se despierta a primeras horas de la madrugada, pero se vuelve a dormir. 1• No puede volver a dormirse si se levanta de la cama. 2Trabajo y actividades.• No hay dificultad. 0• Ideas y sentimientos de incapacidad, fatiga o debilidad. 1• Pérdida de interés en su actividad. 2• Disminución del tiempo actual dedicado a actividades. 3• Dejó de trabajar por la presente enfermedad. Solo se compromete en
las pequeñas tareas, o no puede realizar estas sin ayuda. 4
Inhibición psicomotora (lentitud de pensamiento y lenguaje, facultadde concentración disminuida, disminución de la actividad motora).• Palabra y pensamiento normales. 0• Ligero retraso en el habla. 1• Evidente retraso en el habla. 2• Dificultad para expresarse. 3• Incapacidad para expresarse. 4Agitación psicomotora.• Ninguna. 0• Juega con sus dedos. 1• Juega con sus manos, cabello, etc. 2• No puede quedarse quieto ni permanecer sentado. 3• Retuerce las manos, se muerde las uñas, se tira de los cabellos, se
muerde los labios. 4
Ansiedad psíquica. • No hay dificultad. 0• Tensión subjetiva e irritabilidad. 1• Preocupación por pequeñas cosas. 2• Actitud aprensiva en la expresión o en el habla. 3• Expresa sus temores sin que le pregunten. 4
Ansiedad somática (signos físicos de ansiedad: gastrointestinales, cardiovasculares, respiratorios, suspiros frecuencia de micción incrementada, transpiración).
• Ausente. 0• Ligera. 1• Moderada. 2• Severa. 3• Incapacitante. 4
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 68

69
FIB
RO
MIA
LG
IA
2Viene de la página anterior
TRATAMIENTO
Los casos tratados en la Unidad de Dolor Crónico son aquellos casosde falta de respuesta terapéutica, de afectación grave y/o intolerancia altratamiento.
No existe un tratamiento definitivo para la FM. La comunicación deldiagnóstico de la FM y la correcta comprensión de su enfermedad porparte del paciente son el primer paso del tratamiento. Las medidas pos-teriores van dirigidas a mejorar la calidad de vida, la capacidad de afron-
ESCALA DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS). DE HAMILTON - HAMILTON DEPRESION RATING SCALE (HDRS)
Síntomas somáticos gastrointestinales.• Ninguno. 0• Pérdida del apetito pero come sin necesidad de que lo estimulen. Sen-
sación de pesadez en el abdomen. 1
• Dificultad en comer si no se le insiste. Solicita laxantes o medicación in-testinal para sus síntomas gastrointestinales. 2
Síntomas somáticos generales. • Ninguno. 0• Pesadez en las extremidades, espalda o cabeza. Dorsalgias. Cefaleas,
algias musculares. 1
• Pérdida de energía y fatigabilidad. Cualquiersíntoma bien definido seclasifica en 2. 2
Síntomas genitales (tales como: disminución de la libido y trastor-nos menstruales).• Ausente. 0• Débil. 1• Grave. 2Hipocondría.• Ausente. 0• Preocupado de si mismo (corporalmente). 1• Preocupado por su salud. 2• Se lamenta constantemente, solicita ayuda. 3Pérdida de peso. • Pérdida de peso inferior a 500 gr. en una semana. 0• Pérdida de más de 500 gr. en una semana. 1• Pérdida de más de 1 Kg. en una semana. 2Introspeccción (insight).• Se da cuenta que está deprimido y enfermo. 0• Se da cuenta de su enfermedad pero atribuye la causa a la mala alimen-
tación, clima, exceso de trabajo, infecciones, etc. 1
• No se da cuenta que está enfermo. 2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 69

tar los síntomas y el bienestar psicológico, que constituyen en realidad untratamiento sintomático. Son medidas farmacológicas y no farmacológicas.
Las estrategias terapéuticas se dividen en:
No Farmacológicas
• Informar y educar al paciente.• Terapia cognitiva conductual.• Ejercicio físico controlado, principalmente aquellos ejercicios aeróbicos.
No se recomiendan, por beneficios nulos o de muy corto plazo, losdiversos métodos de relajación, técnicas quiroprácticas, termoterapiasuperficial, el laser, acupuntura, homeopatía, ozonoterapia y los suple-mentos naturales y vitamínicos.
Farmacológicas
No hay ningún fármaco aprobado por la Agencia Española de Medi-camentos y Productos Sanitarios ni por la Agencia Europea de Medica-mentos con indicación específica para FM.
La mayor evidencia médica la poseen los fármacos antidepresivos,relajantes musculares, anticomiciales y analgésicos. Amitriptilina, dulo-xetina y ciclobenzaprina reducen el dolor, la fatiga, mejora el sueño y pro-duce una sensación global de mejoría desde la perspectiva del médicoy del propio paciente y son los pilares del tratamiento (Ver anexo I, en lapágina 66).
70
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
En conclusión, se recomienda la combinación de ejercicio físico,estrategias de intervención cognitivo-conductual y fármacos enel tratamiento de pacientes con FM, ya que se ha demostradoeficaz en el manejo del dolor y en la mejora de la calidad de viday la capacidad física con un grado de evidencia A.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 70

71
FIB
RO
MIA
LG
IA
2
Fármaco DosisNivel
EvidenciaBeneficios
ADT:• Amitriptilina 25-50 mg. A Dolor, sueño, fatiga,
puntos dolorosos, estado global.
ISRS:• Fluoxetina• Citalopran• Fluoxetina+Amitriptilina
20-60 mg.10-30 mg.
(mayor efecto)
CCB
Depresión, dolor,sueño, fatiga.
IRSN:• Duloxetina• Milnacipram
60-120 mg.10-30 mg.
AA
Dolor, calidad de vida, estado global.
ANALGESICOS:• Tramadol• Paracetamol
100-400 mg.2-4 gr.
BC
Dolor, calidad de vida.
RELAJANTE MUSCULAR:• Ciclobenzaprina 10-30 mg. A Dolor, sueño.
ANTICOMICIALES:• Pregabalina• Gabapentina
300-450 mg.1.200-2.400 mg.
AB
Dolor, sueño.Dolor, sueño, fatiga, estado global.
BENZODIAZEPINAS No evidenciadisponible.
ANTIINFLAMATORIOS No evidenciadisponible.
OPIACEOS MAYORES No evidenciadisponible.
ANEXO I. FÁRMACOS UTILIZADOS EN FIBROMIALGÍA
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 71

72
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2BIBLIOGRAFÍA:– Mas AJ, Carmona L, Valverde M, Ribas B; EPISER Study Group. Prevalence and im-
pact of fibromyalgia on function and quality of life in individuals from the general po-pulation: results from a nationwide study in Spain. Clin Exp Rheumatol. 2008;26:519-26.
– Ferrari R, Russell AS. Fibromyalgia: 30 years of drug-seeking behavior. Nature ClinPractice Rheumatol. 2007; 3:62-3.
– Wolfe F, Clauw J, Fitzcharles MA, Goldenberg DL, Katz RS, Mesase P, et al. Prelimi-nary Diagnostic Criteria for Fibromyalgia and Measurement of Symptom Severity.Arthritis Care & Research. 2010; 62:600-10.
– Alegre de Miquel C, García-Campayo J, Tomás Flórez M, Gómez Argüelles JM,Blanco Tarrio E, Gobbo Montoya M, et al. Documento de Consenso interdisciplinarpara el tratamiento de la fibromialgia. Actas Esp Psiquiatr. 2010; 38:108-21.
– Consejería de Salud Junta de Andalucía. Fibromialgia: proceso asistencial integrado.Sevilla: Junta de Andalucía; 2005. 120 p.
– Crofford LJ, Mease PJ, Simpson SL, Young Jr JP, Martin SA, Haig GM, Sharma U.Fibromyalgia relapse evaluation and efficacy for durability of meaningful relief (FREEDOM): a 6-month, double-blind, placebo-controlled trial with pregabalin. Pain2008; 136:419-31.
– Bernardy K, Füber N, Köllner V, Haüser W. Efficacy of Cognitive-Behavioral Therapiesin Fibromyalgia Syndrome - A Systematic Review and metaanalysis of RandomizedControlled trials. J Rheumatol 2010; 37:1-15, doi: 10.3899/j rheum. 100104.
– Herrero MJ, Blanch J, Peri JM, De Pablo J, Pinro L, Bulbena A. A validation study ofthe hospital anxiety and depression scale (HADS) in a Spanish population. Gen HospPsych 2003; 25: 277-83.
– García-Campayo J, Magdalena J, Magallón R, Fernández-García E, Salas M, AndrésE. A meta-analysis of the efficacy of fibromyalgia treatment according to level ofcare. Arthritis Res Ther 2008; 10:R81.
– Vallejo MA, Rivera J, Esteve-Vives J and Grupo ICAF. Development of a self reportingtool to obtain a Combined Index of Severity of Fibromyalgia (ICAF). Health and Qua-lity of Life Outcomes 2010, 8:2. Disponible en: (http://www.hqlo.com/content/8/1/2).
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 72

Unidad del dolor agudo postoperatorio (UDAP)DR. JOSÉ SANTIAGO MARTÍN, DR. JOSÉ ANTONIO DELGADO TAPIA yDR. MARIANO SOTO MARTÍN
PROTOCOLOS UDAP EN CIRUGÍA ORTOPEDIA Y TRAUMA (COT)
Protocolo A
• Indicado en: Cirugía mayor de columna (fijaciones vertebrales,…),cirugía oncológica y de limpieza quirúrgica oncológica, recambios pro-tésicos, artroplastia de cadera y rodilla,…
73
UN
IDA
D D
EL
DO
LO
R A
GU
DO
PO
ST
OP
ER
AT
OR
IO (
UD
AP
)
2
Paracetamol 1g / 6 h. (i.v.) +
Dexketoprofeno 50 mg / 8 h. (i.v.) o Metamizol 2 g / 6 h. (i.v.) o Diclofenaco 75 mg / 8 -12 h. (i.m.)
+ Técnicas PCA
(PCA epidural / catéter bloqueo periférico) o
PCA – Morfina i.v.
Se recomienda utilización de mórficos i.v. o s.c. a dosis fraccionadas y crecientessegún requerimientos para conseguir EVA de 0 al alta de la URPA.
• Duración: 48 -72 h. con PCA.• Continuar con medicación i.v. hasta posibilidad de paso a la vía oral (se
recomienda continuar con mismo AINE utilizado por vía i.v.
Protocolo B
• Indicado en la mayoría de las cirugías: osteosíntesis, artrodesis, ligamen-tos de rodilla, cirugía de hombro,…
Paracetamol 1 g / 6 h. (i.v.)+
Dexketoprofeno 50 mg / 8 h. (e.v.) o Metamizol 2 g / 6 h. (i.v.) o Diclofenaco 75 mg / 8 -12 h. (i.m.)
u Opioide:
Morfina (s.c. ó i.v.): 2 a 5 mg / 6 - 8 h.Metadona (s.c.): según peso + edad + dolor / 8 h.:
Peso: > 60 Kg = 2 mg; si < 60 Kg = 1 mg Edad: > 60 años = 1 mg; si < 60 años = 2 mg
Dolor intenso = 2 mg; si leve-moderado = 1 mg Se recomienda utilización de mórficos i.v. o s.c. a dosis fraccionadas y crecientes
según requerimientos para conseguir EVA de 0 al alta de la URPA.
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 73

• Duración del tratamiento: 72 h. Después pasar a medicación oral (se re-comienda continuar con mismo AINE utilizado por vía e.v.).Si hemos colocado catéter epidural o de bloqueo periférico: PCA du-rante 48-72 h. (ver Protocolo A, página anterior).
Protocolo C
• Indicado en: cirugía menor en régimen de hospitalización (cirugía par-tes blandas de la mano, artroscopia, extracción material osteosínte-sis, limpieza quirúrgica no oncológica,…).
74
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
Paracetamol 1g / 6 h. (i.v.)+
Dexketoprofeno 50 mg / 8-12 h. (i.v.) o Metamizol 2 g / 6 h. (e.v.) o Diclofenaco 75 mg / 8-12 h. (i.m.) o Tramadol 100 mg / 6-8 h.
Se recomienda utilización de mórficos i.v. o s.c. a dosis fraccionadas y crecientessegún requerimientos para conseguir EVA de 0 al alta de la URPA.
DOLOR LEVE
Paracetamol 500 mg + Codeína 30 mg / 6 h. (v.o.).o
Diclofenaco 50 mg / 8 h. (v.o.).o
Metamizol 575 mg - 2 g / 6 - 8 h. (v.o.).o
Dexketoprofeno 25 mg / 8 h. (v.o.).
• Duración del tratamiento: 8-12 h. Después pasar a medicación v.o. (serecomienda continuar con mismo AINE utilizado por vía i.v.).
Protocolo D.
• Indicado en: Cirugía Ambulatoria: artroscopias, cirugía menor de ex-tremidades,…).
DOLOR LEVE-MODERADO
Paracetamol 1g / 6 h. (v.o.) o Metamizol 1 g / 6 h. (v.o.)+
Diclofenaco 50 mg / 8 h. (v.o.) o Dexketoprofeno 25 mg / 8 h. (v.o.) oTramadol 50 -100 mg / 6 h (v.o.).
Añadir: • al AINE: protector gástrico (omeprazol, pantoprazol o ranitidina). • al opioide: antiemético (metoclopramida, ondansetron o haloperidol).
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 74

PAUTAS ANALGESIA CONTROLADA POR PACIENTE (PCA)
PCA epidural
• PCA Ropivacaina 0,2% o PCA Bupivacaina (o Levobupivacaina)0,125%.
• Bolo carga: 3-4 ml.• Perfusión contínua: 5-10 ml/h.• Dosis Bolo: 3-4 ml.• N.º bolos / h: 2.• Tiempo de cierre: 30 min.
PCA Plexo Braquial
Abordaje supraclavicular (interescalénico o paraescalénico): • PCA Bupivacaina (o Levobupivacaina) 0,625% vs. Ropivacaina 0,1%. • Perfusión contínua: 5 ml/h. • Dosis Bolo: 3-4 ml. • N.º bolos / h: 2. • Tiempo de cierre: 30 min.
Indicaciones• Cirugía de hombro: acromioplastias, prótesis de hombro, cirugía ar-
troscópica.• Cirugía proximal de húmero: fracturas de cabeza humeral, prótesis
de hombro,…• Movilizaciones forzadas de hombro, RHB intensa.
Abordaje infraclavicular o axilar: • PCA Bupivacaina (o Levobupivacaína) 0,625% vs. Ropivacaina 0,1%. • Perfusión contínua: 7 ml/h.• Dosis bolo: 3-4 ml.• N.º bolos / h: 2.• Tiempo de cierre: 30 min.
Indicaciones• Infraclavicular: Cirugía de codo: fracturas humerales, cirugía articular
de codo.• Movilizaciones forzadas codo, RHB intensa.• Cirugía antebrazo: fracturas radio y/o cúbito, etc.• Cateterismo de larga duración: distrofias, RHB codo, muñeca, etc. • Axilar: cirugía de mano.
75
UN
IDA
D D
EL
DO
LO
R A
GU
DO
PO
ST
OP
ER
AT
OR
IO (
UD
AP
)
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 75

PCA Plexo Lumbosacro
Abordaje inguinal (“3 en 1”) y compartimental del psoas: • Bupivacaina (o Levobupivacaina) 0,125% vs. Ropivacaína 0,2%. • Perfusión contínua: 10 ml/h. • Dosis bolo: 3-4 ml. • N.º bolos / h: 2. • Tiempo de cierre: 30 min.
Indicaciones• Cirugía de rodilla: PTR, fracturas articulares, cirugía de ligamentos
cruzados. • Cirugía de cadera: PTC, fracturas de cuello femoral, etc. • Movilizaciones forzadas rodilla, RHB intensa.
PCA plexo sacro subglúteo o poplíteo
• Bupivacaina (o Levobupivacaina) 0,125% vs. Ropivacaina 0,2%. • Perfusión contínua: 7 ml/h. • Dosis bolo: 3 ml. • N.º bolos / h: 2. • Tiempo de cierre: 30 min.
Indicaciones• Cirugía del tobillo (fracturas maleolares, etc.).• Cirugía del Hallux Valgus. • Cirugía del pie.
PCA morfina intravenosa
• Dosis carga inicial: 0,07 mg/kg. • Perfusión 0,5-1 ó 2 mg/h (1 mg/ml). • Dosis bolo: 0,5-1 mg. • N.º bolos / h: 3. • Tiempo de cierre: 20 min.
76
PR
OT
OC
OL
OS
DE
AC
TU
AC
IÓN
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 76

BIBLIOGRAFÍA:– Calvo JI, Pezonaga L, Anadón MP. Bloqueo continuo del plexo braquial. Rev Soc Esp
Dolor 2000; 7: 34-42
– Muñoz-Ramón JM, Carr DB, Sukiennik A, Heinrich-Wurm W. Tratamiento del doloragudo postoperatorio: protocolos y procedimientos del New England Medical Cen-ter de Boston. Rev Soc Esp Dolor 2002; 9: 176-188
– Pernia A, Torres LM, Calderón E. Tratamiento del dolor postoperatorio mediante analgesia intravenosa controlada por el paciente (PCA i.v.). Comparación entre propacetamol y metamizol. Rev Soc Esp Dolor 2000; 7: 354-360
– Bolíbar I, Català E, Cadena R. El dolor en el hospital: de los estándares de prevalenciaa los de calidad. Rev Esp Anestesiol Reanim 2005; 52: 131-140
– Padrol A, Pére z-Esquiva M, Olona M, Francesch A, Tomas I, Rull M. Estudio de la prevalencia del dolor en pacientes Hospitalizados. Rev Soc Esp Dolor 2001; 8: 555-561
– Martínez-Vázquez de Castro J, Torres LM. Prevalencia del dolor postoperatorio. Alte-raciones fisiopatológicas y sus repercusiones. Rev Soc Esp Dolor 2000; 7: 465-476
– Collado F, Aragón MC, Pérez AC, Eizaga R, Vidal MA, Torres LM. Organización de unaUnidad de Dolor Agudo en un Hospital Regional. Rev Soc Esp Dolor 2008; 1: 28-40
77
UN
IDA
D D
EL
DO
LO
R A
GU
DO
PO
ST
OP
ER
AT
OR
IO (
UD
AP
)
2
5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 77

5596 MANUAL DOLOR capitol2 ok3:5596 MANUAL DOLOR capitol2 ok3 21/07/14 15:30 Página 78

ANALGÉSICOSNO OPIOIDES
±COANALGÉSICOS
Paracetamol
AINE
Metamizol
OPIOIDES POTENTES
±COANALGÉSICOS
±ESCALÓN I
Morfina Oxicodona Oxicodona/naloxonaFentanilo
HidromorfonaTapentadolMetadona
Buprenorfina
OPIOIDES DÉBILES±
COANALGÉSICOS±
ESCALÓN I
Codeína
Tramadol
TÉCNICAS INVASIVAS
(UNIDADDEL DOLOR)
±COANALGÉSICOS
ES
CA
LE
RA
AN
AL
GÉ
SIC
A D
E L
A O
MS
. A
SC
EN
SO
R A
NA
LG
ÉS
ICO
. C
UA
RT
O E
SC
AL
ÓN
Escalera analgésica de la OMS.Ascensor analgésico. Cuarto escalónDRA. FRANCISCA LÓPEZ RODRÍGUEZ, DR. JONATHAN ESTÉVEZ SANTIAGO
y DR. FRANCISCO GARCÍA VILLALBA
79
3VADEMECUM
Escalón IVEscalón IIIEscalón IIEscalón I
La terapia aconsejada por la OMS en su guía se fundamenta sobrecinco pilares:
1. Los fármacos deberían administrarse preferentemente por vía oral.
2. Se debe cuantificar la intensidad del dolor regularmente.
3. Los analgésicos se deben administrar de forma regular, dependiendo de la dura-ción de acción del fármaco y de la intensidad del dolor del paciente, nunca a de-manda, a no ser que las crisis de dolor se den de forma intermitente y sean im-predecibles.
4. Utilizar la escalera analgésica. La subida de escalón depende del fallo del escalónanterior. No hay que demorar la subida al siguiente escalón.
5. Tratamiento individualizado. Valorar el dolor de forma regular y ajustar las dosislas veces que sea necesario.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 79

En los últimos años muchos autores proponen sustituir el concepto de“escalera analgésica” por el de “ascensor analgésico”, el cual simula alpaciente dentro de un ascensor cuyo suelo son los coadyuvantes anal-gésicos y que dispone de 4 botones para pulsar según el grado de dolorsea: leve, moderado, grave o insoportable. Además existe un botón dealarma en el caso de que la EVA sea superior a 5. De esta manera se uti-lizará el fármaco necesario de acuerdo con su intensidad, sin necesidadde escalonamiento, utilizando opiáceos mayores en la fase aguda demayor dolor, abandonándolos progresivamente a favor de paracetamol yAINEs a medida que las demandas analgésicas vayan disminuyendo.
CUARTO ESCALÓN ANALGÉSICO (DOLOR DE DIFÍCIL MANEJO)
Este término hace referencia a las técnicas invasivas utilizadascuando las medidas farmacológicas habituales se muestran ineficacespara un adecuado control del dolor, o bien cuando la analgesia se logra,pero a costa de unos efectos secundarios intolerables para el paciente.En la actualidad estas técnicas son consideradas como un tratamientocoadyuvante analgésico y no como un tratamiento único y definitivo.
Bloqueos nerviosos
Supone la pérdida temporal o definitiva de las sensaciones doloro-sas de una parte del cuerpo por efecto sobre la transmisión nerviosa.Esta interrupción se puede llevar a cabo por diferentes técnicas, actuando principalmente a cinco niveles:• Bloqueos nerviosos periféricos (de plexo o de tronco).• Bloqueos nerviosos centrales (epidural o subaracnoideo).• Bloqueo paravertebral.• Bloqueos simpáticos.• Bloqueos intraarticulares (B. facetas).
Los fármacos utilizados para estos bloqueos pueden ser anestésicoslocales (AL), sustancias neurolíticas (alcohol 50-75% con o sin AL, fenol6% con o sin AL), corticoides u otros (opioides, clonidina, baclofén, tó-xina botulínica…).
Los fines de estas técnicas son:• Bloqueos diagnósticos: para diagnóstico de la etiología y la natura-
leza del dolor en situaciones confusas. • Bloqueos pronósticos: valorar eficacia y permitiendo al paciente valo-
rar el nivel de confort o disconfort, que la nueva situación presenta,consecuencia de la lesión nerviosa.
80
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 80

• Bloqueos terapéuticos: debe ser usada como un recurso más o unmétodo adyuvante para el tratamiento del dolor.
Técnicas de neuroestimulación
Proceso por el cual la actividad neuronal creada por el dolor puede seralterada o “modulada” a través de las vías de transmisión del mismo.El asta posterior medular es el lugar de mayor modulación. El resultadosería una disminución de la actividad en la transmisión del dolor.
Las técnicas más usadas son:• Estimulación nerviosa transcutánea (TENS): técnica analgésica basada en
la aplicación local de impulsos eléctricos originados en un generador,y transmitidos a la superficie de la piel mediante unos electrodos pro-vistos de un gel que facilita la conducción eléctrica.
• Estimulación de nervios periféricos: indicada en pacientes con dolor neu-ropático por lesión de un nervio periférico. El electrodo se coloca qui-rúrgicamente sobre el nervio a estimular.
• Estimulación medular: indicado en dolor isquémico y neuropático. El procedimiento consiste en la implantación de uno o dos electrodosen el espacio epidural medular posterior de manera que las parestesiasgeneradas por la estimulación abarquen más del 80% del área del dolor.
• Estimulación cerebral profunda: procedimiento quirúrgico que consisteen colocar un electrodo, mediante técnica estereotáxica, a nivel delos ganglios basales del cerebro.
• Neuroestimulación mediante la administración de fármacos por vía espinal:consiste en la administración de farmacos (básicamente morfina, bu-pivacaína, clonidina, baclofeno y últimamente el ziconotide) cerca desus receptores o lugares de acción espinales, con el fin de modularla información nociceptiva a este nivel, proporcionando una analgesiamás selectiva, más eficaz a menos dosis y con menores efectos se-cundarios que administrados por otras vías.
Tratamiento con radiofrecuencia
Es el uso de altas frecuencias de energía adyacente a los nervios. El campo eléctrico y/o el calor induce cambios en la estructura nerviosabloqueando la conducción del dolor. Inicialmente fue utilizado para des-trucción del nervio y recientemente se ha desarrollado una que no des-truye el nervio la cual se llama “radiofrecuencia pulsada”. Este proce-dimiento se debe realizar bajo control radiográfico continuo y nonecesita internamiento el paciente.
81
ES
CA
LE
RA
AN
AL
GÉ
SIC
A D
E L
A O
MS
. A
SC
EN
SO
R A
NA
LG
ÉS
ICO
. C
UA
RT
O E
SC
AL
ÓN
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 81

Analgésicos y AINEsDRA. TERESA MUÑOZ MARTÍN, DR. ALBERTO QUIRANTE PIZARRO yDR. JOSÉ ANTONIO DELGADO TAPIA
ANALGÉSICOS
Paracetamol
• Mecanismo de acción: Analgésico central, actúa modulando la res-puesta nociceptiva por los controles inhibitorios descendentes delasta posterior medular y mediante una inhibición central de la sínte-sis de prostaglandinas. A nivel periférico efectos analgésicos y anti-piréticos, pero no antiinflamatorios, por lo que no se considera unAINE clásico.
• Farmacocinética: Absorción duodenal alcanzando pico máximo en 30-120 minutos, metabolismo hepático y eliminación renal. Su metabolismo hepático genera productos tóxicos que se inactivancon rapidez por el glutation, pero ante dosis elevadas la síntesis de glutation puede resultar insuficiente y producirse una necrosishepática irreversible. Atraviesa la barrera hematoencefálica y placentaria.
• Indicaciones: Antipirético. Analgésico en dolor leve o moderado sincomponente inflamatorio.
• Efectos secundarios: Mareos, desorientación, excitación, lesiones depiel y mucosas, nefritis intersticial. Intoxicación aguda: se producecon dosis única de 9-15 g de paracetamol y cursa con náuseas, vómi-tos, dolor abdominal e ictericia a las 24 h. de la ingesta, que puedeevolucionar a insuficiencia hepática y renal. Requiere lavado gástricoy N-Acetilcisteína en las 36 h. siguientes. En pacientes con hepato-patía previa la dosis necesaria es menor, pudiendo entrar en rangoterapéutico.
• Contraindicaciones: Enfermedades hepáticas. Hipersensibilidad a para-cetamol.
• Interacciones: Barbitúricos, antiepilépticos y rifampicina disminuyenla actividad y aumentan la hepatotoxicidad del paracetamol. El para-cetamol aumenta el riesgo de insuficiencia renal asociada a AINEs. Lacafeína aumenta efecto del paracetamol. El alcohol potencia la hepa-totoxicidad del paracetamol.
82
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 82

• PosologíaAdultos– Vía oral: 500-1000 mg cada 4-6 h. (dosis máxima 4 g).– Vía intravenosa:– w > 50 kg: 1g cada 6-8 h., intervalo mínimo 4 h.; dosis máxima
4 g/día.– w < 50 kg: 15 mg/kg cada 6-8 h., intervalo mínimo 4 h.; dosis máxima
60 mg/kg/día sin exceder de 4 g/día.– Vía rectal: 325-650 mg cada 4 h. ó 650 mg-1g cada 6 h. ó 600 mg
cada 4-6 h. (dosis máxima 4 g/día).Niños– Vía oral: 10 mg/kg cada 4 h. o 15 mg/kg cada 6 h. – Vía intravenosa:– w < 10 kg: 7,5 mg/kg cada 4-6 h.; dosis máxima 30 mg/kg/día.– w > 10 kg a < 33 kg: 15 mg/kg cada 4-6 h.; dosis máxima 60 mg/kg/
día sin exceder de 2 g/día.– w > 33 kg a < 50 kg: 15 mg/kg cada 4-6 h.; dosis máxima 60 mg/kg
/día sin exceder de 3 g/día.– w > 50 kg con factores de riesgo adicionales de hepatotoxicidad:
1 g cada 8 h.; dosis máxima 3 g/día.– w > 50 kg sin factores de riesgo adicionales de hepatotoxicidad:
1 g cada 6-8 h.; dosis máxima 4 g/día.– Vía rectal:– w 0-3 meses: 30-40 mg/kg/d ó ½ supositorio de 150 mg cada 12 h.– w 4-11 meses: 30-40 mg/kg/d ó 1 supositorio de 150 mg cada 12 h.– w 1-2 años: 480-600 mg/d ó 1 supositorio de 300 mg cada 12-24 h.– w 2-4 años: 960 mg/d repartidos en 3 tomas ó 1 supositorio de
300 mg cada 8 h.– w 4-6 años: 1.140 mg/d repartidos en 5 tomas ó 1 supositorio de
300 mg cada 5 h.– w 6-9 años: 300 mg cada 4 horas.
Metamizol• Mecanismo de acción: Inhibidor de la ciclooxigenasa (COX), responsa-
ble de la síntesis de prostaglandinas. Acción analgésica y antitérmicacon poco efecto sobre la hemostasia. Efecto espasmolítico sobre lafibra muscular lisa, siendo útil en dolor tipo cólico.
• Farmacocinética: Buena absorción oral, alcanzando el nivel plasmáticomáximo a las 1,5 horas de su administración; vida media 6-7 horas.Metabolismo hepático y eliminación por orina.
83
AN
AL
GÉ
SIC
OS
Y A
INE
s
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 83

• Indicaciones: Analgésico en dolores de intensidad moderada, postope-ratorios o neoplásicos. Dolor de tipo cólico.
• Efectos secundarios. Agranulocitosis, anemia aplásica, leucopenia y trombocitopenia. Escasa toxicidad gastroduodenal y asociada a administración a dosis altas y durante tiempo prolongado. Hipoten-sión tras administración intravenosa rápida.
• Contraindicaciones: Alergia a pirazolonas. Antecedentes de broncoes-pasmo por AINEs. Historia de agranulocitosis por medicamentos.Anemia aplásica. Porfiria aguda intermitente. Déficit de glucosa-6-fos-fato deshidrogenasa. Úlcera gastroduodenal. Especial atención en pa-cientes con HTA, insuficiencia cardiaca, coronaria, renal o hepática.
• Interacciones: Aumenta el efecto de los anticoagulantes orales, anti-depresivos tricíclicos y clorpromacina. Metotrexato: posible acumu-lación orgánica de metotrexato, pudiendo conducir a efectos tóxicos.
• Posología:• Adultos:
– Vía oral: 575 mg cada 6-8 h ó ½-1 ampolla bebida (2 gr) cada 6-8 h.(duración máxima ampolla bebible 7 días).
– Vía intravenosa/ intramuscular: 2 g cada 8 h. (dosis máxima 8 g/ día).– Vía rectal: 1 g cada 4-6 h. (dosis máxima 6 supositorios/día).
• Niños:– Vía intravenosa: 20-40 mg/kg cada 6-8 h.– Vía rectal: 1-3 años: ½ supositorio (250 mg) cada 6-8 h.– w 3-11 años: 1 supositorio (500 mg) cada 6 h.– w > 12 años: como adultos.
AINEs
Dexketoprofeno• Mecanismo de acción: Derivado del ácido arilpropiónico, inhibidor de
las ciclooxigenasas (COX), tanto COX-1 como COX-2, responsablesde la síntesis de prostaglandinas. Enantiómero del ketoprofeno. Anal-gésico, antiinflamatorio y antipirético.
• Farmacocinética: Buena absorción gastrointestinal y alta unión a pro-teínas plasmáticas. Metabolismo hepático (conjugación con ácido glu-curónico) y eliminación renal.
• Indicaciones: Dolor de intensidad leve y moderada. • Efectos secundarios: Náuseas, vómitos, dolor abdominal, diarrea. Baja
capacidad gastrolesiva. Disfunción hepática. Disfunción renal. San-grado por inhibición de la agregación plaquetaria. Reacciones de hi-persensibilidad. Alteraciones del SNC: cefaleas, déficits de memoria.
84
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 84

• Contraindicaciones: Historia de alergia o hipersensibilidad a AINEs.Ulcus gastrointestinal. Asma bronquial. Enfermedad inflamatoria in-testinal. Insuficiencia cardiaca grave no controlada. Insuficiencia renalmoderada-grave (aclaramiento de creatinina < 50 ml/min). Disfunciónhepática grave. Diátesis hemorrágica o trastornos de coagulación.Embarazo y lactancia.
• Interacciones: Asociaciones no recomendadas con otros AINEs, anti-coagulantes orales, heparina sódica, ticlopidina, litio, metotrexato, hi-dantoínas y sulfonamidas. Asociaciones que requieren precaución:diuréticos, IECAs, pentoxifilina, zidovudina, sulfonilureas y heparinasde bajo peso molecular.
• Posología:• Adultos: Vía oral: 12,5 mg cada 4-6 h. ó 25 mg cada 8 h. (máximo
75 mg/día). Vía intravenosa/ intramuscular: 50 mg cada 8-12 h. (dosismáxima 150 mg/día, duración máxima recomendada 48 h.).
• Niños: No se recomienda su uso en niños ni adolescentes.
Ibuprofeno
• Mecanismo de acción: Derivado del ácido arilpropiónico, inhibidor delas ciclooxigenasas (COX), tanto COX-1 como COX-2, responsablesde la síntesis de prostaglandinas. Potente analgésico, antipirético yantiinflamatorio.
• Farmacocinética: Absorción completa por vía oral, elevada unión a pro-teínas plasmáticas (99%) y vida media 2 horas. Metabolismo hepáticoy eliminación renal. Atraviesa la barrera hematoencefálica.
• Indicaciones: Dolor agudo leve y moderado. Fiebre. Dolor crónico: ar-trosis y artritis reumatoide.
• Efectos secundarios: Problemas gastrointestinales: dispepsia, úlce-ras, perforación, sangrado. Disfunción hepática. Disfunción renal.Sangrado por inhibición de la agregación plaquetaria. Reacciones de hipersensibilidad. Alteraciones del SNC: cefaleas, déficits de memoria.
• Contraindicaciones: Historia de alergia o hipersensibilidad a AINEs.Ulcus gastrointestinal. Enfermedad inflamatoria intestinal activa.Asma bronquial. Insuficiencia renal grave. Disfunción hepática grave.Embarazo.
• Interacciones: Inhibe el efecto de la furosemida, bumetanida y pireta-nida. Potencia el efecto y toxicidad de digoxina, litio y metotrexato.Puede emplearse durante la lactancia.
85
AN
AL
GÉ
SIC
OS
Y A
INE
s
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 85

• Posología:• Adultos: Vía oral: 400-600 mg cada 6-8 h (dosis máxima 2.400 mg/día).
Presentación “retard” 800 mg, 2 comp/24 h. por la noche. Vía rectal:500 mg cada 4-6 h.
• Niños: Vía oral: Analgésico y antipirético: 5-10 mg/kg/dosis cada 6-8 h(dosis máxima 40 mg/kg/día). Artritis crónica juvenil: 30-40 mg/kg/díarepartido en 3-6 dosis (máximo 2,4 g/día).
Naproxeno• Mecanismo de acción: Derivado del ácido arilpropiónico, inhibidor de las ci -
clooxigenasas (COX), tanto COX-1 como COX-2, responsables de la sín -tesis de prostaglandinas. Propiedades analgésicas y antiinflamatorias.
• Farmacocinética: Buena absorción oral, unión a proteínas plasmáticasen un 99%, vida media 12-15 horas (que se duplica en ancianos, porlo que requiere ajuste de dosis). Metabolismo hepático, eliminaciónrenal. Atraviesa barrera placentaria y hematoencefálica.
• Indicaciones: Dolor agudo leve y moderado. Dolor crónico: artrosis yartritis reumatoide.
• Efectos secundarios: Problemas gastrointestinales: dispepsia, úlceras,perforación, sangrado. Disfunción hepática. Disfunción renal. Sangradopor inhibición de la agregación plaquetaria. Reacciones de hipersensi-bilidad. Alteraciones del SNC: cefaleas, déficits de memoria, vértigos,somnolencia, depresión e insomnio. Elevación de la presión arterial.
• Contraindicaciones: Historia de alergia o hipersensibilidad a AINEs. Ulcusgastrointestinal. Enfermedad inflamatoria intestinal activa. Asma bron-quial. Insuficiencia renal grave. Disfunción hepática grave. Embarazo.
• Interacciones: Potencia la acción o toxicidad de litio. Disminuye la acciónde los diuréticos. Se recomienda monitorización del potasio sérico en tra-tamiento concomitante con diuréticos ahorradores de potasio. Aumentala toxicidad de metotrexato. Puede emplearse durante la lactancia.
• Posología:• Adultos: Vía oral: 250-500-1000 mg/ dosis, repartidos cada 8-12 h
(dosis máxima 1.500 mg/día). En ataque agudo de migraña y gotaaguda se puede comenzar por una dosis inicial de 750 mg para con-tinuar posteriormente con las dosis habituales.
• Niños: Vía oral: > 2 años: 5-10 mg/kg cada 8-12 h.
Diclofenaco• Mecanismo de acción: Derivado del ácido arilacético, inhibidor de las ci-
clooxigenasas (COX), tanto COX-1 como COX-2, responsables de la
86
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 86

síntesis de prostaglandinas.Potente acción analgésica y antiinflama-toria. Antiagregante plaquetario.
• Farmacocinética: Buena absorción oral y rectal, con alta fijación a pro-teínas (99%), comienzo de acción por vía oral a los 15-30 minutos, al-canzando concentración plasmática máxima en 2 horas.Metabolismohepático y eliminación renal y biliar.
• Indicaciones: Procesos osteoarticulares y traumatismos con com -ponente inflamatorio. Dolor postoperatorio de intensidad moderada.Cólico renouereteral.
• Efectos secundarios: Problemas gastrointestinales: dispepsia, úlceras,perforación, sangrado…, los habituales del resto de AINEs pero conuna importante incidencia de gastrolesividad. Elevación de la presiónarterial. Disfunción hepática: elevación de transaminasas. Sangradopor inhibición de la agregación plaquetaria. Reacciones de hipersen-sibilidad. Alteraciones del SNC: cefaleas, déficits de memoria. Insu-ficiencia renal aguda en pacientes con nefropatía previa.
• Contraindicaciones: Ulcus o sangrado digestivo. Alergia a diclofenaco. Co-litis ulcerosa, enfermedad de Crohn. Insuficiencia renal. Insuficiencia he -pática severa. Asma. Trastornos de coagulación. Embarazo o lactancia.No utilizar en pacientes con patología cardiovascular grave como insufi-ciencia cardíaca, cardiopatía isquémica, enfermedad periférica o enfer-medad cerebrovascular. Utilizar con preocupación en pacientes con fac-tores de riesgo cardiovascular (diabetes melitus, hipertensión arterial,hipercolesterolemia, hábito tabáquico).
• Interacciones: Potencia la acción o toxicidad de litio y digoxina. Disminuyela acción de los diuréticos. Se recomienda monitorización del potasio sé-rico en tratamiento concomitante con diuréticos ahorradores de potasio.Aumenta la toxicidad de metotrexato y la nefrotoxicidad de ciclosporina.Precaución en pacientes en tratamiento con anticoagulantes o heparinapor su efecto inhibidor sobre la agregación plaquetaria, aumentando elriesgo de sangrado. No administrar por vía parenteral durante más dedos días. En ancianos puede aumentar la incidencia de efectos adversos.
• Posología:• Adultos: Vía oral: 50-150 mg/día repartidos cada 8-12 horas (do-
sis máxima inicial 150 mg/día). Si comprimidos liberación sostenida,75-100 mg/ 12 h. Vía intravenosa: No usar.
• Vía intramuscular: 75 mg cada 12-24 h. (duración máxima 48 h., luegopasar a vía oral)
• Vía rectal: 1 supositorio (100 mg)/ día; si precisa dosis más altas, pasara vía oral.
87
AN
AL
GÉ
SIC
OS
Y A
INE
s
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 87

• Niños: Vía intravenosa/ intramuscular/oral: No se recomienda su uso.Vía rectal: >1 año: 0.5-3 mg/kg/día.
Nabumetona
• Mecanismo de acción: Profármaco inactivo cuyo principal metabolito(6-MNA) es un AINE naftilalcanónico estructuralmente similar al na-proxeno, con acción inhibidora de las ciclooxigenasas, preferente-mente la COX-2, aunque no de forma selectiva. Menores efectos gas-trointestinales que otros AINEs.
• Farmacocinética: Buena absorción en tracto digestivo, rápida transfor-mación por metabolización hepática a su metabolito activo, el ácido6-metoxi-naftilacético. Eliminación principalmente renal (80%) y enmenor medida por las heces.
• Indicaciones: Dolor e inflamación de artrosis y artritis reumatoide.• Efectos secundarios: Trastornos gastrointestinales: diarrea, dolor abdo-
minal, náuseas y vómitos. Muy poco frecuente aparición de hemorra-gia gastrointestinal. Exantema, rash maculopapular, fotosensibilidad.Colestasis con ictericia, elevación de transaminasas. Neumonitis, al-veolitis, infiltrados pulmonares y fibrosis pulmonar de origen inmune.Reacciones sobre el SNC: insomnio, irritabilidad, somno lencia.
• Contraindicaciones: Ulcus péptico, hemorragias gastrointestinales y colitis ulcerosa. Uso con precaución en hemofilia o pacientes concoagulopatías. Administrar con precaución en pacientes inmuno -deprimidos o neutropénicos. Enfermedad hepática. Insuficiencia renalo tratamiento concomitante con diuréticos o antihipertensivos. Histo-ria de hipersensibilidad al fármaco o antecedentes de reacciones de hipersensibilidad graves frente a salicilatos. Embarazo y lactancia.
• Interacciones: Pueden producirse efectos aditivos en pacientes en trata-miento con anticoagulantes, antiagregantes plaquetarios, trombolíticos,cor ticoesteroides y salicilatos, aumentando el riesgo de sangrado. Sitra tamiento concomitante con warfarina, se recomienda vigilar el tiem -po de protrombina. Puede aumentar la nefrotoxicidad de ciclosporina,sales de oro y ciclonovir. Puede potenciar la acción de fármacos anti -neoplásicos mielosupresores. Aumenta la toxicidad de litio y metotre-xato. Puede reducir la efectividad de diuréticos, betabloqueantes e IECAs.
• Posología:• Adultos: Vía oral: 1-2 g/día en 1-2 tomas (dosis máxima 2 g/día). • Ancianos: 1 g/ 24 horas.• Niños: Poca experiencia. Vía oral: > 30 kg : 0,5-1 g/ día repartidos en
1-2 dosis.
88
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 88

Etoricoxib• Mecanismo de acción: Inhibidor selectivo de la ciclooxigenasa-2 (COX-2),
enzima responsable de la biosíntesis de prostaglandinas y otros me-diadores de la inflamación. No acción sobre la COX-1, por lo que nopresenta muchas de las toxicidades típicas del resto de AINEs. Nuloefecto sobre la agregación plaquetaria.
• Farmacocinética: Muy buena absorción oral, biodisponibilidad 100%,alcanza concentraciones plasmáticas máximas a los 60 minutos,unión a proteínas plasmáticas del 92%. Metabolismo hepático y eli-minación renal.
• Indicaciones: Alivio sintomático de artrosis, artritis reumatoide y artri-tis gotosa aguda fundamentalmente en pacientes con alto riesgo deúlcera gastroduodenal, perforación o hemorragia.
• Efectos secundarios: Molestias gastrointestinales. Alteraciones del com-portamiento, a nivel del SNC: mareos, insomnio, irritabilidad, ansiedad,depresión, cefaleas. Insuficiencia cardiaca congestiva, IAM, ACVA,HTA: raros. Edema facial, prurito, rash, reacciones de hipersensibilidad.
• Contraindicaciones: Antecedentes de IAM, ACV o insuficiencia car -diaca clase funcional II-IV. Precaución en pacientes con factores de riesgo cardiovascular o enfermedad arterial periférica. Ulcus gas troduodenal activo o enfermedad inflamatoria intestinal. HTA no controlada. Insuficiencia renal severa (aclaramiento de creatinina<30 ml/min). Insuficiencia hepática severa. Embarazo y lactancia.
• Interacciones: Aumenta el efecto de anticoagulantes orales y la admi-nistración simultánea con AAS puede aumentar el riesgo de sangradoa nivel gastrointestinal. Disminuye el efecto de IECAs, betabloquean-tes y diuréticos. Aumenta la nefrotoxicidad de ciclosporina y tacroli-mus. Aumenta la concentración de sales de litio y puede aumentar latoxicidad de metotrexato, estrógenos y digoxina. La rifampicina dis-minuye las concentraciones plasmáticas de etoricoxib.
• Posología:• Adultos: Vía oral: 60 mg cada 24 h. En AR 90 mg cada 24 h y en
AG aguda 120 mg cada 24 h.• Niños: No recomendado en menores de 16 años.
Celecoxib• Mecanismo de acción: Inhibidor selectivo de la ciclooxigenasa-2 (COX-2),
enzima responsable de la biosíntesis de prostaglandinas y otros me-diadores de la inflamación. No acción sobre la COX-1, por lo que nopresenta muchas de las toxicidades típicas del resto de AINEs.
89
AN
AL
GÉ
SIC
OS
Y A
INE
s
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 89

90
VAD
EM
EC
UM
3• Farmacocinética: Alta selectividad para la COX-2. Buena absorción en
tracto digestivo, con vida media de 11 h. Unión a proteínas plasmáti-cas 97%. Metabolismo hepático y eliminación renal.
• Indicaciones: Alivio sintomático de artrosis, artritis reumatoide y es-pondilitis anquilosante fundamentalmente en pacientes con altoriesgo de úlcera gastroduodenal, perforación o hemorragia.
• Efectos secundarios: Molestias gastrointestinales (diarrea, dispepsia,dolor abdominal).
• Contraindicaciones: Antecedentes de IAM, ACV o insuficiencia car-diaca clase funcional II-IV. Precaución en pacientes con factores deriesgo cardiovascular o enfermedad arterial periférica. Hipersensibili-dad a sulfamidas. Enfermedad inflamatoria intestinal. No recomen-dable en mujeres que quieran quedarse embarazadas porque inter-fiere en la ovulación e implantación del óvulo.
• Interacciones: Aumenta el efecto del AAS y anticoagulantes orales. Au-menta el efecto nefrotóxico de ciclosporina y tacrolimus. Aumenta lasconcentraciones plasmáticas de antidepresivos tricíclicos, ISRS, neu -rolépticos y antiarrítmicos. Disminuye el efecto de IECAs, betablo-queantes y diuréticos. Aumenta la concentración de sales de litio. El flu-conazol aumenta la concentración plasmática del inhibidor de la COX-2.
• Posología:• Adultos: Vía oral: 100-200 mg cada 12-24 h. (dosis máxima 400 mg/día).• Niños: No recomendado.
Paracetamol
Metamizol
Etoricoxib, Celecoxib
Ibuprofeno
Diclofenaco
Naproxeno
Ketoprofeno
Indometacina
Piroxicam
Bajo riesgo
Alto riesgo
TOXICIDAD INTRÍNSECA DE AINEs – RIESGO DE GASTROLESIVIDAD
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 90

91
AN
AL
GÉ
SIC
OS
Y A
INE
s
3
Actividad antiinflamatoria Fármaco
BAJA Paracetamol
MODERADA EtofenamatoNabumetonaIbuprofeno
KetoprofenoDexketoprofeno
NaproxenoCelecoxibEtoricoxib
ELEVADA SalicilatosDiclofenacoKetorolacoPiroxicam
CLASIFICACIÓN DE AINEs SEGÚN ACTIVIDAD ANTIINFLAMATORIA
BIBLIOGRAFÍA– Borsook D., LeBel A.A., McPeek B. Massachusetts General Hospital. Manual de
tratamiento del dolor. Marbán Libros. 1999.
– Bell C, Hughes CW, Oh TH. Manual de anestesia pediátrica. Mosby/Doyma 1999.
– Benito Alcalá MC, Avellanal Calzadilla M, Garrido Ramírez J. Uso adecuado de losanalgésicos. Madrid: Ergon S.A.; 2005.
– Fuentes R, Sebastianes MC, Morales J, Torres LM. ABC de anestesiología, medicinacrítica y emergencias. Majadahonda (Madrid): Ergon S.A.; 2006.
– Carrascosa Fernández AJ, Martínez Torrente F. Guía sobre el manejo del dolor agudopostoperatorio. Madrid: Ergon S.A.; 2007.
– García Quetglas E, Azanza JR. Guía práctica de fármacos y dolor. 5ª ed. Icono Creación y Diseño, SL. Madrid. 2010.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 91

92
VAD
EM
EC
UM
3
OpioidesDRA. MARIANO SOTO MARTÍN, DRA. KAROLYN MORA CERÓN yDR. JOSÉ SANTIAGO MARTÍN
Sustancias exógenas naturales o sintéticas capaces de enlazarse a losdistintos tipos de receptores para la morfina. Son potentes analgésicos,para tratamiento de dolor moderado-grave. Los opiáceos interactúancon receptores específicos y saturables del SNC y otros tejidos, dondetambién actúan péptidos opiodes endógenos. Estos receptores de sondenominados mu (MOR), kappa (KOR) y delta (DOR).
Receptores mu (µ)MOR
Analgesia supraespinal, mio-sis, depresión respiratoria,dependencia física y euforia.
mu 1 analgesia supraespinal
mu 2 depresión respiratoria
RECEPTORESKAPPA (Ҡ) KOR
Analgesia espinal, ligera depresión respiratoria, miosis y sedación.
RECEPTORESDELTA (δ) DOR
Analgesia supraespinal, actividad sobre músculo liso gastrointestinal.
OPIOIDES
• Morfina: Agonista puro de los receptores opioides. Presentaciones de liberación inmediata (cada 4 horas): amp. 10 mg / ml, 20 mg / ml;comp. 10 y 20 mg (Sevredol®; solución oral 2 y 20 mg / ml). Presen-taciones de liberación prolongada (cada 12 horas): Comp. y cápsulasde 5, 10, 15, 30, 60, 100 y 200 mg (MST® Continus) Interacciones condepresores del SNC, IMAOs y otros opioides.
• Buprenorfina: Analgésico potente, de acción prolongada, agonista par-cial opioide mu y antagonista kappa. Es 30 veces más potente que lamorfina. Parches transdérmicos de 35, 52.5 y 70 µg / h y de adminis-tración cada 96 h (Transtec®).
• Fentanilo: Agonista puro mu, 100 veces más potente que la morfina.Dolor irruptivo oncológico (posología según crisis con un máximo de 4 dosis al día): Presentaciones en comp. transmucoso oral (Actiq® 200,400, 600, 800 1.200 y 1.600 µg) (Effentora® 100, 200, 400, 600 y 800 µg), vía sublingual (Abstral® 100, 200, 300, 400, 600 y 800 µg), pe-lícula bucal (Breakly® 200 y 400 µg) y vía nasal (Pecfent® 100 y 400 µge Instanyl® 50, 100, 200 µg). Dolor crónico: Presentación en parchestransdérmicos de 12, 25, 50, 75 y 100 µg/h, cada 72 h. (Fendivia®).
• Hidromorfona: opioide semisintético, agonista mu, 5 - 7,5 veces máspotente que la morfina. Presentación en comprimidos de liberación
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 92

f(%)(v.o.)
T máx(h)
Vd(l/Kg) U (%) t ½ (h) Vías de administ.
TRAMADOL 70 2 3-4,3 10-15 6 v.o., i.m., i.v., rectal.
prolongada (cada 24 h) de 4, 8, 16 y 32 mg (Jurnista®). Interaccionescon IMAO (hipo o hiper TA, excitación/depresión SNC), opiodes.
• Oxicodona: Acción agonista pura (mu y kappa) sobre los receptores opioi-des del cerebro y de la médula espinal, 2 veces más potente que lamorfina. El efecto terapéutico es principalmente analgésico, ansiolíticoy sedante. Presentaciones de comp. de liberación prolongada (cada 12h.) de 5, 10, 20, 40 y 80 mg (OxyContin®) y de liberación inmediata (Oxy-Norm® cápsulas, solución oral e inyectable).
• Oxicodona /naloxona (Targin®): se añade la naloxona para minimizar losefectos adversos GI sin que la eficacia analgésica se vea afectada.Presentación en comprimidos de liberación prolongada cada 12 h.:5/2.5, 10/5, 20/10 y 40/20 mg. La absorción de la naloxona es escasaa nivel sistémico (<2%).
• Tapentadol (Palexia®): Su mecanismo de acción es dual, agonista en el receptor mu opioide del SNC e inhibidor de la recaptación de noradre-nalina. Presentación en comprimidos de 25, 50, 100, 150, 200 y 250mg. Cada 12 h. v.o. Interacciones con IMAO y otros opioides (Palexia®).
• Tramadol: Agonista puro, no selectivo sobre los receptores opioides.Otros mecanismos son la inhibición de la recaptación neuronal de nor-adrenalina, así como la intensificación de la liberación de serotonina.La potencia de tramadol es 1/10 - 1/6 de la de morfina. Interaccionescon IMAO. Presentación comp. de 50, 100, 150, 200 y 300 mg y presentación en solución 100 mg/ml. Amp. 100 mg.
FARMACOCINÉTICA
Opioides mayores
93
OP
IOID
ES
3
f(%)(v.o.)
T máx(h)
Vd(l/Kg) U (%) t ½ (h) Vías de administ.
MORFINA 24 1 3,3 14-15 2,9 v.o., i.m., s.c., i.v..FENTANILO 50 0,3-0,6 3-4 13-18 7 i.v., t.c., tm.o.OXICODONA YOXICOD/NALOXONA
87 3 3 – 4,5 v.o.
HIDROMORFONA 24 13-16 5 <30 3 v.o.BUPRENORFINA 40 1,5-4 2-5 18 2,9 t.c., s.l., i.m., i.v.TAPENTADOL 32 1 – 20 4 v.o.
Opioides menores
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 93

94
VAD
EM
EC
UM
3
Efectos adversos comunes
ALÉRGICAS Urticaria, exantema y reacciones anafilácticas.
CARDIOVASCULARES Bradicardia, hipotensión.Hipotensión ortostática y taquicardia(más con meperidina).
CUTÁNEAS Prurito.Pápulas en el lugar de administración s.c.Irritación en el lugar de administración de los parches.
DIGESTIVAS Náuseas y vómitos (de origen central).Estreñimiento, excepto Oxicodona/Naloxona. Sequedad de boca.Hipertonía del esfínter de Oddi.
SNC Mareos, obnubilación, disforia, delirio, miosis, convulsiones.Depresión del centro respiratorio (infrec. con tramadol ybuprenorfina): hipoxia, acidosis, apnea. Tratamiento con naloxona.
RESPIRATORIAS Broncoespasmo.Depresión respiratoria (afecta más a la frecuencia que a laamplitud).
HEMATOLÓGICAS Agranulocitosis.
URINARIAS Retención urinaria.
EFECTO ANALGÉSICO
Conversión de dosis entre opiáceos
Tratamiento previo Con una dosis de:
MORFINA, ORAL (mg/d) 40 mg/d 80 mg/d 120 mg/d 160 mg/d
Una titulaciónde hasta 2 x250 mg/d esposible contapentadol
Retard
OXICODONA, ORAL (mg/d) 20 mg/d 40 mg/d 60 mg/d 80 mg/d
OXICODONA/NALOXONA,ORAL (mg/d)
20/10mg/d
40/20mg/d
60/30mg/d
80/40mg/d
TRAMADOL, ORAL (mg/d)ª 200 mg/d 400 mg/d – –
HIDROMORFONA ORAL(mg/d)
4 mg/d 8 mg/d – 16 mg/d
FENTANILO, TRASDÉRMICO (µg/h)
12µg/h 25 µg/h 50 µg/h 75 µg/h
BUPRENORFINA, TRASDÉRMICO (µg/h)
– 35 µg/h 52,5 µg/h 70 µg/h
TAPENTADOL, ORAL(mg/d) 100 mg/d 200 mg/d 300 mg/d 400 mg/d
ªLa recomendación para pacientes tratados con tramadol en dosis < 400 mg/d es iniciar el trata-miento con tapentadol retard con 100 mg/d.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 16:04 Página 94

95
OP
IOID
ES
3
Dependencia psíquica, tolerancia y dependencia física
DEPENDENCIA PSÍQUICA
Muy importante en los agonistas puros.Poco importante con el tramadol, tapentadol.
TOLERANCIA Aumento de necesidades.Rápida: analgesia, depresión respiratoria, euforia, sedación,hipotensión, náuseas.Lenta: miosis, efectos gastrointestinales.
DEPENDENCIA FÍSICA: CLÍNICA
Síndrome de abstinencia: a las 2 h de la última hora dosis,con rinorrea, lagrimeo, bostezos y sudoración. La intensidadde los síntomas progresa hasta un máximo a las 12 h. Se caracteriza por sueño, despertar agitado, midriasis, anorexia,piloerección, escalofríos, irritabilidad, temblor, náuseas, vómitos, dolor abdominal, diarrea, espasmos intestinales, taquicardia, HTA, dolor musculo esquelético, deshidratacióny cetosis.
DEPENDENCIA FÍSICA: TRATAMIENTO
Fase aguda: metadona oral, ir reduciendo dosis.Fase crónica: benzodiacepinas.
INTERACCIONES COMUNES
• SNC: fármacos depresores del SNC (hipnóticos, ansiolíticos, neuro-lépticos, antidepresivos, anestésicos y alcohol), resultando en depre-sión respiratoria, hipotensión, sedación profunda o coma. IMAOspueden provocar estimulación del SNC y convulsiones, si fueron to-mados hasta los 14 días previos.
• Metabólicas: el principal sistema enzimático para el metabolismo delos opioides es el citocromo P450. Puede ser inhibido o inducido porotros medicamentos. Las enzimas involucradas son principalmenteCYP3A4, CYP2D6 y la CYP1A2. Excepto morfina e hidromorfona.
• Combinación de analgésicos opioides con no opioides: en general es reco-mendable asociar un opioide con paracetamol o con AINEs.
• Combinación de analgésicos opioides con coadyuvantes: los opioides sepueden asociar a gabapentina, pregabalina.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 95

BIBLIOGRAFÍA– Puig MM, Montes A. Opioids: from receptors to clinical application. Current Review
of Pain 1998; 2(4):234-41.
– Stein C. Peripheral mechanisms of opioid analgesia. Anesth Analg 1993; 76:182-91.
– Flórez J. Fármacos y dolor. Editorial Ergon. Madrid 2004.
– Fielding F, Sanford TM, Davis MP. Achieving effective control in cancer pain: a reviewof current guidelines. Int J Palliat Nurs 2013; 19(12):584-91.
– Sloan P. Update on extended-release opioids in pain management. Expert Opin DrugDeliv 2014;11(2):155-58.
– Torres Morera LM. Tapentadol retard en el dolor crónico intenso. Rev Soc Esp Dolor2011;18(5): 283-290.
96
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 96

Coadyuvantes: antiepilépticos, antidepresivos,miorrelajantes, ketaminaDRA. WILSIANE AMARAL CAVALCANTE, DR. JUAN SALMERÓN CEREZUELA
y DR. MANUEL CORTIÑAS SÁENZ
CARBAMAZEPINA
• Posología: Dosis inicial: 200 a 400 mg / 24 h, incrementar hasta 200 mg / 6-8 h. Mantenimiento: 400 a 800 mg / 24 h. Dosis máxima:1.200 mg / día. En ancianos: iniciar con 100 mg / 12 h.
• Mecanismo de acción: La carbamazepina estabiliza las membranas ner-viosas hiperexcitadas, inhibe las descargas neuronales y reduce lapropagación sináptica de los impulsos excitatorios.
• Efectos secundarios:– SNC: mareos, somnolencia, ataxia y náuseas/vómitos al inicio del
tratamiento. Otros efectos son visión borrosa, confusión, cefaleas,fatiga, diplopía o alucinaciones visuales. Con el tiempo, estos efec-tos adversos desaparecen, pero pueden volver si las dosis del fár-maco son excesivas para el paciente en cuestión.
– Digestivo: dolor abdominal, anorexia, constipación, diarrea xerosto-mía o sequedad de la faringe, así como glositis y estomatitis. Ele-vación de las enzimas hepáticas.
– Cardiovascular: bloqueo AV, arritmias cardíacas o exacerbación delas mismas, insuficiencia cardíaca congestiva, edema, agravamie-nto de la hipertensión, síncope, tromboflebitis y linfadenopatías.
– Hematopoyético: fiebre, faringitis, ulceraciones en la boca, equimosiso hemorragias.
– Dermatológico: fotosensibilidad, alopecia, urticaria y alteraciones depigmentación de la piel. También se han descrito dermatitis exfo-liativa, eritema multiforme, eritema nudoso, púrpura, diaforesis y agravamiento del lupus eritematoso sistémico. Síndrome deStevens-Johnson o la necrólisis tóxica epidérmica.
– Visión: opacidades corneales puntuales dispersas y conjuntivitis.– Genitourinario: retención aguda de orina, oliguria con elevación de la
presión arterial, azoemia, insuficiencia renal e impotencia.• Interacciones:
– Inhibidores CYP3A4: isoniazida, macrólidos, azoles, inhibidores de la pro-teasa, verapamilo, diltiazem, dextropropoxifeno, ibuprofeno, viloxazina,fluoxetina, fluvoxamina, nefazodona, paroxetina, trazodona, estiripentol,
97
CO
AD
YU
VAN
TE
S:
AN
TIE
PIL
ÉP
TIC
OS
, A
NT
IDE
PR
ES
IVO
S,
MIO
RR
EL
AJA
NT
ES
, K
ETA
MIN
A
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 97

– vigabatrina, terfenadina, loratadina, loxapina, olanzapina, quetiapina, ni-cotinamida, acetazolamida, danazol, oxibutinina, dantroleno, ticlopidina,zumo de pomelo, progabida, valnoctamida, ác. valproico, valpromida yprimidona. Niveles plasmáticos y toxicidad aumentados: ajustar dosis.
– Inductores CYP3A4: fenobarbital, fenitoína, fosfofenitoína, primi-dona, metosuximida, fensuximida, oxcarbazepina, teofilina, amino-filina, rifampicina, cisplatino, doxorubicina, hipericum perforatum(hierba de San Juan), buprenorfina, mianserina, sertralina: Nivelesplasmáticos disminuidos.
– Isotretinoína: aclaramiento alterado g monitorizar.– Neurolépticos (Clozapina, haloperidol, bromperidol, olanzapina,
quetiapina, risperidona, ziprasidona).– Benzodiacepinas (clonazepam, clobazam, alprazolam, midazolam). – Antiepilépticos (felbamato, zonisamida, tiagabina, topiramato, la-
motrigina, primidona, oxcarbazepina, etosuximida, ác. valproico).– Corticosteroides.– Antibióticos (doxiciclina).– Antifúngicos (itraconazol).– Antirretrovirales (inhibidores de la proteasa).– Anticonceptivos orales, estrógenos, progestágenos: contarresta eficacia.– Antidepresivos (bupropión, citalopram, nefazodona, antidepresivos
tricíclicos).– Anticoagulantes (warfarina, fenprocumona, dicumarol).– Inmunosupresores (ciclosporina).– Antagonista del calcio (felodipino).– Digitálicos (digoxina).– Metadona.– Teofilina.– Hormonas (levotiroxina).– Antihelmínticos (praziquantel)– Analgésicos (tramadol, paracetamol).– Antineoplásico (imantinib).– Relajantes musculares no despolarizantes: Disminuye niveles y
efectos: Ajustar dosis.– Isoniazida: Aumenta su hepatotoxicidad. – Litio, metoclopramida, neurolépticos: Aumenta efectos adversos
neurológicos. – Diuréticos (hidroclorotiazida, furosemida): Riesgo de hiponatremia
sintomática. – Alcohol: Reduce tolerancia. – Levetiracetam: Toxicidad incrementada.
98
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 98

OXCARBAZEPINA
• Posología: Dosis inicial: 150 mg/12 h, incrementar 600 mg/día a inter-valos semanales.Mantenimiento: 600 - 2.400 mg/día en 2 tomasDosis máxima: 2.400 mg/día.
• Mecanismo de acción: similar a la carbamazepina.• Efectos secundarios:
– SNC: Hiponatremia, mareos, somnolencia, ataxia y náuseas/vómitosal inicio del tratamiento. Otros efectos son confusión, depresión,apatía, agitación, labilidad afectiva, alteración de la atención, am-nesia, cefaleas, fatiga.
– Ojos: Visión borrosa, diplopía, nistagmo.– Digestivo: Dolor abdominal, estreñimiento, diarrea, vómitos, náuseas.– Dermatológico: Exantema, alopecia, acné.
• Interacciones: Similares a la carbamazepina
PREGABALINA
• Posología: Dosis inicial: 150 mg/24 h., incrementar 300 mg/24 h. cada3-7 días en función de la respuesta y tolerancia. Dosis máxima: 600 mg/día.
• Mecanismo de acción: Análogo del GABA. Se une a una subunidad auxiliar de los canales de calcio dependientes del voltaje en el SNC.
• Efectos secundarios:– SNC: Mareo, somnolencia, aumento de apetito y de peso, euforia,
confusión, irritabilidad, depresión, alteración de la libido, alteracio-nes de la marcha, ataxia, trastorno de memoria y atención, tem-blor, disartria, parestesias, sensación de ebriedad, vértigo.
– Digestivo: Elevación de transaminasas, náuseas, vómitos, diarrea in-tensa, estreñimiento, flatulencia, sequedad de boca.
– Ojos: Visión borrosa, diplopía, nistagmo.– Hematopoyético: Discrasias sanguíneas, edema periférico.– Otros: Fatiga.
• Interacciones: – Alcohol, benzodiacepinas y opioides: Potenciación de efectos.
TOPIRAMATO
• Posología:– Dosis inicial: 25 mg/24 h. en la noche, incrementar 25 mg/24 h.
cada 7 días en función de la respuesta y tolerancia.– Mantenimiento: 50 mg/12 h.– Dosis máxima: 500 mg/día.
99
CO
AD
YU
VAN
TE
S:
AN
TIE
PIL
ÉP
TIC
OS
, A
NT
IDE
PR
ES
IVO
S,
MIO
RR
EL
AJA
NT
ES
, K
ETA
MIN
A
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 99

• Mecanismo de acción: Bloquea los canales de calcio estado-dependien-tes en las neuronas y potencia la actividad del GABA.
• Efectos secundarios:– SNC: Mareo, trastornos del habla, somnolencia, confusión, depre-
sión, ataxia, parestesias, cefalea, dificultades de memoria y aten-ción, nerviosismo, problemas de coordinación.
– Digestivo: Náuseas, dolor abdominal, diarrea, hipersalivación, dispep-sia, boca seca.
– Ojos: Glaucoma de angulo cerrado y miopía aguda.– Genitourinario: Nefrolitiasis, acidosis metabólica hiperclorémica.– Otros: Precaución con su uso en enfermedades respiratorias, sta-
tus epiléptico, dieta cetogénica.• Interacciones:
– Topiramato: no aumenta la concentración plasmática de fenitoínaexcepto en determinados casos. Es recomendable monitorizar ni-veles de fenitoína ante signos clínicos de toxicidad.
– Fenitoína y carbamazepina dismimuyen las concentraciones plas-mática del topiramato.
– Diltiazem, flunarizina, metformina, hicroclorotiazida, propranolol:aumenta concentraciones plasmáticas de topiramato.
– Digoxina: el topiramato disminuye sus niveles: monitorizar.– Alcohol y otros depresores del SNC: no asociar.– Litio: topiramato aumenta su concentración plasmática: controlar
sus niveles.– Anticonceptivos orales: disminuye la eficacia anticonceptiva.– Hierba de San Juan: pérdida de eficacia.
CLONAZEPAM
• Posología: Dosis inicial: 1 mg/24 h. en la noche, incrementar cada 2-4 semanas. Mantenimiento: 4-8 mg/día, repartidos en varias tomas.Dosis máxima: 20 mg/día.
• Mecanismo de acción: Actúa como agonista de los receptores BZ (ben-zodiacepínicos) cerebrales, potenciando el efecto neurotransmisor in-hibidor del GABA (gamma-aminobutírico).
• Efectos secundarios:– SNC: Mareo, somnolencia, problemas de coordinación, hipotonía
muscular, agresión paradójica, irritabilidad.– Digestivo: Alteraciones de pruebas de función hepática, hipersaliva-
ción en niños. – Ojos: Hipotensión y apnea. Precaución con su uso en enfermedades
respiratorias y en ancianos.
100
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 100

• Interacciones: – Fenitoína, Inhibidores de la bomba de protones: clonazepam au-
menta su concentraciones plasmática: monitorizar niveles.– Carbamazepina, inhibidores de la recaptación de serotonina: dismi-
nuyen las concentraciones plasmáticas de las benzodiacepinas.– Ácido valproico: riesgo de estados de ausencia.– Zumo de pomelo: posible disminuición del metabolismo de las ben-
zodiacepinas.– Aminofilina, Teofilina, Macrólidos, antifúngicos imidazólicos, blo-
queantes de los canales de calcio, cimetidina, isoniazida: disminuyeefecto terapéutico de las benzodiacepinas.
– Levodopa: disminuye efecto terapéutico de la levodopa.– Alcohol y otros depresores del SNC: no asociar.– Clozapina: aumenta efectos tóxicos y adversos de la clozapina.– Anticonceptivos orales: disminuye metabolismo de las benzodia -
cepinas.
AMITRIPTILINA
• Posología: Dosis inicial: 25 mg/24 h. en la noche. Mantenimiento: 25-150 mg /día, repartidos en varias tomas ó en monodosis en la nocheDosis máxima: 100 mg/8 horas.
• Mecanismo de acción: Inhibe el mecanismo responsable de la recapta-ción de la noradrenalina y la serotonina en las neuronas adrenérgicasy serotoninérgicas, aumentando su concentración sináptica.
• Efectos secundarios:– Anticolinérgicos: Sequedad de boca, sabor metálico, estreñimiento,
íleo paralítico, retención urinaria, visión borrosa, trastorno de aco-modación visual.
– Cardiovasculares: Hipotensión postural, taquicardia, disrritmias, sín-cope (altas dosis), bloqueo de rama y bloqueo AV.
– SNC: Astenia, sedación, somnolencia, incoordinación motora, ma -reo, cefalea, temblor fino, convulsiones, desorientación, confusión,nistagmus, parestesias, movimientos extrapiramidales.
– Dermatológicos: Sudoración, rash, fotosensibilidad, prurito.– Digestivos: Náuseas, vómitos, aumento del apetito, aumento de
peso, elevación de enzimas hepáticas, ictericia.– Otros: Discrasias sanguíneas, alteración de la libido, síndrome neu-
roléptico maligno, sindrome de abstinencia.• Interacciones:
– Alcohol: íleo paralítico y depresión del SNC: disminuir consumo de alcohol.
101
CO
AD
YU
VAN
TE
S:
AN
TIE
PIL
ÉP
TIC
OS
, A
NT
IDE
PR
ES
IVO
S,
MIO
RR
EL
AJA
NT
ES
, K
ETA
MIN
A
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 101

– Adrenalina: elevación de TA y arritmias: evitar su asociación.– Analgésicos opioides: aumentan riesgo depresión respiratoria: pre-
caución, iniciar amitriptilina con dosis bajas.– Anticolinérgicos: exacerbación de síntomas anticolinérgicos, íleo
paralítico, hipertermia: reducir dosis en ancianos, monitorizar dosisde amitriptilina.
– Antihistamínicos H1: síntomas colinérgicos graves: reducir dosis enancianos.
– Antibióticos (quinolonas): aumentan el riesgo de arritmias por pro-longación de QT: precaución.
– Anticonceptivos orales: posible toxicidad de la amitriptilina por dis-minución del metabolismo: controlar estado clínico.
– Antidepresivos (fluoxetina): empeoramiento de la depresión, au-mento de la toxicidad de la amitriptilina por disminución del meta-bolismo: controlar estado clínico. (IMAO): síndrome serotoninér-gico con agitación, temblor, delirio, hiperpirexia, convulsiones,manía, coma: intervalo de 1 semana para cambiar de tricíclico aIMAO y de 2 semanas de IMAO a tricíclico.
– Antipsicóticos (fenotiazinas, clorpromazina, flufenazina, levomepro-mazina, perfenazina, periciazina, pimozida, pipotiazina, trifluopera-zina): aumenta la toxicidad de amitriptilina por disminuir metabo-lismo: monitorizar antidepresivos, vigilancia clínica.
– Antirretrovirales (ritonavir): posible aumento de su concentración:vigilar aparición de toxicidad.
– Baclofeno: hipotonía muscular acentuada: vigilar clínica. – Barbitúricos: aumentan metabolismo de amitriptilina y por lo tanto,
disminuyen su efecto: evitar uso concomitante.– Benzodiacepinas (clodiazepósido): posible toxicidad por amitripti-
lina: no precauciones especiales.– Levodopa: disminuye su efecto por disminuir absorción: controlar
estado clínico.– Metilfenidato: trastornos del humor y cognitivos: evitar uso simul-
táneo.– Rifampicina: disminuición del efecto antidepresivo por aumento del
me tabolismo: monitorizar respuesta y concentración de la amitriptilina.
DULOXETINA
• Posología: Dosis inicial: 30 mg / 24 horas. Mantenimiento: 60 mg / día.Dosis máxima: 120 mg / 24 h.
• Mecanismo de acción: Inhibidor de la recaptación de serotonina y denoradrenalina.
102
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 102

• Efectos secundarios:– SNC: Cefalea, somnolencia, mareos, letargo, disminución del ape-
tito, insomnio, disminución de la libido, bostezos, temblores, pares-tesias, agitación, ansiedad, sueños anormales.
– Digestivos: Náuseas, sequedad de boca, diarrea, dolor abdominal,estreñimiento, vómitos, dispepsia, flatulencia, elevación de trans-aminasas.
– Ojos: Visión borrosa.– Cardiovascular: Aumento de TA, rubor.– Función Sexual: Disfunción eréctil, trastorno de la eyaculación, orgas-
mos anormales.– Musculoesquelético: Dolor musculoesquelético, espasmo muscular.– Genitourinario: Disuria, nicturia.
• Interacciones:– AAS y AINEs: Potenciación del efecto antiplaquetario.– Agonistas alfa y betaadrenérgicos: potencia efecto taquicardi-
zante.– Alcohol y otros depresores del SNC (levomepromazina): aumenta
efecto depresor: Administrar con precaución.– Anticoagulantes: Posible aumento del efecto anticoagulante: Pre-
caución.– Antidepresivos tricíclicos (imipramina, amitriptilina, doxepina): Au-
mento de las concentraciones séricas de tricíclicos: considerarcambio de tratamiento.
– Antidepresivos ISRS (fluoxetina, fluvoxamina): Aumenta concen-traciones plasmáticas de duloxetina y por lo tanto efectos adver-sos: considerar cambio de tratamiento.
– Antidepresivos IMAO: Aumenta el efecto ortostático y serotoni-nérgico: no asociar.
– Codeína: Disminuye el efecto terapéutico de codeína.– Tamoxifeno: Disminuye el metabolismo de tamoxifeno.– Selegilina: aumenta los efectos serotoninérgicos de duloxetina: no
asociar.
PAROXETINA
• Posología: Dosis inicial: 10-20 mg/día, incrementar 10 mg cada 2 se-manas. Dosis máxima: 50-60 mg/día
• Mecanismo de acción: Inhibidor específicamente la recaptación de 5-hidroxitriptamina por las neuronas cerebrales.
103
CO
AD
YU
VAN
TE
S:
AN
TIE
PIL
ÉP
TIC
OS
, A
NT
IDE
PR
ES
IVO
S,
MIO
RR
EL
AJA
NT
ES
, K
ETA
MIN
A
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 103

• Efectos secundarios:– SNC: Cefalea, somnolencia, mareos, disminución del apetito, in-
somnio, disminución de la libido, bostezos, temblores, agitación,ansiedad, sueños anormales, ganancia de peso.
– Digestivos: Náuseas, sequedad de boca, diarrea, estreñimiento, ele-vación del colesterol.
– Ojos: Visión borrosa.– Función Sexual: Disminución de la libido, disfunción sexual.– SD. Abstinencia: Mareo, cefalea, alteraciones sensitivas y del sueño,
ansiedad.• Interacciones:
– AAS/AINEs y anticoagulantes: aumenta actividad (riesgo de he -morragias).
– Alcohol y otros depresores del SNC (risperidona, tioridazina, perfe-nazina): aumenta efecto depresor: evitar asociación.
– Anticoagulantes: posible aumento del efecto anticoagulante: pre-caución.
– Antidepresivos tricíclicos (clomipramina, nortriptilina, doxepina): aumento de las concentraciones séricas de tricíclicos: considerarcambio de tratamiento.
– Antidepresivos IMAO y ISRS, Litio, Hypericum perforatum: poten-cia toxicidad y riesgo de síndrome serotoninérgico: no asociar.
– Flecainida, Metoprolol, Propafenona: aumenta los niveles plasmá-ticos de paroxetina.
– Triptanes, Tramadol: aumenta toxicidad.
CICLOBENZAPRINA
• Posología: Dosis inicial: 10 mg/1 -2 veces al día. Dosis máxima: 60 mg/día. No superar las 3 semanas de tratamiento.
• Mecanismo de acción: Reduce la actividad motora tónico somática, entronco cerebral, afectando a motoneuronas gamma y alfa.
• Efectos secundarios:– SNC: Mareos, somnolencia, sequedad de boca, parestesias.
• Interacciones:– Alcohol, depresores de SNC y anticolinérgicos gToxicidad aumen-
tada IMAO g riesgo de crisis hiperpiréticas, convulsivas severas ymuerte. Dejar transcurrir mínimo 14 días entre la interrupción delIMAO y el inicio de ciclobenzaprina, y 5-7 días entre la interrupciónde la ciclobenzaprina y el inicio del IMAO.
104
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 104

TETRAZEPAM
• Posología: Dosis inicial: 25 mg/día, incrementar en 25 mg/día. Dosismáxima: 100 mg/día (2-3 tomas, o una única por la noche).
Ancianos: ½ dosis de adultos.• Mecanismo de acción: La actividad relajante muscular se debe a un
mecanismo de acción central, a través del refuerzo de la inhibiciónGABA-érgica presináptica.
• Efectos secundarios:– SNC: Bradipsiquia; amnesia anterógrada, irritabilidad, agresividad,
excitación, síndrome de confusión onírica, alucinaciones, depen-dencia física (uso prolongado), somnolencia, hipotonía muscular,cambio en la libido, intranquilidad; visión borrosa, vértigos, astenia.
– Digestivo: Sequedad de boca; daño hepatobiliar con ictericia.– Genitourinario: Retención urinaria.– Cardiovascular: Discrasias sanguíneas, hipotensión.
• Interacciones:– Alcohol, opiáceos, barbitúricos, neurolépticos, algunos antidepre-
sivos, antihistamínicos sedantes H1, tranquilizantes no benzodia-zepínicos, clonidina, metildopa: potenciación de efectos centrales.
– Cisaprida: Efecto aumentado.– Clozapina: Toxicidad potenciada.
KETAMINA
• Posología: La magnitud de los hallazgos publicados actualmente sobreel uso de la Ketamina en dolor crónico es escasa y hace poco proba-ble que su uso se generalice como fármaco de primera línea en estecampo, a menos que se realicen más y mejores estudios.Deben definirse adecuadamente la población y las dosis efectivaspara los distintos diagnósticos en dolor crónico:Dosis inicial i.v.: 0,5 mg/kg administrados lentamente durante 30 mi-nutos, con valoración del dolor previa y posterior.Realizar incrementos de dosis de 0,5 mg/kg hasta lograr la analgesiao la aparición de efectos indeseables inaceptables. La dosis media esde 200 mg/día aunque puede variar considerablemente episodios dedolor agudo sobre cuadros de dolor neuropático crónico, la adminis-tración de una infusión continua de ketamina (i.v. ó s.c.) a ritmo de0,14-0,4 mg/kg/h puede ser útil.
• Mecanismo de acción: Es un derivado liposoluble de la fenciclidina. Pro-duce disociación electrofisiológica entre los sistemas límbico y corti-cal, se une a las terminaciones dopaminérgicas en el núcleo accum-
105
CO
AD
YU
VAN
TE
S:
AN
TIE
PIL
ÉP
TIC
OS
, A
NT
IDE
PR
ES
IVO
S,
MIO
RR
EL
AJA
NT
ES
, K
ETA
MIN
A
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 105

bens y los receptores NMDA, estimulando la liberación de dopaminae impidiendo su recaptación.
• Efectos secundarios:– Cardiovasculares: Elevación de la presión arterial y de la frecuencia
cardíaca, arritmias. A veces: hipotensión y bradicardia. – Respiratorios: Depresión respiratoria o apnea tras dosis altas i.v. de
ketamina. – Oculares: Diplopía, nistagmus, elevación de la presión intraocular.– Digestivos: Anorexia, naúseas y vómitos. – Otros: Dolor local y exantema en el lugar de la inyección. Ocasional-
mente se han presentado eritema transitorio y rash morbiliforme.Aumento del tono muscular y movimientos tónicos-clónicos quepueden asemejarse a convulsiones.
• Interacciones: – Barbitúricos, ansiolíticos: Tiempo de recuperación de anestesia pro-
longado.– Bloqueantes neuromusculares: Potencia efecto.
BIBLIOGRAFÍA– R. A. Cruciani, M. J. Nieto. Fisiopatología y tratamiento del dolor neuropático: avan-
ces más recientes. Rev. Soc. Esp. Dolor 5: 312-327; 2006.
– M. J. Rodríguez et al. Valoración de la actitud terapéutica ante el paciente con dolorcrónico en las Unidades de Dolor en España. Estudio STEP. Rev. Soc. Esp. Dolor. 8:525-532; 2006.
– A. Alonso-Ruiz, C.A. Pereda-Testa, J. Uson-Jaeger, I. Sánchez-Magro, M. Neira-Álva-rez y L. Carmona-Ortells Fundamentos y evidencias de los antidepresivos y anticon-vulsivos en el dolor reumático. Reumatol Clin. 2006; 2 Supl 1: S18-22
– Saarto T, Wiffen PJ. Antidepresivos para el dolor neuropático. La Biblioteca Cochrane Plus, 2008 Número 2. Oxford: Update Software Ltd. Disponible en:http://www.update-software.com. (Traducida de The Cochrane Library, 2008 Issue 2.Chichester, UK: John Wiley & Sons, Ltd.).
– R. Gálvez et al. Propuesta de nueva Escalera Analgésica para el dolor neuropático.Rev. Soc. Esp. del Dolor, Vol. 13, N.º 6, Agosto-Septiembre 2006
– Guía farmacológica Vademecum Internacional 2013. 13ª Edición, VV.AA. UBM Medica
– E. Catalá. Manual de tratamiento del dolor. 2ª Edición. Publicaciones Permanyer, Bar-celona (2008), pp 208-239.
106
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 106

Antieméticos. LaxantesDRA. BEATRIZ MENOYO ALONSO, DRA. WILSIANE AMARAL CAVALCANTE,y DR. FRANCISCO GARCIA VILLABA.
ONDANSETRÓN
• Presentación: Comprimidos recubiertos con película o bucodispersa-bles de 4 u 8 mg. Solución inyectable iv o i.m. de 4 u 8 mg.
• Mecanismo de acción: Antagonista potente y altamente selectivo de re-ceptores 5-HT3 localizados en neuronas periféricas y dentro del SNC.
• Indicaciones terapéuticas: Control de náuseas y vómitos inducidos porquimioterapia citotóxica y radioterapia, y prevención y tratamiento denáuseas y vómitos postoperatorios.
• Posología: Oral adultos: 8 mg 1-2 horas antes del tratamiento médico potencialmente causante de náuseas y vómitos. Posteriormente 8 mg c/12 h. si fuese necesario. Parenteral: Dosis máx. 8 mg i.v.; dosisdiaria total máx. 32 mg. Prevención y tratamiento de náuseas y vómi-tos postoperatorios: dosis única 4 mg i.v. lenta.
• Contraindicaciones: Hipersensibilidad a antagonistas 5-HT3.• Precauciones: Signos de obstrucción intestinal subaguda, vigilar tras ad-
ministración. Puede enmascarar hemorragia tras cirugía adenoamigda-lar, control cuidadoso. Evaluar beneficio/riesgo con alteración previa delintervalo QT. Precaución con trastornos del ritmo o de la conducción car-diaca, con trastornos electrolíticos o en concomitancia con antiarrítmicoso ß-adrenérgicos. Niños, sin datos en: prevención náuseas y vómitosretardados o prolongados inducidos por quimioterapia; náuseas y vómi-tos inducidos por radioterapia; tratamiento vómitos postoperatorios enniños < 2 años. No indicado en prevención ni tratamiento náuseas y vó-mitos postoperatorios en niños tras cirugía intraabdominal. Precauciónen insuficiencia hepática moderada-grave; máx. 8 mg/día. Embarazo: Ca-tegoría B de la FDA. Seguridad no establecida, no se recomienda. Lac-tancia: pasa a la leche en animales, por tanto, no recomendable.
• Interacciones: Concentraciones plasmáticas reducidas por: inductoresdel CYP3A4 (fenitoína, carbamazepina, rifampicina). Puede reducirefecto analgésico de: tramadol (pequeños estudios). Prolongaciónadicional intervalo QT con: fármacos prolongadores QT. Mayor riesgode arritmias con: fármacos cardiotóxicos (p. ej. antraciclinas).
• Efectos secundarios: Cefalea, estreñimiento, sensación de rubor ocalor, hipo, reacción local en lugar de inyección i.v.
107
AN
TIE
MÉ
TIC
OS
. L
AX
AN
TE
S
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 107

HALOPERIDOL
• Presentación: Comp. 0,5 mg o 10 mg. Sol. oral gotas 2 mg/ml. Sol.Iny. 5 mg/1 ml.
• Mecanismo de acción: Bloquea específicamente los receptores dopa-minérgicos cerebrales. Neuroléptico. Antipsicótico. Antiemético.
• Indicaciones terapéuticas: Esquizofrenia, psicosis agudas y crónicas,tratamiento sintomático coadyuvante en ansiedad grave en caso deineficacia de terapias habituales, agitación psicomotriz, movimientosanómalos. Vómitos de origen central o periférico, hipo persistente.Premedicación y cocktails anestésicos.
• Posología: Como dosis inicial, de 0,5 mg (5 gotas) a 2 mg (20 gotas) doso tres veces al día. Si no se consigue el efecto terapéutico deseado y la tolerancia es buena, la dosis puede incrementarse de acuerdo con lasnecesidades. Como dosis de mantenimiento de1 mg (0,5 ml) a 15 mg(7,5 ml) al día. Vómito inducido de origen central: 5 mg por vía intramus-cular. Profilaxis del vómito postoperatorio: 2,5 mg al final de la interven-ción quirúrgica.
• Contraindicaciones: Antecedentes de hipersensibilidad, depresión pro-funda del SNC, coma, enfermedad de Parkinson, concomitancia conalcohol.
• Precauciones: Historia de epilepsia o alteración predisponente a con-vulsión, hipertiroidismo, ancianos (> sensibilidad a sedación e hipo-tensión), enf. cardiovascular grave, insuficiencia renal, enf. hepática,Parkinson, tratamiento simultáneo con antiparkinsonianos, continuarcon éstos tras discontinuación de haloperidol para evitar aparición desíntomas extrapiramidales. Se ha asociado con casos raros de SNM.Embarazo: Categoría C de la FDA. Usar sólo si beneficio supera riesgopotencial. Lactancia: Se excreta en leche materna, no recomendado.
• Interacciones:• – Somnolencia o sedación por depresión del SNC con: alcohol, hip-
nóticos, sedantes, analgésicos potentes.• – Riesgo de depresión respiratoria con: morfinomiméticos, barbi -
túricos.• – No asociar a: analgésicos, antitusígenos morfínicos, antihistamíni-
cos H1, barbitúricos, benzodiazepinas y otros tranquilizantes, cloni-dina y derivados.
• – Antagoniza efectos de: adrenalina y otros simpaticomiméticos,guanetidina.
• – Aumenta efecto de antihipertensivos (excepto guanetidina), riesgode hipotensión ortostática.
108
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 108

• – Puede aumentar efecto sobre SNC de metildopa.• – Antagonismo recíproco con levodopa.• Recciones adversas: Discinesia precoz con tortícolis espasmódica, cri-
sis oculógira, espasmos de músculos de masticación; pseudoparkin-sonismo, discinesia tardía, SNM, depresión, sedación, agitación, som-nolencia, insomnio, cefalea, confusión, vértigo, crisis de gran mal(epilépticos), exacerbación de síntomas psicóticos, náusea, vómitos,pérdida del apetito, hiperprolactinemia.
METOCLOPRAMIDA
• Presentación: Primperan®. Comp. 10 mg., Sol. inyectable. 10 g/2 ml.Sol. inyectable. 100 mg/5 ml. Gotas 2,6 mg/ml. Sol. oral 1 mg/ml.
• Mecanismo de acción: Antagonista de receptores dopaminérgicos D2
de estimulación químicoceptora. Antagonista de receptores serotoni-nérgicos 5-HT3 y agonista de los receptores 5-HT4, implicados en elvómito provocado por quimioterapia. Aumenta el tono del esfínteresofágico inferior y la motilidad del tracto gastrointestinal superior.
• Indicaciones terapéuticas: En adultos: tratamiento sintomático de náu-seas y vómitos inducidos por medicamentos o postoperatorios; trastor-nos funcionales de motilidad digestiva; preparación de exploracionesdel tubo digestivo; prevención y tratamiento de náuseas y emesis pro-vocada por radioterapia, cobaltoterapia y quimioterapia antineoplásica.
• Posología adultos:• – Náuseas y vómitos inducidos por quimioterapia antineoplásica.
Oral, parenteral (i.m., i.v. o perfus. i.v.): 2-10 mg/kg/día en variasdosis o parenteral 2-10 mg/kg/día en forma de bolo de 2-3 mg/kgen perfusión de 15 min antes de quimioterapia, seguido de perfu-sión continua de 0,5 mg/kg/h durante 6-8 h. (i.v.).
• – Náuseas y vómitos de otro origen. Oral, parenteral (i.v., i.m.): 15 a40-60 mg/día en 2 a 4 dosis.
• – Náuseas y vómitos postoperatorios. Parenteral (i.v., i.m.): 10-20 mg. Máxima dosis oral recomendada: 0,5 mg/kg/día (30 mg/día).
• Contraindicaciones: Hipersensibilidad. Hemorragia gastrointestinal,obstrucción mecánica o perforación gastrointestinal. Antecedente dediscinesia tardía por neurolépticos o metoclopramida. Feocromoci-toma. Combinación con levodopa (antagonismo mutuo), fenotiazinas,butirofenonas. Niños < 1 año por aumento del riesgo de reaccionesextrapiramidales.
• Precauciones: Insuficiencia renal o hepática, reducir dosis. Riesgo de reacciones extrapiramidales en especial: niños y adolescentes (no se
109
AN
TIE
MÉ
TIC
OS
. L
AX
AN
TE
S
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 109

recomienda de 1 a 18 años), a dosis elevadas y pacientes > 65 años.Respetar intervalo posológico (mín. 6 h.) incluso en caso de vómitos yrechazo de dosis. Epilepsia, no se recomienda. Si se sospecha apa - rición de SNM, suspender tratamiento. Si aparece metahemoglobi -nemia, suspender. Tratamiento no superior a 3 meses por riesgo dediscinesia tardía. Administrar iny. i.v. lenta mín. 3 min. Embarazo: Ca - te goría B de la FDA. En caso de necesidad, valorar su uso. Lactancia:se excreta por la leche materna, su uso está contraindicado.
• Interacciones: Antagonismo mutuo con: anticolinérgicos y derivados demorfina. Efecto sedante potenciado por: alcohol, derivados de morfina,hipnóticos, ansiolíticos, antihistamínicos H1 sedantes, antidepresivos se-dantes, barbitúricos, clonidina y derivados. Reduce biodisponibilidad de:digoxina, monitorizar concentración. Aumenta biodisponibilidad de: ci-closporina, monitorizar concentración. Disminuye efecto de: cimetidina.Aumenta efecto (con aparición de alteraciones extrapiramidales) de:neurolépticos. Posible efecto aditivo sobre riesgo de síntomas extrapi-ramidales con: ISRS (fluoxetina o sertralina). Por vía i.v., puede prolon-gar duración de bloqueo neuromuscular de mivacurio, suxametonio.
• Recciones adversas: Somnolencia, diarrea, astenia.
PARAFINA LÍQUIDA
• Presentación: Emuliquen Simple® Emulsión oral en sobres 7,17 g/15 ml: 10 y 200 sobres.Emuliquen Simple® Emulsión oral 2,39 g / 5 ml: 230 ml.Hodernal® Solución 4 g / 5 ml: 100 y 300 ml.
• Mecanismo de acción: Lubricante sobre mucosa digestiva; actúa recu-briendo las heces de una capa hidrofóbica que impide que el aguacontenida en el bolo fecal sea absorbida por el intestino, permane-ciendo las heces blandas, lo que facilita su eliminación. La acción co-mienza al cabo de 6-8 horas.
• Indicaciones terapéuticas: Tratamiento sintomático de estreñimientoocasional, sobre todo en presencia de hemorroides u otras condicio-nes dolorosas del ano y recto.
• Posología: Oral adultos: 7,1739-12 g/día; niños 6-12 años: 2,391-4 g/día. Antes de acostar (2 h. después de cenar) y si es preciso, tam-bién por la mañana 2 h antes o después del desayuno. Reducirdosis/día conforme se normalicen las evacuaciones y luego espaciarcada 2-3 días.No debe administrarse en posición acostada. Tampoco en las doshoras anteriores o posteriores a las comidas, ya que puede dificultar
110
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 110

la digestión de los alimentos y la absorción de vitaminas y nutrientes.Debe tomarse abundante líquido a lo largo del día para facilitar elablandamiento de las heces.
• Contraindicaciones: Hipersensibilidad, apendicitis o sus síntomas, dolorabdominal no diagnosticado, obstrucción o hemorragia intestinal,niños < 6 años.
• Precauciones: Precauciones. Ancianos, disfagia, encamados, enfer-mos mentales, inválidos (más propensos a aspiración pulmonar degotas de aceite). Evitar tratamiento prolongado, riesgo de toleranciay dependencia, evaluar si tras 6 días síntomas persisten o empeoran.Embarazo: Categoría C de la FDA. Puede reducir absorción de alimen-tos y de vit. liposolubles. Lactancia: Precaución, no suele absorberse,se desconoce si se excreta con la leche materna y los posibles efec-tos que podría tener sobre el lactante.
• Interacciones: No administrar 2 h. antes o después de la toma de otrofármaco o de alimentos. Interfiere con absorción de: vit. A, D, E, K,sustancias liposolubles, calcio, fósforo, potasio o suplementos de potasio, anticoagulantes orales, glucósidos digitálicos, estrógenos yanticonceptivos orales. Absorción sistémica aumentada por laxantesablandadores de heces.
• Recciones adversas: Reacciones adversas. Irritación y prurito anal, neu-monía o neumonitis lipoidea. Dosis excesivas y tratamiento prolon-gado: escurrimiento anal de aceite, diarrea.
LACTULOSA
• Presentación: Solución oral 3.33 g/ 5 ml, 200 y 800 ml. Emulsión en so-bres de 10 g/15ml.
• Mecanismo de acción: Efecto osmótico y disminución del pH del lumencolónico por descomposición de lactulosa en ác. orgánicos de pesomolecular bajo.
• Indicaciones terapéuticas y posología:• – Oral:• – w Estreñimiento habitual y crónico.• – w Adultos: inicial, 30 ml (20 g) en 2 tomas; mantenimiento: 15-30 ml
(10-20 g)/día en 1 toma.• – w Niños < 1 año: inicial (2 días) y mantenimiento: 5 ml (3,35 g)/día.• – w Niños 1-6 años: inicial, 10 ml (6,7 g)/día, 2 días; mantenimiento:
5-10 ml (3,35-6,7 g)/día.• – w Niños 7-14 años: inicial, 20 ml (13,4 g)/día, 2 días; manteni-
miento: 10-15 ml (6,7-10 g)/día.
111
AN
TIE
MÉ
TIC
OS
. L
AX
AN
TE
S
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 111

• – w Ablandamiento de heces y facilitación de defecación en hemorroides,fisura anal, fístulas, abscesos anales, úlceras solitarias y poscirugíarectoanal.
• – w Adultos: 15 ml (10 g) 1-3 veces/día, hasta consistencia adecuada.• – w Niños < 1 año: inicial y mantenimiento, 5 ml (3,35 g)/día.• – w Niños 1-6 años: inicial, 10 ml (6,7 g)/día; mantenimiento: 5-10 ml
(3,35-6,7 g)/día.• – w Niños 7-14 años: inicial, 20 ml (13,4 g)/día; mantenimiento: 10-
15 ml (6,7-10 g)/día.• – w Tratamiento y prevención de encefalopatía hepática portosistémica. • – w Adultos: inicial, 30-45 ml (20-30,15 g) 3 veces/día; mantenimiento:
fijar para conseguir un máx. de 2-3 deposiciones semisólidas/día.Niños: se calcula a partir de dosis adultos; dosis de mantenimiento,fijar para conseguir un máx. de 2-3 deposiciones semisólidas/día.
• – Rectal: enemas de retención, si es necesaria una acción más rápida: 300 ml de sol. (201 g) en 700 ml de agua, administrar cada4-6 h. Retener 30-60 min (si se retiene menos de 30 min, puederepetirse).
• Contraindicaciones: Hipersensibilidad, galactosemia, obstrucción in tes tinal.• Precauciones: Pacientes diabéticos (si se emplean dosis > de 45 ml/día).
A dosis altas controlar niveles de electrolitos en sangre, especialmenteen niños y ancianos. Embarazo: Categoría B de la FDA. Puede utili-zarse. Lactancia: Se desconoce si se excreta por la leche materna aun-que dado el bajo nivel de absorción de lactulosa, su margen de segu-ridad es relativamente amplio. Por tanto, podrá ser utilizado en mujeresdurante el periodo de lactancia.
• Interacciones: Disminuye efecto de mesalazina. Efecto acidificante deheces contrarrestado por antiácidos.
• Recciones adversas: Meteorismo, flatulencia; con dosis elevadas dolorabdominal y diarrea.
MACROGOL• Presentación: Molaxole® Polvo para sol. oral (20 sobres), 1 sobre con-
tiene: Macrogol 3350, 6562.5 mg, Potasio cloruro, 2.3 mg, Sodio bicar-bonato, 89.25, Sodio cloruro, 175.35 mg.Movicol® Polvo para sol. oral (10, 20 o 30 sobres) 1 sobre contiene:Macro-gol 3350, 13.125 g; Potasio cloruro, 46.6 mg; Sodio bicarbonato, 178.5 mg; Sodio Cloruro, 350.7 mg.Movicol Pediátrico Polvo para sol. oral sabor neutro 6.9 g (20 sobres).1 sobre: Macrogol 3350, 6.563 g; Potasio cloruro, 23.3 mg; Sodio bicar-bonato, 89.3 mg; Sodio cloruro, 175.4 mg
112
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 112

Movicol Sabor Naranja Solución® Concentrado para sol. oral (500 ml).Por 25 ml: Macrogol 3350, 13,125 g; Potasio cloruro, 0.0466 g; Sodiobicarbonato, 0.1785 g; Sodio cloruro, 0.3507 g.
• Mecanismo de acción: Acción osmótica del macrogol (Polietilenglicol) en in-testino. Los electrolitos combinados con macrogol se intercambian conelectrolitos séricos y no existe pérdida o ganancia neta de iones y agua.
• Indicaciones terapéuticas: Tratamiento del estreñimiento crónico graveo resistente, secundario a esclerosis múltiple o enfermedad de Par-kinson o inducido por fármacos que producen estreñimiento, en par-ticular opiáceos, antimuscarínicos. También es efectivo en resolverla impactación fecal.
• Posología: Estreñimiento crónico. Adultos: 1 - 3 sobres al día en dosis di vididas. La dosis normal para la mayoría de los pacientes es de 1 a 2 sobres al día. Dependiendo de la respuesta individual, pueden sernecesarios 3 sobres al día. Un tratamiento para el estreñimiento nodebe sobrepasar normalmente dos semanas, aunque puede repetirsesi es necesario. En uso prolongado, debe utilizarse la dosis eficaz másbaja. Niños: No está recomendado en niños menores de 12 años deedad. Impactación fecal: Adultos: 8 sobres al día, los cuales deberán con-sumirse dentro de un periodo de tiempo de 6 horas. Un tratamientopara la impactación fecal no excederá normalmente de 3 días. Modo deAdministración: Cada sobre debe disolverse en 125 ml de agua.
• Contraindicaciones: Hipersensibilidad a componentes. Obstrucción operforación gastrointestinal, retención gástrica, enfermedad intestinalinflamatoria crónica, megacolon, íleo, úlcera gástrica o intestinal.
• Precauciones: Vigilar la administración con sonda nasogástrica, reflejode deglución dañado, reflujo gastroesofágico, o semiinconsciencia oinconsciencia. Administrar más lento o interrumpir si hay hinchazóno dolor abdominal. Antes de administrar realizar exploraciones diag-nósticas si se sospecha de obstrucción o perforación intestinal. Sus-pender si aparecen síntomas de cambios hidroelectrolíticos. Debidoal aumento del tránsito gastrointestinal, puede reducirse transitoria-mente la absorción de otros fármacos. Pacientes con función cardio-vascular deteriorada: Para el tratamiento de la impactación fecal ladosis deberá dividirse para que no se tomen más de dos sobres enuna hora. Insuficiencia renal: No se necesita cambio de dosificaciónpara el tratamiento de cualquier estreñimiento o impactación fecal.Embarazo y lactancia: No hay experiencia. No utilizar a no ser estric-tamente necesario.
• Recciones adversas: Alteraciones gastrointestinales.
113
AN
TIE
MÉ
TIC
OS
. L
AX
AN
TE
S
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 113

BIBLIOGRAFÍA– Vademecum Internacional 2012, guía farmacológica. Ed. UBM Médica, 2012.
– Manuel González Barón. Tratado de medicina paliativa y tratamiento de soporte delpaciente con cáncer. Ed. Médica Panamericana, 2007; 344-346
– Vignaroli E, Bennett MI, Nekolaichuk Ch, De Lima L, Wenk R, Ripamonti CI, BrueraE. Strategic pain management: the identification and development of the IAHPCopioid essential prescription package. J Palliat Med. 2012; 15: 186-191.
– National Comprehensive Cancer Network: NCCN Clinical Practice Guidelines in On-cology: Antiemesis. Version 1.2014. Fort Washington, Pa: National ComprehensiveCancer Network, 2013.
– Miles CL, Fellowes D, Goodman ML, Wilkinson S. Laxatives for the management ofconstipation in palliative care patients. Cochrane Database of Systematic Reviews2006, Issue 4. Art. No.:CD003448. DOI: 10.1002/14651858.CD003448.pub2
– Navari RM: Overview of the updated antiemetic guidelines for chemotherapy-indu-ced nausea and vomiting. Community Oncology 4 (4 Suppl 1): 3-11, 2007.
114
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 114

115
TR
ATA
MIE
NT
OS
TÓ
PIC
OS
3
Tratamientos tópicosDUE MARÍA ISABEL CARRICONDO MARTÍNEZ y DUE FRANCISCO JEREZ
COLLADO
TRATAMIENTO DEL DOLOR NEUROPÁTICO
Nombre Presentación Posología Característicasdiferenciales
Capsaicina 8%,parches
Parches 1 a 4 parches aplicados cada 3 meses
Indicación aprobada paradolor neuropático perifé-rico en no diabético.
Lidocaína 5%,apósitos
Apósitos 1 a 3 parches/día. Indicación aprobada paraneuralgia postherpética.
Pregabalina Cápsulas 25, 75,150 y 300 mg.
150-600 mg/día. Indicación aprobada.
Gabapentina Cápsulas 300 y 400 mg.
900-3.600 mg/día. Indicación aprobada.
Capsaicina0,075%, crema
Crema 3 ó 4 aplicaciones/día.
Indicación aprobada paraneuropatía diabética dolorosa tras fracaso aotras terapias.
Amitriptilina Comp. 10, 25,50 y 75 mg.
25-150 mg/día. Indicación para el dolorcrónico neuropático.
PARCHE DE LIDOCAÍNA 5% (VERSATIS®)
• Presentación: Envase con 20 o 30 parches. Cada apósito adhesivo de14 cm � 10 cm contiene 700 mg (5% en p/p) de lidocaína (50 mg de lidocaína por gramo de base adhesiva).
• Mecanismo de acción: Produce un efecto analgésico local debido a laestabilización de las membranas neuronales, mediante el bloqueo delos canales de sodio.
• Indicaciones terapéuticas: Alivio sintomático de la neuralgia posherpé-tica, si bien se está estudiando su utilización en otros tipos de dolorneuropático. El resultado del tratamiento debe reevaluarse despuésde 2-4 semanas. Si no ha habido respuesta o si el alivio sólo puederelacionarse con las propiedades protectoras del apósito sobre la piel,el tratamiento debe suspenderse.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 115

• Posología: El área dolorosa debe cubrirse con el apósito una vez al díahasta 12 horas. Los apósitos pueden cortarse en tamaños más pe-queños. No deben usarse más de tres apósitos al mismo tiempo. Elapósito debe aplicarse sobre la piel intacta, seca y no irritada (des-pués de la curación del zoster). Debe cortarse el vello (no afeitar) quehaya en el área afectada.
• Contraindicaciones: Hipersensibilidad al principio activo o a alguno delos excipientes. Hipersensibilidad conocida a otros anestésicos loca-les de tipo amida. No debe aplicarse sobre mucosas ni piel inflamadao lesionada, como lesiones de herpes zoster activas, dermatitis ató-pica o heridas. El apósito debe utilizarse con precaución en pacientescon insuficiencia cardiaca grave, insuficiencia renal grave o insuficien-cia hepática grave.
• Precauciones: El apósito contiene propilenglicol, que puede producirirritación cutánea. También contiene parahidroxibenzoato de metilo yparahidroxibenzoato de propilo, que pueden producir reacciones alér-gicas (posiblemente diferidas). No se han observado interaccionesclínicamente relevantes en estudios clínicos con el apósito. Aunquenormalmente la absorción de lidocaína por la piel es baja, el apósitodebe usarse con precaución en los pacientes que reciben medica-mentos antiarrítmicos de clase I (p. ej., tocainida, mexiletina) y otrosanestésicos locales, porque no puede descartarse el riesgo de efec-tos sistémicos aditivos. Embarazo: la lidocaína atraviesa la placenta;se desconoce el riesgo potencial en seres humanos, no debería uti-lizarse durante el embarazo excepto si fuese claramente necesario.Lactancia: se excreta en la leche materna. Sin embargo, no hay estu-dios acerca del apósito adhesivo en mujeres en la lactancia. Como elmetabolismo de la lidocaína se produce de forma relativamente rá-pida y casi completamente en el hígado, se espera que sólo se excre-ten niveles muy bajos de lidocaína en la leche materna.
• Efectos secundarios: Reacciones en el lugar de aplicación como eri-tema, erupción, prurito, quemazón, dermatitis o vesículas, de inten-sidad leve o moderada; menos del 5% condujeron en los estudios ala suspensión del tratamiento. Son poco probables las reacciones ad-versas sistémicas porque la concentración sistémica de lidocaína esmuy baja. Las reacciones adversas sistémicas a la lidocaína son simi-lares en naturaleza a las observadas con otros agentes anestésicoslocales de tipo amida.
116
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 116

117
TR
ATA
MIE
NT
OS
TÓ
PIC
OS
3PARCHE DE CAPSAICINA 8% (QUTENZA®)
• Presentación: Cada parche cutáneo de 280 cm2 contiene 179 mg decapsaicina (8% p/p).
• Mecanismo de acción: Agonista de elevada selectividad por los noci-ceptores cutáneos de potencial transitorio vaniloide 1 (TRPV1), produ-ciendo inicialmente dolor áspero y eritema causados por la liberaciónde neuropéptidos vasoactivos. Posteriormente, los nociceptores pier-den parte de su sensibilidad a diversos estímulos. Estos efectos tar-díos de la capsaicina se califican como «desensibilización». Las alte-raciones de los nociceptores cutáneos inducidas por la capsaicina sonreversibles y la función normal se recupera en unas semanas en vo-luntarios sanos.
• Indicaciones terapéuticas: Dolor neuropático periférico en adultos nodiabéticos.
• Posología: Debe administrarse por el médico o bajo su vigilancia. Seaplica en las zonas cutáneas más dolorosas (máximo 4 parches) sobrepiel intacta, no irritada y seca. Se administrará un anestésico tópicopreviamente. El parche se dejará colocado 30 minutos en los pies (p.ej., para la neuropatía asociada a la infección por VIH) y 60 minutos enotras localizaciones (p. ej., neuralgia postherpética). En caso necesa-rio, se cortará el vello de la zona afectada para mejorar la adherenciadel parche (no afeitar). Deberán utilizarse guantes de nitrilo en todomomento para manipular el parche y limpiar las zonas de tratamiento.No deben emplearse guantes de látex. El dolor agudo producido du-rante y después del procedimiento se tratará mediante la aplicación defrío local (compresas frías) y analgésicos. El tratamiento podrá repe-tirse cada 90 días en caso necesario si el dolor persiste o reaparece.
• Contraindicaciones: Hipersensibilidad al principio activo o a alguno delos excipientes. No debe aplicarse sobre heridas y nunca en la cara,por encima de la línea de nacimiento del cabello ni en la proximidadde las mucosas.
• Precauciones: No se han realizado estudios formales de interaccióncon otros medicamentos, debido a que se ha demostrado que la ab-sorción sistémica es escasa y transitoria. Embarazo y lactancia. Nohay datos clínicos. En estudios en animales no se han observadoefectos teratogénicos. Dado que la exposición sistémica a la capsai-cina es baja y transitoria, la probabilidad de que aumente el riesgo deanomalías del desarrollo es escasa. No obstante, se debe tener cui-dado cuando se prescriba este medicamento a mujeres embaraza-das. No se sabe si la capsaicina se excreta en la leche materna hu-
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 117

mana. Como medida de precaución, se aconseja no dar el pecho eldía en que se administre el tratamiento.
• Efectos secundarios: Los más frecuentes son quemazón, dolor, eritemay prurito locales y transitorios en la zona de aplicación, con resolu-ción espontánea. Como consecuencia del aumento del dolor relacio-nado con el procedimiento, puede producirse una elevación transito-ria de la presión arterial. En pacientes con hipertensión inestable omal controlada o con antecedentes recientes de episodios cardiovas-culares, deberá sopesarse el riesgo. Se han notificado alteracionesde la sensibilidad leves y pasajeras (p. ej., detección térmica) tras laadministración de capsaicina. Los pacientes que presenten un mayorriesgo de reacciones adversas debido a alteraciones leves de la sen-sibilidad deberán tener cuidado.
BIBLIOGRAFÍA– Vademecum Internacional 2012, guía farmacológica. Ed. UBM Médica, 2012.
– Manuel González Barón. Tratado de medicina paliativa y tratamiento de soporte del pa-ciente con cáncer. Ed. Médica Panamericana, 2007; 344-346
– Vignaroli E, Bennett MI, Nekolaichuk Ch, De Lima L, Wenk R, Ripamonti CI, BrueraE. Strategic pain management: the identification and development of the IAHPCopioid essential prescription package. J Palliat Med. 2012; 15: 186-191.
118
VAD
EM
EC
UM
3
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 118

119
INT
ER
AC
ION
ES
ME
DIC
AM
EN
TO
SA
S
3
Interaciones medicamentosasFármaco Puede inte -
raccionar conPosible resultado Implicaciones para el
manejo de los pacientes
ANESTÉSICO
Ketamina Diazepam,Nidroxizina, Secobarbital
Como medicaciónprevia prolonganel tiempo de recu-peración 30-40%.
Tener en cuenta en cirugías cortas.
Hormonas tiroideas
Hipertensión severa y taquicardia
Evitar la combinación. Puede controlarse con beta bloqueantes.
ANALGÉSICOS
ASAAINEs
Alcohol Posibles lesionesde mucosa gástrica inducidapor AAS y prolon-gación tiem po hemorragia.
Advertir no consumir ASA y alcohol sobre todo en tratamientos largos.
Corticoste -roides
Menor concentra-ción de salicilatos.
Ajustar concentración de salici-lato cuando se añadan o retiren corticoteroides.
Fentanilo, Metadona
Carbamaze-pina (CBZ),Fenitoína,Rifampicina
Reducción concentracionesplasmáticas y posibles síntomasde retirada deopioides.
Ajustar dosis de fentanilo paraconseguir analgesia deseada.Puede ser necesario aumentardosis metadona. Considerarcomo alternativa uso de antiepi-lépticos que no producen inducción de las enzimas P450.
Morfina Alcohol,antipsicóticos,ansiolíticos,Tiopental,antihistamíni-cos sedantes
Mayor efecto depresivo delSNC.
Utilizar dosis menores del opiáceo o medicamento queinteractúa. Informar del posibleefecto en el rendimiento de ciertas tareas.
Cimetidina Posible aumentode la concentra-ción plasmática y la duración de la acción delopioide.
Evitar la asociación. Alternativalos antagonistas H2. Si es necesario antagonizar con naloxona.
Antidepresivostricíclicos
Sedación, efectosdepresivos.
Iniciar ATC a dosis bajas.
Continua
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 119

120
VAD
EM
EC
UM
3
INTERACCIONES MEDICAMENTOSAS
Tipo de fármaco Puede inte -raccionar con
Posible resultado Implicaciones para el manejo de los pacientes
ANSIOLÍTICOS, BENZODIAZEPINAS
ClorohidratoGlutetimida
Alcohol,analgésicos potentes,antidepresivos,antihistamí nicos,antipsicóticos,beta bloqueantes,Eritromicina
Aumento efectosdepresivos sobreSNC, produciendouna mayor concentración delfármaco.
Evitar estas combinacio-nes. Es posible que hayaque reducir la dosis deambos agentes. Informarde la posibilidad de somno-lencia. Utilizar únicamenteBDZ glucuronidadas en tratamientos de corta duración.
DiazepamMidazolam
Cimetidina,Ranitidina,Diltiazem,Verapamilo,Itraconazol,Ketoconazol
Aumento de concentraciónplasmática (CP) de midazolam y aveces diazepam.Puede aumentar elnivel y duración dela sedación.
Evitar estas combinacio-nes. Utilizar únicamenteBDZ glu curonidadas en tratamientos de corta.
Barbitúricos,Carbamazepina, Feni toína, otros inductores P450
Menor CP de BDZ Vigilar respuesta del paciente a las BDZ y ajustar dosis en conse-cuencia. Precaución al interrumpir tratamientocon midazolam. Usar en lo posible BDZ en trata-mientos de corta duración.
Viene de la página anterior
Continua
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 120

121
INT
ER
AC
ION
ES
ME
DIC
AM
EN
TO
SA
S
3
INTERACCIONES MEDICAMENTOSAS
Tipo de fármaco Puede inte -raccionar con
Posible resultado Implicaciones para el manejo de los pacientes
ANTIDEPRESIVOS TRICÍCLICOS
DesipraminaAmitriptilina,Amoxapina
Anestésicostópicos quecontenganepinefrina,norepinefrina
Respuesta depresiva prolongada, posible arritmia.
Evitar esta combinación ovigilar CP mexiletina.
ISRS, Cimetidina,Quinidina
Aumento CP deACT puede asociarse a toxicidad.
Reducir dosis de ACT, vigilar toxicidad. Precau-ción con fármacos con biotransformación CYP2D6y CYP3A3/4 pues ISRS inhiben estas enzimas.Altenativa antagonistas H2.
Barbitúricos,Carbama -zepina, Fenitoína yotros inducto-res de P450
Menor CP de ACT. Ajustar dosis de ACT. Pacientes que reciben inductores de P450 pueden necesitar dosismayores.
CORTICOSTEROIDES
DexametasonaHidrocortisonaMetil-predniso-lonaPrednisonaPrednisolona
Barbitúricos, Fenitoína, Rifampicina, CBZ y otros inducto-res de enzi-mas P450
Aumento de metabolismo de loscorticosteroides.Menor eficacia de los esteroidessistémicos.
Posibilidad de aumentardosis de esteroides sobretodo los de acción máslarga (pe. dexametasona).Evitar uso de barbitúricos;utilizar BDZ como alternativa.
RELAJANTES MUSCULARES NO DESPOLARIZANTES
TubocurarinaPancuronioVecuronioAtracurio
Amunoglucó-sidos, Anfotericina B,Clindamicina, Ciclosporina,Furosemida, infusiones de magnesio,Quinidina, Tetraciclina.
Posible aumentode actividad de bloqueo neuromuscular.
Evitar combinaciones. Si se utilizan, prever unaprolongación del bloqueo.
Viene de la página anterior
Continua
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 121

122
VAD
EM
EC
UM
3
ANTIEPILÉPTICOS
Carbamazepina Cimetidina Aumento CP deCBZ hasta 30%.
Considerar como alterna-tiva antagonistas H2.
Dextropropo -xifeno
Aumento CP deCBZ hasta 30%.
Evitar dextropropoxifenopara el alivio del dolor durante más de un día.
Diltiazem, Verapamilo
Aumento CP deCBZ con toxicidad.
Vigilar CP de CBZ cuandose añaden estos fármacos.
Eritromicina,Claritromicina
Aumento de CP deCBZ con toxicidad.
Evitar combinación. Usarotros antibacterianos. Vigilar CP de CBZ al añadiro retirar macrólidos.
Fenitoína Menor CP de CBZcon aumento simultáneo de CPde CBZ-IO, 11-epóxido.
Vigilar CP de CBZ y fenito-ína al comenzar, modificaro retirar algunos de los fármacos. Vigilar toxicidadde CBZ a pesar CP “terapéutica” de CBZ.
Lamotrigina Reducción CP delamotrigina. Posibleaumento CP deCBZ 10,11-epóxido.
Aumentar dosis de lamotri-gina un 50%. Vigilar toxicidad de CBZ a pesarCP “terapéutica” de CBZ.
Ácido valproico(VPA)
Aumento de CP de CBZ y CBZ10,11-epóxidohasta 50%.
Vigilar las CP de CBZ y VPAal comenzar, modificar oretirar algunos de los dosfármacos.
INTERACCIONES MEDICAMENTOSAS
Tipo de fármaco Puede inte -raccionar con
Posible resultado Implicaciones para el manejo de los pacientes
Viene de la página anterior
Datos procedentes de Rev. Soc. Esp. del dolor, Vol 6, N.º 2, Marzo - Abril de 1999.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 122

123
RE
CO
ME
ND
AC
ION
ES
PA
RA
LA
UT
ILIZ
AC
IÓN
DE
OP
IÁC
EO
S M
AY
OR
ES
EN
DO
LO
R C
RÓ
NIC
O N
O O
NC
OL
ÓG
ICO
3
RECOMENDACIONES PARA LA UTILIZACIÓN DE OPIÁCEOS MAYORES EN DOLOR CRÓNICO NO ONCOLÓGICO
• El tratamiento con opiáceos mayores está indicado en los pacientescon dolor de intensidad media a grave, en el que han fracasado otrostratamientos y en los que ha sido evaluada la etiología del dolor y seha valorado su intensidad y repercusión funcional.
• Siempre que se inicia un tratamiento analgésico con opiáceos mayo-res es necesario asumir la aparición de una serie de efectos secun-darios que pueden considerarse normales.
• Los efectos secundarios que aparecen con mayor frecuencia son: es-treñimiento, somnolencia y alteraciones digestivas (náuseas y vómi-tos). Con la asociación oxicodona/naloxona se pueden prevenir (o mi-nimizar) los efectos gastrointestinales producidos por los opioides,especialmente el estreñimiento.
• Hay que informar al paciente de forma adecuada de la posible apari-ción de dichos efectos secundarios y prevenirlos, ya que en muchasocasiones van a causar el abandono del tratamiento por parte del pa-ciente.
• El estreñimiento es el efecto secundario indeseable más frecuente,por ello es conveniente prescribirle un laxante junto con el inicio deltratamiento con opiáceos (excepto en el caso de administrar oxico-dona/naloxona). Además es necesario recomendar una serie de me-didas como: ingerir abundante líquido, alimentos ricos en fibra, evitarel sedentarismo,…
• La incidencia de náuseas y vómitos suele aparecer al inicio del trata-miento y es relativamente fácil de controlar. Será necesario un trata-miento profiláctico en aquellos pacientes que hayan tenido alteracio-nes gástricas con la administración de opiáceos menores. Laprofilaxis se puede suspender cuando el paciente alcance una dosisde opiáceos de mantenimiento durante una semana sin presentar al-teraciones gástricas.
5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 123

5596 MANUAL DOLOR capitol3 ok3:5596 MANUAL DOLOR capitol3 ok3 21/07/14 15:31 Página 124


9104
421
/ S
ept-
2014
5596 MANUAL DOLOR tapas ok3:5596 MANUAL DOLOR tapas ok3 21/07/14 15:25 Página 4