ENDARTERECTOMÍA CAROTÍDEA ANGIOPLASTIA CAROTÍDEA TROMBOLISIS ENDARTERECTOMÍA CAROTÍDEA...
-
Upload
reinaldo-veron -
Category
Documents
-
view
228 -
download
0
Transcript of ENDARTERECTOMÍA CAROTÍDEA ANGIOPLASTIA CAROTÍDEA TROMBOLISIS ENDARTERECTOMÍA CAROTÍDEA...

ENDARTERECTOMÍA CAROTÍDEAENDARTERECTOMÍA CAROTÍDEAANGIOPLASTIA CAROTÍDEAANGIOPLASTIA CAROTÍDEA
TROMBOLISISTROMBOLISIS
Indicaciones
Rafael Bustamante Toledo
Servicio de Neurología
Hospital Regional Universitario
Carlos Haya de Málaga

ENDARTERECTOMÍA ENDARTERECTOMÍA CAROTÍDEACAROTÍDEA

Endarterectomía carotídea
• Beneficio de la cirugía en las estenosis carotídeas severas sintomáticas– AITs– ACV ipsilaterales no incapacitantes
• Dos grandes ensayos clínicos– NASCET (EEUU y Canadá)– ECST (Europa)

N.A.S.C.E.T.
• 659 pacientes con estenosis carotídea severa sintomática (AIT o ictus no incapacitante en los 120 días previos)
• Morbimortalidad quirúrgica: 6,8%

N.A.S.C.E.T.
• RA de ictus ipsilateral a los dos años:– Grupo médico: 26%– Grupo quirúrgico: 9%
• RA de ictus grave o fatal a los dos años:– Grupo médico: 13%– Grupo quirúrgico: 2,5%
• Estadísticamente significativos(p<0,001)

N.A.S.C.E.T.
• EC sintomática moderada (50-69%)
• RA de ictus ipsilateral a los cinco años:– Grupo médico: 22,2%– Grupo quirúrgico: 15,7– p=0,045

N.A.S.C.E.T.
• Predictores de riesgo quirúrgico:– AIT hemisférico vs retiniano– Carótida izquierda– Obstrucción carotídea contralateral– Lesión isquémica homolateral en TC– Placa ulcerada o irregular

E.C.S.T.
• 778 pacientes con estenosis carotídea severa sintomática (AIT o ictus no incapacitante)
• Morbimortalidad quirúrgica: 6,7%

E.C.S.T.
• RA global a los tres años (muerte o ictus postquirúrgicos, ictus isquémico ipsilateral o cualquier ictus):– Grupo médico: 21,9%– Grupo quirúrgico: 12,3%
• RA de ictus grave o fatal a los tres años:– Grupo médico: 11%– Grupo quirúrgico: 6%

E.C.S.T.
• EC sintomática moderada– La incidencia de ictus para los operados
(media de seguimiento: 3,9 años) fue del 16,8%, y para los no operados (4,3 años) del 14,2%
– p>0,05

Indicaciones
• AIT o ACV no incapacitante ipsilateral a estenosis carotídea severa, en los 6 meses previos, en centros con morbimortalidad quirúrgica inferior al 8%
• Discutible en las estenosis moderadas, con morbimortalidad quirúrgica igual o menor del 3%

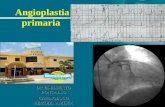
ANGIOPLASTIA ANGIOPLASTIA CAROTÍDEACAROTÍDEA

Angioplastia carotídea
• Sugerida como una alternativa a la endarterectomía potencialmente más segura y barata
• Debe aún definirse su morbimortalidad, así como índices de reestenosis (precoz y tardía)

C.A.V.A.T.A.S.
• Estudio aleatorizado (540 pacientes)
• Angioplastia vs Endarterectomía
• Ictus-Exitus (30d) = 10% (en ambos)
• Sin diferencias con NASCET ni ECST
• No diferencias en seguimiento inicial

Perspectivas futuras
• CAVATAS II
• CREST
• En ambos se combinará angioplastia con implantación de stent, comparando con endarterectomía

Indicaciones
• Alternativa a endarterectomía, sólo en ensayos clínicos aleatorizados
• Contraindicación para la cirugía o comorbilidad que incremente su riesgo significativamente
• AITs por robo de la subclavia• AITs por estenosis de TSA sólo
accesibles por toracotomía

TROMBOLISISTROMBOLISIS

Trombolisis
• Se pretende rescatar al área de penumbra isquémica que rodea al infarto mediante reperfusión precoz
• Dos modalidades:– Trombolisis intraarterial– Trombolisis intravenosa

Trombolisis intraarterial
• Precisa equipo de arteriografía, catéteres muy selectivos y neurorradiólogo experto
• Complicación mayor: Hemorragia
• PROACT (recanalización y hemorragia)
• PROACT II (parámetros clínicos)

P.R.O.A.C.T. II
• 180 pacientes con infarto cerebral < 6 hs
• Oclusión de ACM demostrada
• TC sin hemorragia ni signos precoces de infarto
• Dos grupos:– 121: 9 mg de r-pro-UK + heparina– 59: heparina

P.R.O.A.C.T. II
• Mejor Rankin a los 90 días
• Sin diferencias en cuanto a mortalidad o hemorragia intracraneal sintomática
• Más recanalizaciones
• Menor tamaño de infarto final

Trombolisis intravenosa
• El fármaco alcanza pasivamente el trombo diana a través de la circulación
• No precisa angiografía
• Estudios con urocinasa, estreptocinasa (SK) y activador tisular del plasminógeno recombinante (rtPA)

Estudios con SK
• Todos los estudios relevantes (MAST-E, ASK, MAST-I), fueron interrumpidos debido a la mayor frecuencia de muerte y hemorragia intracraneal sintomática en los pacientes tratados con estreptocinasa

Estudios con rtPA
• NINDS
• ECASS
• ECASS-II
• ATLANTIS

N.I.N.D.S.
• 624 pacientes, con afectación neurológica moderada o grave, no transitoria, causada por ictus isquémico
• 0,9 mg/kg de rtPA (máximo 90 mg), el 10% en bolo y el resto en 60 minutos
• Estrecho control de TA

N.I.N.D.S.
• Incluye ictus vertebrobasilares
• Ventana terapéutica de 3 horas
• No se asocian antiagregantes ni anticoagulantes en las primeras 24 horas
• No criterios de exclusión de TC

N.I.N.D.S.
• Mejoría en la escala NIHSS
• Mejor capacidad funcional a los 3 meses
• Más hemorragias sintomáticas
• Sin diferencias en mortalidad

E.C.A.S.S. I
• 620 pacientes, sólo ictus hemisféricos
• Dosis de 1,1 mg/kg de rtPA
• Ventana terapéutica de 6 horas
• No se asocian antiagregantes ni anticoagulantes en las primeras 24 horas
• Criterios de exclusión de TC

E.C.A.S.S. I
• Mejor evolución neurológica
• Más hemorragias sintomáticas

E.C.A.S.S. II
• 800 pacientes
• Dosis de 0,9 mg/kg de rtPA
• Más control de TA
• Criterios radiológicos más estrictos
• Diferencias NO significativas favorables al grupo rtPA

A.T.L.A.N.T.I.S.
• Dosis de 0,9 mg/kg de rtPA
• Ventana terapéutica de 5 horas
• Puntuación NIH a los 90 días
• No diferencias significativas

Trombolisis intravenosa e intraarterial• Estudio piloto EMS Bridging Trial
• Mayor porcentaje de recanalización
• No diferencias clínicas
• “Ampliar” la ventana terapéutica

Recomendaciones
• Administración en las primeras 3 horas
• rtPA a 0,9 mg/kg
• Diagnóstico por neurólogo
• No signos precoces de infarto en TC

Exclusiones
• Tratamiento actual con ACO o heparina en las 48 horas previas
• Plaquetas<100.000/mm3
• ACV o lesión cerebral grave en los tres meses previos
• Cirugía importante en los 14 días previos

Exclusiones
• TAS>185 mm Hg o TAD>110 mm Hg
• Rápida mejoría de los signos neurológicos
• Déficit neurológicos aislados y leves